Pelvimetria
Pelvimetria é a medição da pelve feminina.[1] Teoricamente, pode identificar a desproporção céfalo-pélvica, que ocorre quando a capacidade da pelve é inadequada para permitir que o feto atravesse o canal de parto. No entanto, evidências clínicas indicam que todas as gestantes devem ter direito a um trabalho de parto de prova, independentemente dos resultados da pelvimetria.[2]
Indicação
Teoricamente, a pelvimetria pode identificar a desproporção céfalo-pélvica, que ocorre quando a capacidade da pelve é inadequada para permitir que o feto atravesse o canal de parto. Contudo, a pelve da mulher se afrouxa antes do parto (com a ajuda de hormônios).
Uma Revisão Cochrane em 2017 concluiu que havia poucas evidências para mostrar se a pelvimetria por raios X é benéfica e segura quando o bebê está em apresentação cefálica.[3]
Uma revisão em 2003 chegou à conclusão de que a pelvimetria não altera a conduta em gestantes, recomendando que todas as mulheres tenham direito a um trabalho de parto de prova, independentemente dos resultados.[2] Considerou a realização rotineira da pelvimetria uma perda de tempo, um potencial risco médico-legal e um desconforto desnecessário.[2]
Componentes
Os termos usados na pelvimetria são comuns em obstetrícia. A pelvimetria clínica tenta avaliar a pelve por exame clínico. A pelvimetria também pode ser realizada por radiografia e ressonância magnética.
Tomografias computadorizadas de baixa dose em 3D podem ser usadas para estimar os principais parâmetros da pelvimetria:[4]
| Parâmetro | Projeção de intensidade máximas[5] | Cortes finos | Pontos finais | Medidas normais | |
|---|---|---|---|---|---|
| Abertura superior da pelve | Diâmetro transverso da abertura superior | 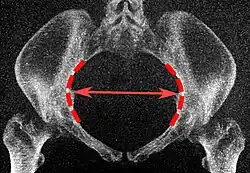
|
 Plano coronal |
As linhas iliopectíneas, na maior distância transversa. | 13 a 14,5 cm.[4] |
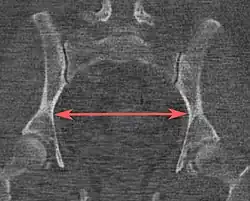
| Conjugado obstétrico | 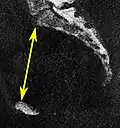 Plano mediano, 20 mm de espessura |
Mesmo, mas pode exigir pequeno deslocamento lateral para visualizar ambos os pontos finais. | A linha entre os pontos ósseos mais próximos do promontório sacral e do osso púbico junto à sínfise púbica | 10 a 12 cm.[4] | |
| Distância interespinhosa | 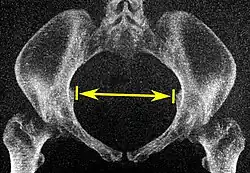
|
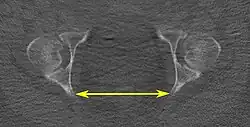 Plano axial |
A linha entre os pontos ósseos mais próximos das espinhas isquiáticas | 9,5 a 11,5 cm.[6] | |
| Saída pélvica | Diâmetro sagital da saída pélvica | 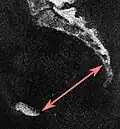
|
Mesmo, mas pode exigir pequeno deslocamento lateral para visualizar ambos os pontos finais. | Os pontos ósseos mais próximos da articulação sacrococcígea e do osso púbico junto à sínfise púbica. Também chamado de diâmetro obstétrico ântero-posterior da saída pélvica, para distinguir do anatômico, que inclui o cóccix.[7] Entretanto, o cóccix normalmente é deslocado durante o parto devido à frouxidão da articulação sacrococcígea.[8] | 9,5 a 11,5 cm.[6] |
| Diâmetro intertuberositário | 
|
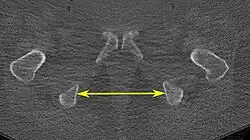 Plano axial |
Os pontos ósseos mais próximos das tuberosidades isquiáticas | 10 a 12 cm.[6] | |
História

 |
 |
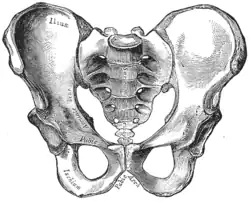
| Comparação entre uma pelve androide (esquerda) e uma ginecoide (direita). | |
Os serviços obstétricos tradicionais dependiam fortemente da pelvimetria na condução do parto para decidir se o parto vaginal natural ou operatório era possível, ou se e quando recorrer a uma cesariana.[9] Mulheres cujas pelves eram consideradas pequenas recebiam cesarianas em vez de parirem naturalmente.
A obstetrícia tradicional caracterizou quatro tipos de pelves:
- Ginecoide: forma ideal, com abertura superior arredondada a levemente oval (entrada obstétrica ligeiramente menos transversa).
- Androide: abertura triangular, espinhas isquiáticas proeminentes, arco púbico mais angulado.
- Antropoide: o maior diâmetro transverso é menor que o diâmetro obstétrico ântero-posterior.
- Platilipeloide: abertura superior achatada, com diâmetro obstétrico reduzido.
Ver também
Referências
- ↑ pelvimetry em Dicionário Médico de Dorland
- ↑ a b c Blackadar CS, Viera AJ (2004). «A retrospective review of performance and utility of routine clinical pelvimetry». Family Medicine. 36 (7): 505–7. PMID 15243832
- ↑ Pattinson RC, Cuthbert A, Vannevel V (2017-03-). «Pelvimetry for fetal cephalic presentations at or near term for deciding on mode of delivery». The Cochrane Database of Systematic Reviews. 3 (12): CD000161. PMC 6464150
 . PMID 28358979. doi:10.1002/14651858.CD000161.pub2 Verifique data em:
. PMID 28358979. doi:10.1002/14651858.CD000161.pub2 Verifique data em: |data=(ajuda) - ↑ a b c Salk I, Cetin A, Salk S, Cetin M (2016). «Pelvimetry by Three-Dimensional Computed Tomography in Non-Pregnant Multiparous Women Who Delivered Vaginally». Polish Journal of Radiology. 81: 219–27. PMC 4865272
 . PMID 27231494. doi:10.12659/PJR.896380
. PMID 27231494. doi:10.12659/PJR.896380
- ↑ Salk, Ismail; Cetin, Ali; Salk, Sultan; Cetin, Meral (2016). «Pelvimetry by Three-Dimensional Computed Tomography in Non-Pregnant Multiparous Women Who Delivered Vaginally». Polish Journal of Radiology. 81: 219–227. ISSN 0137-7183. PMC 4865272
 . PMID 27231494. doi:10.12659/PJR.896380
. PMID 27231494. doi:10.12659/PJR.896380
- ↑ a b c Gowri V, Jain R, Rizvi S (2010-08-). «Magnetic resonance pelvimetry for trial of labour after a previous caesarean section». Sultan Qaboos University Medical Journal. 10 (2): 210–4. PMC 3074700
 . PMID 21509231 Verifique data em:
. PMID 21509231 Verifique data em: |data=(ajuda) - ↑ Page 94 in: Neville F. Hacker, Joseph C. Gambone, Calvin J. Hobel (2009). Hacker & Moore's Essentials of Obstetrics and Gynecology 5 ed. [S.l.]: Elsevier Health Sciences. ISBN 9781437725162
- ↑ Page 239 in: Wayne R. Cohen, Emanuel A. Friedman (2011). Labor and Delivery Care: A Practical Guide. [S.l.]: John Wiley & Sons. ISBN 9781119971542
- ↑ Herbert Thoms (1946). «Yale - The Pelvic Survey». The Yale Journal of Biology and Medicine. 19 (2): 171–179. PMC 2602099
 . PMID 20285601
. PMID 20285601