Esvaecimento cervical
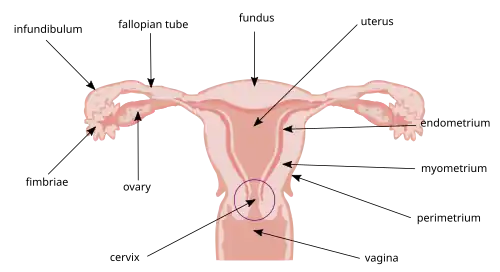
Apagamento cervical, amadurecimento cervical ou esvaecimento cervical refere-se ao afinamento e encurtamento do colo do útero. Esse processo ocorre durante o parto para preparar o colo do útero para a dilatação e permitir que o feto passe pela vagina. Embora seja um processo fisiológico normal que ocorre no final da gravidez, também pode ser induzido por medicamentos e procedimentos.[2]
Durante a gestação, o colo do útero mantém a gravidez por meio do aumento da síntese de diversas proteínas. Essas proteínas têm interações definidas que permitem a formação de proteínas da matriz para ajudar a fortalecer o colo uterino.[3] Perto do final da gravidez, ocorre uma série de processos bioquímicos mediados por hormônios que degradam o colágeno e a rede de fibras, permitindo o amadurecimento do colo do útero durante o parto. A falha no amadurecimento do colo uterino durante o trabalho de parto pode atrasar seu início e causar complicações.[4] Os esforços atuais para induzir o parto incluem métodos farmacológicos, não farmacológicos, mecânicos e cirúrgicos.
O amadurecimento cervical tem sido realizado principalmente em ambiente hospitalar. Por vários motivos, como custo e preferência da paciente, a possibilidade de amadurecimento cervical ambulatorial vem sendo estudada.[5]
Mecanismo
Fisiológico
Antes do apagamento, o colo do útero é semelhante a um gargalo longo, geralmente com cerca de quatro centímetros de comprimento. Durante a gravidez, o colo do útero permanece firmemente fechado e protegido por um tampão de muco. O apagamento é acompanhado pela dilatação cervical. Quando o colo do útero se apaga, o tampão mucoso se solta e é expelido pela vagina. O muco pode estar com vestígios de sangue, e a saída do tampão mucoso é chamada de sinal de sangramento (ou simplesmente "sinal"). À medida que o apagamento ocorre, o colo se encurta e é puxado para dentro do útero, tornando-se parte da parede uterina inferior.
Histológico e bioquímico
Mais informações: Vias de sinalização que regulam o amadurecimento cervical humano em partos prematuros e a termo[6]
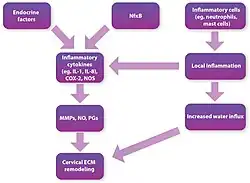
Histologicamente, o colo do útero passa por mudanças significativas no final da gestação, permitindo o amadurecimento para a passagem do parto. Primeiro, há aumento na síntese cervical de hialuronano (HA), que aumenta a hidratação tecidual, catalisando a degradação do colágeno e das fibras de elastina. Segundo, há aumento na secreção de metaloproteinases da matriz que digerem componentes da matriz extracelular, incluindo proteoglicanos, laminina e fibronectina, encontrados no estroma cervical (paramétrio).[7] Terceiro, devido à natureza do processo de apagamento cervical, enzimas e outros mediadores que regulam respostas alérgicas e inflamatórias também estão envolvidos.[6] Um dos fatores imunomoduladores, os mastócitos, secreta mediadores inflamatórios que modulam o processo de amadurecimento cervical por meio da desgranulação.[8] A histamina, um dos mediadores alérgicos liberados pelos mastócitos, mostrou relação causal com a contratilidade do músculo liso cervical. No entanto, as pesquisas ainda não são conclusivas.[6]
Avaliação e medição
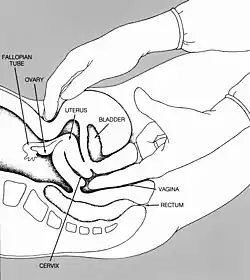
Escore de Bishop
O Escore de Bishop é o método mais comum para avaliar a necessidade de indução do parto. A pontuação é baseada em um exame cervical digital e leva em consideração a dilatação cervical, posição, apagamento, consistência do colo do útero e a estação fetal.[10]
- Dilatação cervical: mede o quanto o colo está dilatado em centímetros
- Posição: refere-se à posição do colo em relação à cabeça fetal e à pelve[10]
- Apagamento: avalia o afinamento e encurtamento do colo em comparação com o comprimento total
- Consistência: firmeza do colo do útero
- Estação fetal: posição da cabeça do feto em relação à pelve
A dilatação cervical, o apagamento e a estação fetal são pontuados de 0 a 3. A consistência e a posição do colo são pontuadas de 0 a 2. O escore total varia entre 0 e 13. Um escore de Bishop de 6 ou menos indica que a indução não é favorável e nenhum método será muito eficaz. Nesses casos, podem ser usados agentes de amadurecimento cervical. Um escore de 8 ou mais indica que a indução do parto é favorável e a possibilidade de um parto vaginal induzido será semelhante ao parto espontâneo.[10]
O apagamento cervical é um componente importante do escore de Bishop e é relatado como porcentagem. 0% indica que o colo está em comprimento normal, 50% indica que o colo está com metade do comprimento esperado e 100% significa que o colo está extremamente fino.[10]
O escore de Bishop foi modificado na prática médica atual. O método modificado considera apenas 3 parâmetros: dilatação, apagamento e estação fetal. Cada um é pontuado de 0 a 3, e um escore igual ou superior a 5 é considerado favorável para indução do parto.[10]
Outros métodos
Como o apagamento cervical é medido em porcentagem, o método requer consenso sobre um comprimento padrão do colo não apagado. Isso pode variar entre médicos, apresentando risco de erro, falha de comunicação e cuidado inadequado. Outros métodos de avaliação podem ser mais precisos que o escore de Bishop, como o uso do sistema métrico para medir o colo. A integração dessa métrica pode reduzir erros e suposições sobre o comprimento do colo.[11]
Métodos de imagem também vêm sendo considerados. A Elastografia mede a rigidez e a deformabilidade de tecidos moles, podendo avaliar como o tecido cervical responde à pressão. Isso não pode ser avaliado manualmente e pode ser útil na previsão de parto prematuro ou a termo. Há dois tipos de elastografia: estática (mede deslocamento tecidual por compressão manual) e dinâmica (mede a velocidade de propagação da onda de cisalhamento).[12] Ambos os métodos fornecem informações úteis sobre a rigidez cervical.
Contraindicações
O amadurecimento cervical é contraindicado em gestações com as seguintes condições:[13]
- Menos de 39 semanas de gestação, sem indicação médica[14]
- Histórico de cesariana
- Cirurgia uterina de grande porte
As contraindicações do amadurecimento cervical também incluem as do Parto vaginal.[15]
Contraindicações absolutas:[15]
- Apresentação pélvica (pés, franca, completa)
- Prolapso do cordão umbilical
- Má posição fetal
- Gêmeos siameses
- Gêmeos monoamnióticos
- Placenta prévia
- Histórico de ruptura uterina
- Infecção ativa por herpes genital
Contraindicações relativas:[15]
- Peso fetal > 5 kg em gestante com diabetes
- Peso fetal > 4,5 kg em gestante sem diabetes
- Padrões não tranquilizadores da frequência cardíaca fetal
Riscos e complicações
A indução do parto apresenta riscos para a mãe e para o feto. Os riscos relacionados ao apagamento cervical podem ser classificados nesses dois grupos.
Risco para a mãe
Infecção
O amadurecimento cervical por cateter de balão transcervical pode aumentar o risco de infecção. Aproximadamente 11% das gestações desenvolvem infecção intraparto, 3% infecção pós-parto e 5% infecção neonatal. Apenas a infecção intraparto foi considerada clinicamente relevante.[16]
Hiperestimulação uterina
O risco de hiperestimulação uterina é maior com dinoprostone e misoprostol vaginal do que com ocitocina e métodos mecânicos.[17]
Hemorragia pós-parto
A hemorragia pós-parto, ou qualquer perda sanguínea superior a 1.000 mL, raramente ocorre em grupos ambulatoriais e hospitalares. No entanto, as mulheres ainda estão em risco de hemorragia e devem ser monitoradas.[18]
Riscos fetais
Autismo
A desregulação da ocitocina tem sido associada ao autismo ou transtorno do espectro autista. Como a ocitocina é um dos métodos usados para o amadurecimento cervical, o Comitê de Prática Obstétrica do Colégio Americano de Obstetras e Ginecologistas revisou pesquisas existentes e concluiu que não há evidências suficientes de uma ligação causal entre apagamento cervical por ocitocina e autismo/TEA.[19]
Sofrimento fetal ou hiperestimulação
O misoprostol oral em baixa dose para indução do parto está associado a menor risco de sofrimento fetal do que o misoprostol administrado por via vaginal.[20]
O uso de dinoprostone vaginal está associado a maior risco de hiperestimulação fetal, com ou sem alterações da frequência cardíaca.[17]
Amadurecimento cervical em ambiente ambulatorial e hospitalar
O amadurecimento cervical hospitalar ou ambulatorial com dinoprostone vaginal ou cateteres de balão em gestações de baixo risco não apresenta diferenças nas taxas de cesariana.[2] O uso de dinoprostone vaginal em ambiente ambulatorial ou hospitalar apresenta taxas semelhantes de morbidade neonatal, cesariana e início do trabalho de parto.[21] As evidências sobre o uso do misoprostol em ambiente ambulatorial versus hospitalar foram insuficientes para conclusões.[22]
Métodos
Farmacológicos
A ocitocina é um dos medicamentos mais usados para o apagamento cervical. É administrada em infusão para iniciar ou aumentar as contrações uterinas. Peridurais costumam ser usadas em conjunto para analgesia. A ocitocina também pode ser associada à amniorrexe artificial ou ao uso de cateteres de balão para intensificar as contrações.
O misoprostol é um medicamento que induz contrações e pode ser usado para apagamento cervical. Quando associado a cateteres de balão, aumenta a chance de parto vaginal em até 24 horas após a aplicação. É um tipo de prostaglandina disponível mundialmente. Também pode ser utilizado para interrupção precoce da gravidez.
Também pertencente à classe das prostaglandinas, a dinoprostone aumenta as contrações. Está disponível em forma de gel e de inserto vaginal. Ambos são seguros e eficazes, mas um estudo mostrou que em mulheres com escore de Bishop ≤ 4, o inserto vaginal foi cerca de 20% mais eficaz na indução de parto vaginal espontâneo.
Não farmacológicos
O chá de folha de framboesa vermelha é uma opção fitoterápica. Um estudo observacional retrospectivo de 1999 indicou menor tempo médio de trabalho de parto no grupo que usou a erva, embora sem significância estatística.
- Banho morno[27]
O banho morno é usado por parteiras para aliviar a dor do parto e também induzir contrações. Um estudo de 2019 mostrou aumento da dilatação cervical e do número de contrações, especialmente no grupo que combinou banho e bola de parto. Recomenda-se cautela para evitar água muito quente, que pode causar sofrimento fetal.
Mecânicos
Os cateteres de balão podem ser inseridos no colo do útero durante a gravidez para induzir o parto. O balão é inflado com solução salina, aumentando a pressão sobre o colo e simulando a pressão exercida pela cabeça fetal, acelerando o processo.
O dilatador higroscópico é inserido no colo e se expande ao absorver a umidade do trato genital. Também pode ser usado para interrupção precoce da gravidez.
Um estudo conduzido no Japão entre 2012 e 2014 mostrou que as taxas de parto a termo foram equivalentes entre os grupos que usaram cateter de balão e dilatador higroscópico.[28]
Cirúrgicos
A amniotomia é um procedimento em que um gancho é inserido para perfurar as membranas amnióticas, provocando a saída do líquido que envolve o feto. Pode ser realizada tanto para amadurecimento cervical quanto para avaliação do estado fetal, pois permite introduzir dispositivos de monitoramento no saco amniótico. A confirmação de sucesso ocorre quando o líquido amniótico escorre imediatamente após a ruptura. Certas colorações do líquido podem indicar sofrimento fetal, por isso a observação é essencial.
O descolamento de membranas, também chamado de "varredura de membranas", é um procedimento em que o obstetra insere o dedo no colo do útero e realiza movimentos circulares para separar a membrana amniótica da parede uterina. É considerado um método de baixo custo em comparação com outros. No entanto, pode trazer riscos: pode romper o saco amniótico em cerca de 1 em cada 10 mulheres submetidas, levando à necessidade de indução formal em até 24 horas. Além disso, pode ser doloroso, causar sangramento e contrações irregulares. Também não é eficaz em 7 de cada 8 mulheres submetidas ao procedimento.
Referências
- ↑ Prendiville W, Sankaranarayanan R (2017). «Anatomy of the uterine cervix and the transformation zone». Colposcopy and Treatment of Cervical Precancer (em inglês). [S.l.]: International Agency for Research on Cancer. Consultado em 31 de julho de 2023
- ↑ a b McDonagh M, Skelly AC, Tilden E, Brodt ED, Dana T, Hart E, et al. (2021). «Outpatient Cervical Ripening: A Systematic Review and Meta-analysis». Obstetrics and Gynecology. 137 (6): 1091–1101. PMC 8011513
 . PMID 33752219. doi:10.1097/AOG.0000000000004382
. PMID 33752219. doi:10.1097/AOG.0000000000004382
- ↑ Winkler M, Rath W (1999). «Changes in the cervical extracellular matrix during pregnancy and parturition». Journal of Perinatal Medicine. 27 (1): 45–60. PMID 10343934. doi:10.1515/JPM.1999.006
- ↑ Hayashi RH (1993). «Spontaneous and induced cervical ripening. Natural dilation and effacement process and current cervical ripening techniques». The Journal of Reproductive Medicine. 38 (1 Suppl): 66–72. PMID 8429529
- ↑ McDonagh M, Skelly AC, Hermesch A, et al. Cervical Ripening in the Outpatient Setting [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (US); 2021 Mar. (Comparative Effectiveness Review, No. 238.) Introduction. Available from: https://www.ncbi.nlm.nih.gov/books/NBK569286/
- ↑ a b c Socha MW, Flis W, Pietrus M, Wartęga M, Stankiewicz M (2022). «Signaling Pathways Regulating Human Cervical Ripening in Preterm and Term Delivery». Cells. 11 (22). 3690 páginas. PMC 9688647
 . PMID 36429118. doi:10.3390/cells11223690
. PMID 36429118. doi:10.3390/cells11223690
- ↑ Nagase, Hideaki; Woessner, J. Frederick (1999). «Matrix Metalloproteinases». Journal of Biological Chemistry (em inglês). 274 (31): 21491–21494. PMID 10419448. doi:10.1074/jbc.274.31.21491

- ↑ Elieh Ali Komi, Daniel; Wöhrl, Stefan; Bielory, Leonard (2020). «Mast Cell Biology at Molecular Level: a Comprehensive Review»
 . Clinical Reviews in Allergy & Immunology (em inglês). 58 (3): 342–365. ISSN 1080-0549. PMID 31828527. doi:10.1007/s12016-019-08769-2
. Clinical Reviews in Allergy & Immunology (em inglês). 58 (3): 342–365. ISSN 1080-0549. PMID 31828527. doi:10.1007/s12016-019-08769-2
- ↑ a b c d e f g h Evbuomwan O, Chowdhury YS (2023). «Physiology, Cervical Dilation». StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 32491514. Consultado em 31 de julho de 2023
- ↑ a b c d e Wormer KC, Bauer A, Williford AE (2023). «Bishop Score». StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 29261961. Consultado em 31 de julho de 2023
- ↑ Holcomb WL, Smeltzer JS (1991). «Cervical effacement: variation in belief among clinicians». Obstetrics and Gynecology. 78 (1): 43–45. PMID 2047066
- ↑ Swiatkowska-Freund M, Preis K (2017). «Cervical elastography during pregnancy: clinical perspectives». International Journal of Women's Health (em inglês). 9: 245–254. PMC 5407449
 . PMID 28461768. doi:10.2147/IJWH.S106321
. PMID 28461768. doi:10.2147/IJWH.S106321
- ↑ a b c d e Wheeler V, Hoffman A, Bybel M (2022). «Cervical Ripening and Induction of Labor». American Family Physician (em inglês). 105 (2): 177–186. PMID 35166491
- ↑ American College of Obstetricians and Gynecologists (2019). «Avoidance of Nonmedically Indicated Early-Term Deliveries and Associated Neonatal Morbidities Committee Opinion No. 765.». Obstet Gynecol (em inglês). 133 (2): e156–e163. PMID 30681546. doi:10.1097/AOG.0000000000003076
 . Consultado em 27 de julho de 2023
. Consultado em 27 de julho de 2023
- ↑ a b c Desai NM, Tsukerman A (2023). «Vaginal Delivery». StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 32644623. Consultado em 27 de julho de 2023
- ↑ Gommers JS, Diederen M, Wilkinson C, Turnbull D, Mol BW (2017-11-). «Risk of maternal, fetal and neonatal complications associated with the use of the transcervical balloon catheter in induction of labour: A systematic review». European Journal of Obstetrics, Gynecology, and Reproductive Biology. 218: 73–84. PMID 28963922. doi:10.1016/j.ejogrb.2017.09.014 Verifique data em:
|data=(ajuda) - ↑ a b Mozurkewich, Ellen L; Chilimigras, Julie L; Berman, Deborah R; Perni, Uma C; Romero, Vivian C; King, Valerie J; Keeton, Kristie L (2011). «Methods of induction of labour: a systematic review». BMC Pregnancy and Childbirth (em inglês). 11 (1): 84. ISSN 1471-2393. PMC 3224350
 . PMID 22032440. doi:10.1186/1471-2393-11-84
. PMID 22032440. doi:10.1186/1471-2393-11-84
- ↑ McDonagh, Marian; Skelly, Andrea C.; Hermesch, Amy; Tilden, Ellen; Brodt, Erika D.; Dana, Tracy; Ramirez, Shaun; Fu, Rochelle; Kantner, Shelby N. (22 de março de 2021). Cervical Ripening in the Outpatient Setting
 (Relatório). Agency for Healthcare Research and Quality (AHRQ). doi:10.23970/ahrqepccer238
(Relatório). Agency for Healthcare Research and Quality (AHRQ). doi:10.23970/ahrqepccer238
- ↑ «Labor Induction or Augmentation and Autism». www.acog.org (em inglês). 2014. Consultado em 31 de julho de 2023
- ↑ Kerr RS, Kumar N, Williams MJ, Cuthbert A, Aflaifel N, Haas DM, Weeks AD, et al. (Cochrane Pregnancy and Childbirth Group) (2021). «Low-dose oral misoprostol for induction of labour». The Cochrane Database of Systematic Reviews. 2021 (6): CD014484. PMC 8218159
 . PMID 34155622. doi:10.1002/14651858.CD014484
. PMID 34155622. doi:10.1002/14651858.CD014484
- ↑ Mazzoli I, O'Malley D (2022). «Outpatient versus inpatient cervical ripening with a slow-release dinoprostone vaginal insert in term pregnancies on maternal, neonatal, and birth outcomes: A systematic review». Birth. 50 (3): 473–485. PMID 36332128. doi:10.1111/birt.12687

- ↑ McDonagh, Marian; Skelly, Andrea C.; Hermesch, Amy; Tilden, Ellen; Brodt, Erika D.; Dana, Tracy; Ramirez, Shaun; Fu, Rochelle; Kantner, Shelby N. (22 de março de 2021). Cervical Ripening in the Outpatient Setting
 (Relatório). Agency for Healthcare Research and Quality (AHRQ). doi:10.23970/ahrqepccer238
(Relatório). Agency for Healthcare Research and Quality (AHRQ). doi:10.23970/ahrqepccer238
- ↑ «Oxytocin Drug Information». UpToDate. Consultado em 27 de julho de 2023
- ↑ McDonagh, Marian; Skelly, Andrea C.; Hermesch, Amy; Tilden, Ellen; Brodt, Erika D.; Dana, Tracy; Ramirez, Shaun; Fu, Rochelle; Kantner, Shelby N. (22 de março de 2021). Cervical Ripening in the Outpatient Setting
 (Relatório). Agency for Healthcare Research and Quality (AHRQ). doi:10.23970/ahrqepccer238
(Relatório). Agency for Healthcare Research and Quality (AHRQ). doi:10.23970/ahrqepccer238
- ↑ Triglia MT, Palamara F, Lojacono A, Prefumo F, Frusca T (2010). «A randomized controlled trial of 24-hour vaginal dinoprostone pessary compared to gel for induction of labor in term pregnancies with a Bishop score < or = 4». Acta Obstetricia et Gynecologica Scandinavica. 89 (5): 651–657. PMID 20199360. doi:10.3109/00016340903575998
- ↑ Parsons M, Simpson M, Ponton T (1999). «Raspberry leaf and its effect on labour: safety and efficacy». Australian College of Midwives Incorporated Journal. 12 (3): 20–25. PMID 10754818. doi:10.1016/s1031-170x(99)80008-7
- ↑ Cavalcanti AC, Henrique AJ, Brasil CM, Gabrielloni MC, Barbieri M (2019). «Complementary therapies in labor: randomized clinical trial». Revista Gaucha de Enfermagem. 40: e20190026. PMID 31553374. doi:10.1590/1983-1447.2019.20190026

- ↑ a b Shindo R, Aoki S, Yonemoto N, Yamamoto Y, Kasai J, Kasai M, Miyagi E (2017). Hawkins SM, ed. «Hygroscopic dilators vs balloon catheter ripening of the cervix for induction of labor in nulliparous women at term: Retrospective study». PLOS ONE. 12 (12): e0189665. Bibcode:2017PLoSO..1289665S. PMC 5741218
 . PMID 29272277. doi:10.1371/journal.pone.0189665
. PMID 29272277. doi:10.1371/journal.pone.0189665
- ↑ «Dilapan-S® | Next Day Cervical Ripening». www.dilapans.com (em inglês). Consultado em 27 de julho de 2023
- ↑ Mahdy, Heba; Glowacki, Christopher; Eruo, Frederick U. (2023), «Amniotomy», Treasure Island (FL): StatPearls Publishing, StatPearls, PMID 29261890, consultado em 4 de agosto de 2023
- ↑ Finucane, Elaine M; Murphy, Deirdre J; Biesty, Linda M; Gyte, Gillian ML; Cotter, Amanda M; Ryan, Ethel M; Boulvain, Michel; Devane, Declan (27 de fevereiro de 2020). Cochrane Pregnancy and Childbirth Group, ed. «Membrane sweeping for induction of labour». Cochrane Database of Systematic Reviews (em inglês). 2020 (2): CD000451. PMC 7044809
 . PMID 32103497. doi:10.1002/14651858.CD000451.pub3
. PMID 32103497. doi:10.1002/14651858.CD000451.pub3