Gravidez abdominal
| Gravidez abdominal | |
|---|---|
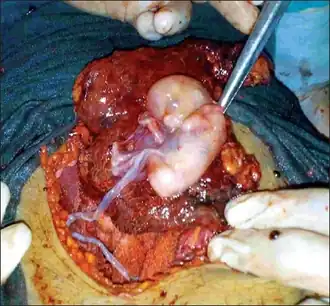 | |
| Um feto sendo removido do abdômen após o parto em uma gravidez abdominal | |
| Especialidade | Obstetrícia |
| Sintomas | Dor abdominal, sangramento vaginal durante a gravidez |
| Complicações | Choque hemorrágico, anemia, embolia pulmonar, coagulopatia, infecção |
| Causas | Implantação do embrião no abdômen |
| Fatores de risco | Doenças sexualmente transmissíveis, cirurgias prévias, gravidez ectópica anterior, tabagismo |
| Método de diagnóstico | Exame de imagem, frequentemente descoberto durante cirurgia |
| Condições semelhantes | Gravidez tubária, ovariana e em ligamento largo |
| Tratamento | Cirurgia para remoção do feto e manejo da placenta |
| Prognóstico | Condição de alto risco, pode ser fatal se não tratada |
| Classificação e recursos externos | |
| CID-11 | JA01.0 |
| MeSH | D011269 |
Uma gravidez abdominal é um tipo raro de gravidez ectópica em que o embrião ou feto cresce e se desenvolve fora do útero, no abdômen, e não em uma trompa de Falópio (local usual), em um ovário ou no ligamento largo.[1][2][3]
Como as gestações tubárias, ovarianas e de ligamento largo são tão difíceis de diagnosticar e tratar quanto as gestações abdominais, sua exclusão da definição mais comum de gravidez abdominal tem sido debatida.[4]
Outros — em minoria — defendem que a gravidez abdominal deve ser definida pela implantação de uma placenta no peritônio.[5]
Sinais e sintomas
Os sintomas podem incluir dor abdominal ou sangramento vaginal durante a gestação.[1] Como esses sinais são inespecíficos em locais onde o ultrassom não está disponível, o diagnóstico era muitas vezes descoberto apenas durante uma cirurgia para investigar os sintomas anormais.[1] Normalmente, o diagnóstico ocorre mais tarde nos países em desenvolvimento do que nos desenvolvidos.[6] Em cerca da metade dos casos em um centro no mundo em desenvolvimento, o diagnóstico inicial foi perdido.[7]
É uma condição perigosa, pois pode haver sangramento no abdômen que resulta em pressão arterial baixa e pode ser fatal. Outras causas de morte em mulheres com gravidez abdominal incluem anemia, embolia pulmonar, coagulopatia e infecção.[8]
Fatores de risco
Os fatores de risco são semelhantes aos da gravidez tubária, com a doença sexualmente transmissível desempenhando um papel importante;[8] entretanto, cerca de metade das mulheres com gravidez ectópica não apresenta fatores de risco conhecidos (que incluem lesão nas trompas de Falópio por cirurgias anteriores, gravidez ectópica prévia e tabagismo).[9]
Mecanismo
Os locais de implantação podem estar em qualquer ponto do abdômen, incluindo o peritônio fora do útero, a bolsa reto-uterina (fundo de saco de Douglas), o omento, o intestino e seu mesentério, o mesossalpinge, bem como o peritônio da parede pélvica e da parede abdominal.[10][11] A placenta em crescimento pode se fixar a vários órgãos, incluindo trompa e ovário. Locais mais raros incluem fígado e baço,[12] originando, respectivamente, uma gravidez hepática[13] ou uma gravidez esplênica.[14] Até mesmo uma gravidez diafragmática precoce já foi descrita, quando um embrião começou a crescer na face inferior do diafragma.[15]
Implantação primária versus secundária
Uma gravidez abdominal primária refere-se a uma gestação que se implantou diretamente no peritônio, excetuando-se as trompas e os ovários; tais gestações são muito raras, com apenas 24 casos relatados até 2007.[16] Normalmente, uma gravidez abdominal é de implantação secundária, o que significa que se originou de uma gravidez tubária (menos comum, ovariana) e se reimplantou.[11] Outros mecanismos para gravidez abdominal secundária incluem ruptura uterina, ruptura de um cornículo uterino rudimentar e aborto fimbrial.[17]
Diagnóstico
A suspeita de gravidez abdominal surge quando a anatomia fetal pode ser facilmente palpada, ou quando o apresentação é anormal, o colo uterino está deslocado, ou há falha na indução do parto.[1] Radiografias podem auxiliar no diagnóstico.[11] A ultrassonografia pode demonstrar que a gestação está fora de um útero vazio, com pouco ou nenhum líquido amniótico entre a placenta e o feto, ausência de parede uterina envolvendo o feto, partes fetais próximas à parede abdominal, apresentação anormal do feto, placenta de aparência anormal e presença de líquido livre no abdômen.[8][18] A ressonância magnética também tem sido usada com sucesso no diagnóstico e no planejamento cirúrgico da gravidez abdominal.[16][19] Níveis elevados de alfafetoproteína também podem indicar a presença de gravidez abdominal.[20]
Ultrassom
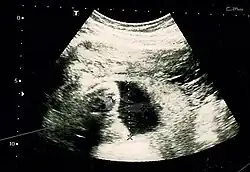
A maioria dos casos pode ser diagnosticada por ultrassonografia.[21] Entretanto, o diagnóstico pode ser perdido dependendo da habilidade do operador.[7][22]
Critérios
Para diagnosticar a rara gravidez abdominal primária, os critérios de Studdiford precisam ser atendidos: trompas e ovários devem ser normais, não deve haver conexão anormal (fístula) entre útero e cavidade abdominal, e a gestação deve estar relacionada apenas à superfície peritoneal sem sinais de gravidez tubária prévia.[23][24] Os critérios de Studdiford foram refinados em 1968 por Friedrich e Rankin para incluir achados microscópicos.[25]
Diagnóstico diferencial
Dependendo da idade gestacional, os diagnósticos diferenciais da gravidez abdominal incluem aborto espontâneo, morte fetal intrauterina, descolamento prematuro de placenta, um abdome agudo com gravidez intrauterina e um útero miomatoso com gestação intrauterina.[6]
Tratamento
Idealmente, o manejo da gravidez abdominal deve ser realizado por uma equipe que reúna profissionais de várias especialidades.[26] Os tratamentos possíveis consistem em cirurgia com interrupção da gestação (remoção do feto) por laparoscopia ou laparotomia, uso de metotrexato, embolização e combinações dessas opções. Sapuri e Klufio indicam que o tratamento conservador também é possível se os seguintes critérios forem atendidos: 1. não existirem malformações congênitas importantes; 2. o feto estiver vivo; 3. houver hospitalização contínua em uma maternidade bem equipada e com equipe especializada, com disponibilidade imediata de transfusão sanguínea; 4. monitoramento cuidadoso do bem-estar materno e fetal; 5. a implantação placentária estiver localizada no abdômen inferior, distante do fígado e do baço.[27]
A escolha do tratamento depende em grande parte da situação clínica. Em geral, o tratamento é indicado quando o diagnóstico é feito; entretanto, nos casos de gravidez abdominal avançada a situação é mais complexa.
Gravidez abdominal avançada
Gravidez abdominal avançada refere-se às situações em que a gestação prossegue além de 20 semanas de gestação (em contraste com a gravidez abdominal precoce < 20 semanas).[2][28] Nessas situações, nascimentos com vida já foram relatados na mídia e os bebês muitas vezes são chamados de "bebês milagres".[29][30] Uma paciente pode carregar um feto morto sem entrar em trabalho de parto. Com o tempo, o feto se calcifica e se torna um litopédio.[31]
Em geral, recomenda-se realizar uma laparotomia quando o diagnóstico de gravidez abdominal é feito.[11] Porém, se o bebê estiver vivo e houver suporte médico adequado, pode-se considerar o acompanhamento até atingir a viabilidade.[11] Mulheres com gravidez abdominal não entram em trabalho de parto espontaneamente. O parto em um caso de gravidez abdominal avançada precisa ser realizado por laparotomia. A sobrevivência do bebê é reduzida e taxas de mortalidade perinatal entre 40% e 95% foram relatadas.[32]
Bebês de gestações abdominais são mais propensos a malformações devido à compressão em ausência da parede uterina e pela quantidade frequentemente reduzida de líquido amniótico ao redor do bebê.[33] A taxa de malformaçãos e deformidades é estimada em cerca de 21%; as deformidades típicas são assimetrias faciais e cranianas e anomalias articulares, enquanto as malformações mais comuns são defeitos nos membros e anomalias do sistema nervoso central.[33]
Uma vez que o bebê é retirado, o manejo da placenta se torna um problema. Em partos normais, a contração uterina fornece um mecanismo poderoso para controlar a perda de sangue; entretanto, em uma gravidez abdominal a placenta está fixada em tecidos que não podem contrair, e tentativas de removê-la podem causar hemorragia com risco de morte. Assim, a transfusão de sangue é frequentemente necessária no manejo dessas pacientes, sendo que em alguns casos são usados ácido tranexâmico e fator VIIa recombinante, ambos capazes de reduzir a perda sanguínea.[1][34]
De modo geral, a menos que a placenta possa ser facilmente ligada ou removida, pode ser preferível deixá-la no lugar e permitir uma regressão natural.[8][11] Esse processo pode levar vários meses e pode ser monitorado por exame físico, acompanhamento dos níveis de gonadotrofina coriônica humana e por ultrassonografia (particularmente usando ultrassonografia Doppler).[22] O uso de metotrexato para acelerar a regressão placentária é controverso, já que a grande quantidade de tecido necrótico representa risco de infecção;[8] a mifepristona também já foi usada com essa finalidade.[35] Os vasos placentários também já foram bloqueados por meio de embolização angiográfica.[36] Complicações de se deixar a placenta podem incluir sangramento residual, infecção, obstrução intestinal, pré-eclâmpsia (todas podendo exigir nova cirurgia)[21][35] e falha na amamentação devido à influência hormonal da placenta.[37]
Os desfechos podem ser positivos tanto para mãe quanto para bebê; Lampe descreveu um caso de mãe e filho de uma gravidez abdominal que estavam bem mais de 22 anos após a cirurgia.[38]
Epidemiologia
Cerca de 1,4% das gestações ectópicas são abdominais, ou aproximadamente 1 a cada 8.000 gestações.[21] Um estudo da Nigéria indica frequência de 34 para cada 100.000 partos, enquanto um estudo do Zimbábue mostra 11 para cada 100.000.[7][28] A mortalidade materna é estimada em cerca de 5 para cada 1.000 casos, aproximadamente sete vezes a taxa das gestações ectópicas em geral e cerca de 90 vezes a taxa de um parto normal (dados dos EUA, 1987).[10]
História
Abulcasis (936–1013) é creditado como o primeiro a reconhecer a gravidez abdominal, aparentemente desconhecida pelos médicos da Grécia Antiga e da Roma Antiga, e não mencionada nos escritos de Hipócrates. Já Jacopo Berengario da Carpi (1460–1530), médico italiano, é creditado com a primeira descrição anatômica detalhada de uma gravidez abdominal.[39]
Experimento natural
Por ocorrer fora do útero, a gravidez abdominal serve como um modelo de gravidez humana masculina ou para mulheres sem útero, embora tal gravidez seja perigosa.[40][41] A gravidez abdominal também ajudou a esclarecer a pré-eclâmpsia, antes considerada (anos 1980) como uma condição que exigia a presença de útero. A ocorrência da pré-eclâmpsia em gestações abdominais (com o concepto fora do útero) ajudou a lançar luz sobre sua etiologia.[42]
Casos de gravidez abdominal simultânea combinada com gravidez intrauterina já foram relatados.[35][43]
Referências
- ↑ a b c d e Nkusu Nunyalulendho D, Einterz EM (2008). «Advanced abdominal pregnancy: case report and review of 163 cases reported since 1946». Rural Remote Health. 8 (4). 1087 páginas. PMID 19053177
- ↑ a b Agarwal, N.; Odejinmi, F. (2014). «Early abdominal ectopic pregnancy: Challenges, update and review of current management». The Obstetrician & Gynaecologist. 16 (3): 193–198. doi:10.1111/tog.12109

- ↑ Masukume, Gwinyai (2014). «Insights into abdominal pregnancy». WikiJournal of Medicine. 1 (2). doi:10.15347/wjm/2014.012

- ↑ Worley, K. C.; Hnat, M. D.; Cunningham, F. G. (2008). «Advanced extrauterine pregnancy: Diagnostic and therapeutic challenges». American Journal of Obstetrics and Gynecology. 198 (3): 297.e1–7. PMID 18313451. doi:10.1016/j.ajog.2007.09.044
- ↑ Mahajan, N. N. (2008). «Advanced extrauterine pregnancy: Diagnostic and therapeutic challenges». American Journal of Obstetrics and Gynecology. 199 (6): e11; author reply e11–2. PMID 18639214. doi:10.1016/j.ajog.2008.06.024
- ↑ a b Oneko, Olola; Petru, Edgar; Masenga, Gileard; Ulrich, Daniela; Obure, Joseph; Zeck, Willibald (junho–falhou de undefined). «Management of the placenta in advanced abdominal pregnancies at an East African tertiary referral center». Mary Ann Liebert, Inc. Journal of Women's Health. 19 (7): 1369–1375. PMID 20509789. doi:10.1089/jwh.2009.1704 Verifique data em:
|data=(ajuda) - ↑ a b c Sunday-Adeoye I, Twomey D, Egwuatu EV, Okonta PI (2011). «A 30-year review of advanced abdominal pregnancy at the Mater Misericordiae Hospital, Afikpo, southeastern Nigeria (1976-2006)». Archives of Gynecology and Obstetrics. 283 (1): 19–24. PMID 19876640. doi:10.1007/s00404-009-1260-4
- ↑ a b c d e KY Kun; PY Wong; MW Ho; CM Tai; TK Ng (2000). «Abdominal pregnancy presenting as a missed abortion at 16 weeks' gestation» (PDF). Hong Kong Medical Journal. 6 (4): 425–7. PMID 11177167. Consultado em 25 de janeiro de 2009
- ↑ Barnhart, Kurt T. (23 de julho de 2009). «Ectopic Pregnancy». New England Journal of Medicine. 361 (4): 379–387. PMID 19625718. doi:10.1056/NEJMcp0810384
- ↑ a b Atrash HK, Friede A, Hogue CJ (1987). «Abdominal pregnancy in the United States: frequency and maternal mortality». Obstet Gynecol. 69 (3 Pt 1): 333–7. PMID 3822281
- ↑ a b c d e f Maurice King; Peter C. Bewes; James Cairns; Jim Thornton (eds.). «Primary Surgery; Volume One: Non-trauma. Chapter 8, Abdominal pregnancy». Universidade de Bonn. Consultado em 25 de janeiro de 2010. Arquivado do original em 6 de abril de 2009
- ↑ Anderson PM, Opfer EK, Busch JM, Magann EF (2009). «An Early Abdominal Wall Ectopic Pregnancy Successfully Treated with Ultrasound Guided Intralesional Methotrexate: A Case Report». Obstetrics and Gynecology International. 2009: 1–3. PMC 2778945
 . PMID 19936121. doi:10.1155/2009/247452
. PMID 19936121. doi:10.1155/2009/247452
- ↑ Chui AK, Lo KW, Choi PC, Sung MC, Lau JW (abril de 2001). «Primary hepatic pregnancy». ANZ Journal of Surgery. 71 (4): 260–1. PMID 11355741. doi:10.1046/j.1440-1622.2001.02085.x
- ↑ Yagil Y, Beck-Razi N, Amit A, Kerner H, Gaitini D (2007). «Splenic Pregnancy: The Role of Abdominal Imaging». Journal of Ultrasound in Medicine. 26 (11): 1629–32. PMID 17957059. doi:10.7863/jum.2007.26.11.1629
- ↑ Norenberg DD, Gundersen JH, Janis JF, Gundersen AL (maio de 1977). «Early pregnancy on the diaphragm with endometriosis». Obstetrics and Gynecology. 49 (5): 620–2. PMID 850582
- ↑ a b Krishna Dahiya; Damyanti Sharma (junho de 2007). «Advanced Abdominal Pregnancy: A Diagnostic and Management Dilemma». Journal of Gynecologic Surgery. 23 (2): 69–72. doi:10.1089/gyn.2007.B-02259-1
- ↑ Paul N. Tolefac; Martin H. Abanda; Jacqueline Ze Minkande; Eugene Belley Priso (julho de 2017). «The challenge in the diagnosis and management of an advanced abdominal pregnancy in a resource-low setting: a case report». Journal of Medical Case Reports. 11 (1). 199 páginas. PMC 5523149
 . PMID 28735570. doi:10.1186/s13256-017-1369-1
. PMID 28735570. doi:10.1186/s13256-017-1369-1
- ↑ Masukume, G.; Sengurayi, E.; Muchara, A.; Mucheni, E.; Ndebele, W.; Ngwenya, S. (2013). «Full-term abdominal extrauterine pregnancy complicated by post-operative ascites with successful outcome: A case report». Journal of Medical Case Reports. 7. 10 páginas. PMC 3544643
 . PMID 23302289. doi:10.1186/1752-1947-7-10
. PMID 23302289. doi:10.1186/1752-1947-7-10
- ↑ Lockhat F, Corr P, Ramphal S, Moodly J (2006). «The value of magnetic resonance imaging in the diagnosis and management of extra-uterine abdominal pregnancy». Clin Radiol. 61 (3): 264–9. PMID 16488208. doi:10.1016/j.crad.2005.10.013
- ↑ Tromans PM, Coulson R, Lobb MO, Abdulla U (1984). «Abdominal pregnancy associated with extremely elevated serum alphafetoprotein: case report». British Journal of Obstetrics and Gynaecology. 91 (3): 296–8. PMID 6200135. doi:10.1111/j.1471-0528.1984.tb04773.x
- ↑ a b c Gibbs, Ronald S (2008). Danforth's obstetrics and gynecology 10th ed. Philadelphia: Lippincott Williams & Wilkins. p. 84. ISBN 9780781769372
- ↑ a b Roberts, R. V.; Dickinson, J. E.; Leung, Y.; Charles, A. K. (2005). «Advanced abdominal pregnancy: Still an occurrence in modern medicine». The Australian and New Zealand Journal of Obstetrics and Gynaecology. 45 (6): 518–521. PMID 16401220. doi:10.1111/j.1479-828X.2005.00489.x
- ↑ Studdiford WE (1942). «Primary peritoneal pregnancy». Am J Obstet Gynecol. 44 (3): 487–91. doi:10.1016/S0002-9378(42)90488-5
- ↑ Berek, Jonathan S. (2007). Berek & Novak's Gynecology. 14th ed. Philadelphia: Lippincott Williams & Wilkins. p. 628. ISBN 9780781768054
- ↑ Friedrich EG Jr; Rankin CA Jr (1968). «Primary pelvic peritoneal pregnancy». Obstet Gynecol. 31 (5): 649–53. PMID 5646396. doi:10.1097/00006250-196805000-00009
- ↑ Renfroe, S.; Dajani, N. K.; Pandey, T.; Magann, E. F. (2013). «Role of serial MRI assessment in the management of an abdominal pregnancy». BMJ Case Reports. 2013: bcr2013200495. PMC 3822153
 . PMID 24127374. doi:10.1136/bcr-2013-200495
. PMID 24127374. doi:10.1136/bcr-2013-200495
- ↑ Sapuri M, Klufio C (março de 1997). «A case of advanced viable extrauterine pregnancy» (PDF). Papua New Guinea Medical Journal. 40 (1): 44–47. PMID 10365569. Consultado em 1 de janeiro de 2013. Arquivado do original (PDF) em 11 de agosto de 2010
- ↑ a b White RG (março de 1989). «Advanced Abdominal Pregnancy – A Review of 23 Cases». Irish Journal of Medical Science. 158 (3): 77–8. PMID 2753657. doi:10.1007/BF02942151. Arquivado do original em 14 de julho de 2011
- ↑ BBC News Health. "Doctors hail 'miracle' baby", BBC News, Londres, 10 de setembro de 1999. Acessado em 11 de novembro de 2014.
- ↑ Jessica Salter. "'Miracle baby' who grew outside the womb", The Daily Telegraph, Londres, 31 de agosto de 2008. Acessado em 11 de novembro de 2014.
- ↑ Medhi, R.; Nath, B.; Mallick, M. (2014). «Lithopedion diagnosed during infertility workup: A case report». SpringerPlus. 3. 151 páginas. PMC 3979976
 . PMID 24741475. doi:10.1186/2193-1801-3-151
. PMID 24741475. doi:10.1186/2193-1801-3-151
- ↑ Martin JN Jr; Sessums JK; Martin RW; Pryor JA; Morrison JC (1988). «Abdominal pregnancy: current concepts of management». Obstetrics and Gynecology. 71 (4): 549–57. PMID 3281075
- ↑ a b Stevens CA (1993). «Malformations and deformations in abdominal pregnancy». American Journal of Medical Genetics. 47 (8): 1189–95. PMID 8291554. doi:10.1002/ajmg.1320470812
- ↑ Dahab, A. A.; Aburass, R.; Shawkat, W.; Babgi, R.; Essa, O.; Mujallid, R. H. (2011). «Full-term extrauterine abdominal pregnancy: A case report». Journal of Medical Case Reports. 5. 531 páginas. PMC 3216095
 . PMID 22040324. doi:10.1186/1752-1947-5-531
. PMID 22040324. doi:10.1186/1752-1947-5-531
- ↑ a b c Huang K, Song L, Wang L, Gao Z, Meng Y, Lu Y (2014). «Advanced abdominal pregnancy: an increasingly challenging clinical concern for obstetricians». Int J Clin Exp Pathol. 7 (9): 5461–72. PMC 4203159
 . PMID 25337188
. PMID 25337188
- ↑ Cardosi RJ, Nackley AC, Londono J, Hoffman MS (2002). «Embolization for advanced abdominal pregnancy with a retained placenta. A case report». Reproductive Medicine. 47 (10): 861–3. PMID 12418072
- ↑ Pieh-Holder, K. L.; Scardo, J. A.; Costello, D. H. (2012). «Lactogenesis Failure Following Successful Delivery of Advanced Abdominal Pregnancy». Breastfeeding Medicine. 7 (6): 543–546. PMID 22428571. doi:10.1089/bfm.2011.0131
- ↑ Lampe, L. G. (2008). «Long-term follow-up after abdominal pregnancy». European Journal of Obstetrics & Gynecology and Reproductive Biology. 137 (2): 247–248. PMID 17353085. doi:10.1016/j.ejogrb.2006.11.023
- ↑ Cotlar AM (2000). «Extrauterine pregnancy: a historical review(3)». Curr Surg. 57 (5): 484–492. PMID 11064074. doi:10.1016/s0149-7944(00)00328-7
- ↑ Meryl Rothstein. "Male Pregnancy: A Dangerous Proposition", Popular Science, Bonnier Corporation, 31 de julho de 2005. Acessado em 12 de novembro de 2014.
- ↑ Dick Teresi. "HOW TO GET A MAN PREGNANT", The New York Times, 27 de novembro de 1994. Acessado em 12 de novembro de 2014.
- ↑ Moodley J, Subrayen KT, Sankar D, Pitsoe SB (1987). «Advanced extra-uterine pregnancy associated with eclampsia. A report of 2 cases.». S Afr Med J. 71 (7): 460–1. PMID 3563800
- ↑ Zacchè, M. M.; Zacchè, G.; Gaetti, L.; Vignali, M.; Busacca, M. (2011). «Combined intrauterine and abdominal pregnancy following ICSI with delivery of two healthy viable fetuses: A case report». European Journal of Obstetrics & Gynecology and Reproductive Biology. 154 (2): 232–233. PMID 21093142. doi:10.1016/j.ejogrb.2010.10.015