Psiquiatria
 | |
| Foco | Saúde mental |
|---|---|
| Subdivisões | Transtornos do neurodesenvolvimento, Transtorno do espectro do autismo, Transtorno do déficit de atenção e hiperatividade, Transtornos de tique, Esquizofrenia, Transtornos psicóticos, Catatonia, Transtorno bipolar, Transtornos depressivos, Transtorno de ansiedade, Transtorno obsessivo-compulsivo, Transtorno de estresse pós-traumático, Transtornos dissociativos, Transtorno de sintomas somáticos, Transtorno alimentar, Transtornos do sono, Disfunção sexual, Disforia de gênero, Transtornos parafílicos, Transtornos disruptivos, do controle de impulsos e da conduta, Transtorno por uso de substâncias, Jogo patológico, Transtornos neurocognitivos, Transtorno de personalidade. [3][4] |
| Doenças significativas | Transtorno depressivo maior, Transtorno de ansiedade generalizada, Fobia específica, fobia social, Transtorno do pânico, Transtorno obsessivo-compulsivo, Transtorno de estresse pós-traumático, Transtorno por uso de álcool, Transtorno por uso de tabaco, Insônia. [5][6] |
| Testes significativos | PHQ-9, PHQ-2, GAD-7, HAMA, HAM-D, MADRS, YMRS, MDQ, C-SSRS, CGI, BPRS, PANSS, SANS, SAPS, Y-BOCS, CAPS-5, PCL-5, AUDIT, CAGE, ASSIST, DAST, AIMS, SAS, BARS, ISI, PSQI, Epworth Sleepiness Scale, MMSE, MoCA, Teste do desenho do relógio, ASRS, SNAP-IV, WHODAS 2.0, MINI, SCID-5, Bush–Francis Catatonia Rating Scale, EPDS, SCOFF, EDE-Q; Observação: no Brasil, “testes psicológicos” privativos da Psicologia devem seguir o "Sistema de Avaliação de Testes Psicológicos", enquanto fora do Brasil não há uma lei única equivalente, e a possibilidade de uso desses instrumentos por não psicólogos varia conforme a jurisdição e as normas profissionais locais, enquanto muitas das escalas citadas podem ser realizadas por psiquiatras.[7][8][9][10][11][12][13][14] |
| Especialidade | Psiquiatra |

A psiquiatria é a especialidade da medicina dedicada à prevenção, diagnóstico, tratamento e reabilitação dos transtornos mentais e do comportamento, por meio de anamnese e exame do estado mental, com apoio, quando indicado, de testes e exames complementares; a classificação diagnóstica emprega sistemas como o DSM‑5‑TR e o CID-11, e o cuidado combina psicofarmacologia, psicoterapia e terapias somáticas (por exemplo, eletroconvulsoterapia e estimulação magnética transcraniana), ofertadas em ambulatório, hospital-dia ou internação, conforme a gravidade.
O termo “psiquiatria” foi cunhado em 1808 por Johann Christian Reil, e reformas históricas como o “tratamento moral” de Pinel/Tuke inauguraram a humanização do cuidado em transição ao modelo científico contemporâneo.
Do século XX em diante, a “revolução psicofarmacológica” (p. ex., introdução da clorpromazina e consolidação da clozapina em refratariedade) transformou o manejo de psicoses, enquanto a eletroconvulsoterapia foi aperfeiçoada e técnicas de neuromodulação, como a estimulação magnética transcraniana, ganharam papel em casos resistentes. Nas últimas décadas, processos de desinstitucionalização e a psiquiatria comunitária reorganizaram redes de cuidado, com ênfase em abordagens centradas na pessoa e em direitos humanos; agendas científicas atuais integram neurociência e propostas transdiagnósticas (RDoC) para aprimorar validade e utilidade clínica.Entre os transtornos frequentemente atendidos em serviços de psiquiatria destacam‑se, de forma sintética: Transtorno depressivo maior, Transtorno de ansiedade generalizada, Fobia específica, fobia social, Transtorno do pânico, Transtorno obsessivo-compulsivo, Transtorno de estresse pós-traumático, Transtorno por uso de álcool, Transtorno por uso de tabaco e Insônia.
Etimologia
O termo psiquiatria (alemão: Psychiatrie) foi cunhado em 1808 pelo médico alemão Johann Christian Reil, ao defender a constituição de uma disciplina médica autônoma dedicada às “doenças da mente”. Etimologicamente, deriva do grego antigo psychē (ψυχή, “alma”/“mente”) + iatreía (ἰατρεία, “tratamento”/“cura”), significando literalmente “tratamento médico da alma”. O médico que se especializa nessa área é o psiquiatra.[17][18][19][20]
Símbolo
Na tradição lusófona, a iconografia médica — e, por extensão, a da psiquiatria — evita o caduceu de Hermes (Mercúrio) — um bastão alado entrelaçado por duas serpentes, associado ao comércio e à diplomacia — e adota o Bastão de Asclépio (um bastão com uma única serpente), historicamente correto e também usado pela Organização Mundial da Saúde; a popularização do caduceu em contextos médicos deu-se sobretudo nos Estados Unidos por um equívoco institucional do início do século XX, notadamente no Exército, e não reflete o padrão seguido por conselhos e publicações médicas no Brasil, que reiteram a primazia do símbolo de Asclépio sobre o caduceu.[21]
História
A palavra Psiquiatria deriva do Grego e quer dizer "arte de curar a alma". É a especialidade médica dedicada ao estudo, diagnóstico, tratamento e prevenção dos transtornos mentais. Sua trajetória histórica reflete profundas mudanças nas concepções sobre a mente, a doença e o sofrimento humano, oscilando entre explicações mágicas, religiosas, filosóficas e científicas. O desenvolvimento da psiquiatria acompanha a evolução das sociedades, das instituições e das ciências médicas, sendo marcada por avanços, controvérsias e desafios éticos. Este artigo traça um panorama detalhado da história da psiquiatria, enfatizando a passagem de modelos sobrenaturais para abordagens científicas e humanizadas.
Origens históricas
Os registros mais antigos conhecidos sobre transtornos mentais provêm da Índia antiga e incluem o compêndio ayurvédico Charaka Samhita, parte da tradição Ayurveda que descreve categorias de “manasika roga” (transtornos mentais), relações com os doṣas e estratégias de cuidado que articulam corpo e mente; em paralelo, textos clássicos como os Vedas, as Upanixades e a Bhagavad Gita apresentam uma visão holística do sofrimento psíquico e mencionam práticas de autorregulação como mantra e meditação.[22][23] Os primeiros hospitais dedicados ao tratamento de pessoas com doença mental teriam sido estabelecidos na Índia durante o século III a.C., no contexto de reformas associadas ao imperador Ashoka, indicando a existência precoce de provisão institucional para o cuidado em saúde mental.[24]
Nas civilizações mesopotâmicas e egípcias, as doenças mentais eram interpretadas como manifestações de forças sobrenaturais, atribuídas à ação de demônios, espíritos ou deuses irados. O tratamento era predominantemente mágico-religioso, envolvendo exorcismos, rituais, encantamentos e uso de amuletos. No Egito, práticas como banhos, dietas, música e atividades artísticas eram empregadas, conforme registrado nos Papiros de Ebers e Smith (c. 1550 a.C.)[25][26].
A transição para explicações naturalistas ocorreu na Grécia Antiga, especialmente com Hipócrates (460–377 a.C.), que rejeitou causas sobrenaturais e propôs que as doenças mentais tinham origem no cérebro e resultavam do desequilíbrio entre os quatro humores corporais (sangue, fleuma, bile amarela e bile negra). Tratamentos incluíam banhos, dietas, sangrias e música, buscando restaurar o equilíbrio dos humores[27][28].
Galeno de Pérgamo (129–c. 216 d.C.) aprofundou a teoria humoral e defendeu que as funções mentais e os transtornos psíquicos tinham origem no cérebro. Suas obras influenciaram a medicina europeia e islâmica por mais de um milênio[29].
Durante a Idade Média, o mundo islâmico preservou e expandiu o conhecimento médico greco-romano. Avicena (Ibn Sina, 980–1037) e Al-Razi (Rhazes, 865–925) descreveram transtornos psiquiátricos e propuseram abordagens terapêuticas humanizadas, incluindo escuta empática e uso de música, banhos e psicoterapia. Hospitais psiquiátricos foram fundados em Bagdá, Cairo e Damasco[30].
Na Europa medieval, prevaleceram explicações demonológicas para o sofrimento mental, com práticas de exorcismo, penitências e perseguição de supostas bruxas. O "Malleus Maleficarum" (1487) fundamentou a caça às bruxas, frequentemente confundindo sintomas psiquiátricos com heresia[31].
Do Renascimento ao século XVIII
O Bethlem Royal Hospital ("Bedlam"), em Londres, fundado em 1247, tornou-se o mais antigo hospital psiquiátrico europeu, notório por suas condições precárias e maus-tratos aos internos[32]. Em Valência, Espanha, o Convento das Capuchas (1409) foi pioneiro no acolhimento exclusivo de pessoas com transtornos mentais[33].
Durante séculos, o tratamento nos asilos era marcado por práticas desumanas: acorrentamento, punições físicas, privação de autonomia e exposição pública dos pacientes. O internamento compulsório era utilizado para doentes mentais, pobres e marginalizados[34].
O Iluminismo trouxe uma nova perspectiva, defendendo a razão e os direitos humanos. Philippe Pinel (1745–1826), na França, libertou os internos de Bicêtre das correntes em 1793 e propôs o "tratamento moral", baseado na observação clínica, respeito e reabilitação[35]. William Tuke, na Inglaterra, fundou o York Retreat (1796), referência internacional em tratamento humanizado[36]. Na Itália, Vincenzo Chiarugi aboliu o uso de correntes e instituiu normas para o cuidado dos doentes mentais[37].
O "tratamento moral" rejeitava punições físicas e confinamento desumano, promovendo disciplina, respeito e autocontrole. Essa abordagem influenciou decisivamente a psiquiatria moderna[38].
Século XIX e início do XX
O início da psiquiatria como especialidade médica costuma ser datado de meados do século XIX, embora sua germinação remonte ao fim do século XVIII; já no final do século XVII multiplicavam‑se asilos privados e, em 1713, abriu‑se o Bethel Hospital, em Norwich, considerado o primeiro asilo construído para esse fim na Inglaterra; em 1656, Luís XIV de França instituiu um sistema público de hospitais para pessoas com transtornos mentais, sem aplicação de tratamento efetivo à época.[39][40] Durante o Iluminismo, difundiu‑se a ideia de cuidado compassivo: em 1758, o médico inglês William Battie publicou o Treatise on Madness, criticando o regime custodial do Bethlem Royal Hospital e defendendo manejo individualizado (higiene, boa alimentação, ar livre e afastamento de fatores estressantes), além de sustentar a origem orgânica dos transtornos mentais no cérebro e no corpo, e não em “forças internas” da mente.[41] No fim do século XVIII e início do XIX, o “tratamento moral” foi introduzido de modo independente por Philippe Pinel e pelo quaker inglês William Tuke, com reformas como o livre trânsito dos internos, substituição de masmorras por salas iluminadas e arejadas, e expansão institucional por meio de Jean Esquirol.[42] Embora Pinel, Tuke e outros tenham buscado abolir a contenção física, o método “sem contenção” só se consolidou localmente a partir de experiências como as do Lincoln Asylum, com Robert Gardiner Hill e Edward Parker Charlesworth, e sua adoção em Hanwell por John Conolly, que difundiu a prática na Inglaterra.[43][44]
No século XIX, a provisão estatal institucional se expandiu. Na Inglaterra, o Lunacy Act 1845 marcou a mudança do status de pessoas com transtorno mental para pacientes que requeriam tratamento, exigindo regulamentos escritos e a presença de médico residente; na França, a lei de 1838 regulou internações e serviços asilares. Nos Estados Unidos, a construção de hospitais estaduais começou com lei de 1842 em Nova Iorque; o Utica State Hospital abriu por volta de 1850, e muitos hospitais foram erguidos nas décadas seguintes segundo o Kirkbride Plan, projeto arquitetônico com suposto efeito curativo.[45][46] A virada do século XIX para o XX assistiu a um aumento exponencial dos internamentos; a crença de que a institucionalização melhoraria a doença mental encontrou limites, sob pressão demográfica e degradação das condições, reaproximando os asilos de instituições meramente custodiais.[47][48] No Brasil, a institucionalização ocorreu entre 1890 e 1966, com a fundação de hospitais psiquiátricos e sociedades médicas[49].
Esquirol (1772–1840) foi fundamental para a classificação das doenças mentais, introduzindo termos como "monomania" e "lipemania" e distinguindo diferentes formas de loucura com base na observação clínica,[50] Kraepelin (1856–1926) propôs uma classificação baseada no curso evolutivo e prognóstico dos transtornos, distinguindo entre demência precoce (esquizofrenia) e psicose maníaco-depressiva (transtorno bipolar), base dos sistemas diagnósticos atuais[51], Charcot (1825–1893) diferenciou a histeria de outras doenças neurológicas e utilizou a hipnose como método diagnóstico e terapêutico, influenciando Freud e a psicopatologia moderna[52], Bleuler (1857–1939) introduziu o termo "esquizofrenia" em 1911, ampliando a compreensão clínica da doença e destacando sintomas como alucinações, delírios e alterações do pensamento[53], Freud (1856–1939) fundou a psicanálise, enfatizando o papel do inconsciente e dos conflitos psíquicos na gênese dos sintomas, e valorizando fatores psicológicos e biográficos no tratamento dos transtornos mentais[54].
Durante o regime nazista, a psiquiatria foi instrumentalizada para fins eugênicos, resultando em esterilizações forçadas, eutanásia de pacientes e experimentos médicos, sob o pretexto de "higiene racial". Esses crimes motivaram debates éticos e a valorização dos direitos dos pacientes após a Segunda Guerra Mundial[55].
Segunda metade do século XX
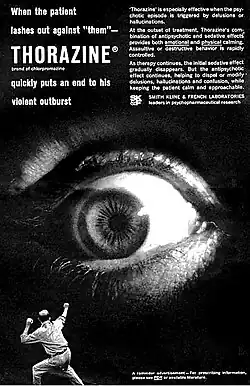
A psiquiatria na segunda metade do século XX (c. 1950–2000) foi marcada por transformações profundas na teoria, na prática clínica e na organização dos serviços. O período assistiu à “revolução psicofarmacológica”, ao declínio da psicocirurgia e ao aperfeiçoamento da eletroconvulsoterapia (ECT), à emergência da psiquiatria biológica e da pesquisa neurocientífica, à consolidação de sistemas classificatórios operacionais (DSM-III e revisões;), à desinstitucionalização e à expansão da psiquiatria comunitária, bem como a debates éticos e políticos envolvendo antipsiquiatria, direitos dos pacientes e críticas à medicalização. Esta dissertação apresenta uma síntese enciclopédica e imparcial desses desenvolvimentos, contextualizando-os em tendências sociais, científicas e regulatórias e citando fontes acadêmicas e jornalísticas de referência.
A introdução da clorpromazina (1952), seguida por haloperidol (1958) e outros antipsicóticos de primeira geração, transformou o manejo da esquizofrenia ao reduzir sintomas positivos e permitir altas hospitalares antes impensáveis. Na depressão, a descoberta dos IMAOs (iproniazida) e dos tricíclicos (imipramina, 1957) inaugurou o tratamento farmacológico moderno; mais tarde, os ISRSs (fluoxetina aprovada em 1987) expandiram o acesso com melhor tolerabilidade média. Os benzodiazepínicos (clordiazepóxido em 1960; diazepam em 1963) difundiram-se no controle da ansiedade, ao custo de dependência e iatrogenias. Após evidências renovadas, o lítio consolidou-se na bipolaridade como estabilizador do humor, influenciando também a prevenção de suicídio. A clozapina (reintroduzida no fim dos anos 1980 em alguns países com monitorização hematológica) abriu caminho aos chamados “antipsicóticos atípicos” e à busca de menor risco extrapiramidal.[58][59][60][61]
Depois do auge dos procedimentos de lobotomia e leucotomia nas décadas de 1940 e 1950, a psicocirurgia decaiu rapidamente, em parte por complicações graves, críticas éticas e resultados inconsistentes; a partir dos anos 1960–1970, técnicas como cingulotomia e capsulotomia mantiveram uso muito restrito em casos refratários específicos. Em paralelo, a eletroconvulsoterapia foi aperfeiçoada com anestesia, relaxantes musculares e pulsos breves, permanecendo como intervenção de elevada eficácia em catatonia, depressão psicótica e risco iminente de suicídio, apesar de controvérsias sobre efeitos cognitivos.[62][63]

A crítica à heterogeneidade diagnóstica pós‑DSM-II (1968) motivou critérios empíricos como os de Feighner (1972) e os Research Diagnostic Criteria (RDC, 1978), base do DSM-III (1980), que adotou descrições ateóricas e critérios operacionais, reforçando uma orientação neo‑kraepeliniana e a confiabilidade interavaliadores; as revisões subsequentes (DSM‑III‑R, 1987; DSM‑IV, 1994) expandiram a padronização. Internacionalmente, a (1992) harmonizou a classificação de “transtornos mentais e do comportamento”.[65][66][67][68]Avanços em neurociência, psicofarmacologia e neuroimagem A partir dos anos 1960–1970, hipóteses neuroquímicas (monoaminas na depressão, dopamina na esquizofrenia) orientaram pesquisa e desenvolvimento de fármacos. A década de 1980 viu a incorporação rotineira de tomografia computadorizada e ressonância magnética à prática clínica, enquanto o PET e o SPECT foram aplicados à pesquisa de receptores e metabolismo cerebral. Ainda que relevantes para elucidar circuitos e alvos terapêuticos, tais técnicas não produziram biomarcadores diagnósticos individualmente validados no período, mantendo o diagnóstico clínico como padrão-ouro.[69][70]
Na segunda metade do século XX, a psicanálise perdeu primazia acadêmica em vários países, abrindo espaço para terapias de base empírica. A terapia cognitivo-comportamental (TCC), sistematizada por Aaron T. Beck a partir dos anos 1960, demonstrou eficácia em transtorno depressivo maior, transtornos de ansiedade e outros quadros; intervenções familiares e psicoeducação mostraram reduzir recaídas na esquizofrenia quando combinadas ao tratamento farmacológico. A difusão da psicoterapia em regime ambulatorial relacionou-se também à desinstitucionalização e a mudanças nos sistemas de financiamento de saúde.[71][72]
Políticas nacionais e internacionais promoveram a transição do cuidado asilar para serviços comunitários. Nos Estados Unidos, o Community Mental Health Centers Act (1963) incentivou centros comunitários com vistas à alta de pacientes crônicos; no Reino Unido, políticas de “care in the community” avançaram a partir dos anos 1980; na Itália, a Lei Basaglia (Lei 180/1978) tornou-se marco da reforma italiana ao extinguir progressivamente os manicômios e criar uma rede territorial. Embora tenha reduzido internações de longa permanência e ampliado direitos, a desinstitucionalização, quando não acompanhada de recursos suficientes, esteve associada a transinstitucionalização (prisões, abrigos), desabrigo e lacunas no seguimento de casos graves.[73][74][75]
Movimentos por direitos civis e decisões judiciais redefiniram a internação involuntária e as obrigações do Estado. Casos como O'Connor v. Donaldson (1975) limitaram hospitalizações sem evidência de perigo ou incapacidade de autossustento; Wyatt v. Stickney (1971) estabeleceu padrões mínimos de tratamento em hospitais estatais norte‑americanos. No plano internacional, denúncias de uso político da psiquiatria (p. ex., na URSS) suscitaram reações de entidades médicas e organismos multilaterais. Códigos como a Declaração de Helsinque (1964, revisões posteriores) influenciaram a ética em pesquisa clínica no campo.[76][77][78]Críticas, antipsiquiatria e mudanças culturais A segunda metade do século XX foi também um período de crítica teórica e social. Autores ligados à antipsiquiatria e à crítica social — como R. D. Laing (fenomenologia da loucura), Thomas Szasz (crítica ao conceito de “doença mental”), Michel Foucault (história social da loucura) e Erving Goffman (análise institucional) — questionaram a medicalização do desvio, as relações de poder e a legitimidade de práticas coercitivas. Em 1973, a Associação Americana de Psiquiatria retirou a homossexualidade do DSM como categoria patológica, marco frequentemente citado na interface entre ciência, ética e política pública.[79][80][81][82][83]
A partir dos anos 1970–1990, cresceram os campos da psiquiatria cultural e da psiquiatria transcultural, influenciados por autores como Arthur Kleinman, ao enfatizar contextos de significado, estigma e variações culturais na apresentação de sintomas. A Organização Mundial da Saúde (OMS) ampliou a cooperação técnica em saúde mental, com estudos multicêntricos (p. ex., esquizofrenia) e diretrizes que prenunciariam a agenda de “saúde mental global” do início do século XXI. A adoção da e a incorporação de síndromes culturalmente delimitadas no DSM-IV (1994) refletem esse diálogo.[84][85]
Entre 1950 e 2000, a psiquiatria deslocou-se de um modelo centrado em longas internações asilares para uma combinação de cuidados ambulatorial/comunitários e hospitalizações breves, ancorada na farmacoterapia e em psicoterapias baseadas em evidências; consolidou critérios diagnósticos operacionais e expandiu a pesquisa neurobiológica, ao mesmo tempo em que enfrentou críticas sobre medicalização, direitos e determinantes sociais da saúde mental. As tensões entre avanços terapêuticos, limites da validade diagnóstica e equidade no acesso moldaram a entrada no século XXI, quando novas tecnologias (neuroimagem avançada, genômica, terapias digitais) e agendas de direitos humanos e saúde pública ganharam centralidade.
Século XXI
A psiquiatria no século XXI consolidou-se como campo interdisciplinar que integra neurociência, epidemiologia, psicologia clínica, saúde pública, direitos humanos e políticas de saúde, ao mesmo tempo em que enfrenta desafios conceituais e práticos na classificação diagnóstica, na identificação de biomarcadores clinicamente úteis, na implementação de cuidados comunitários e na redução de desigualdades. O período é marcado por revisões classificatórias (DSM-5-TR e CID-11), avanços em genômica e neuroimagem, expansão de tratamentos farmacológicos e de psicoterapias baseadas em evidências, desenvolvimento de técnicas de neuromodulação e transformação digital (telepsiquiatria, terapias digitais, dados do mundo real), além de uma agenda de reforma voltada a práticas centradas na pessoa, redução de coerção e cuidados comunitários. As classificações diagnósticas estruturaram-se com o DSM-5-TR (2022) e a CID-11 (implementação a partir da década de 2020), introduzindo ajustes terminológicos e categorias atualizadas, bem como especificadores dimensionais, em busca de maior utilidade clínica e alinhamento internacional. Em paralelo, o programa Research Domain Criteria (RDoC) do NIMH impulsionou abordagens transdiagnósticas, baseadas em domínios funcionais e níveis de análise (genes, circuitos, comportamento), refletindo críticas à validade estritamente categorial e estimulando pesquisa translacional sem substituí-la na prática assistencial de rotina.[86][87]
Os transtornos mentais representam parcela substancial da carga global de doença, com elevada prevalência ao longo da vida e início precoce, contribuindo de forma significativa para anos vividos com incapacidade. Estimativas do GBD 2019 e análises subsequentes indicam que depressão, transtornos de ansiedade, esquizofrenia e transtornos por uso de substâncias respondem por grande parte dessa carga; em 2020, a pandemia de COVID-19 associou-se ao aumento de casos de depressão e ansiedade em diversos países, com maior impacto em mulheres e jovens, destacando a sensibilidade da saúde mental a choques sociais e econômicos.[88][89]
O século XXI testemunhou avanços em genética psiquiátrica (estudos GWAS, variantes raras, pontuações de risco poligênico) e em técnicas de neuroimagem (fMRI, DTI, PET) aplicadas a redes cortico-límbicas e fronto-estriatais, com descrição de diferenças médias entre grupos em transtorno depressivo maior, esquizofrenia e transtorno bipolar. Ainda assim, a tradução clínica permanece limitada: não há biomarcadores diagnósticos individualmente validados de uso rotineiro, e a reprodutibilidade de achados em amostras grandes e heterogêneas demanda padronização metodológica e consórcios multicêntricos.[90][91]
No campo farmacológico, o período combina consolidação dos antidepressivos de primeira linha (ISRSs/IRSNs) e expansão de agentes de ação rápida e novas indicações. A esketamina intranasal, como adjuvante na depressão resistente, introduziu um paradigma de início rápido mediante protocolos de monitorização em ambiente assistido; a brexanolona IV e, mais recentemente, a zuranolona oral foram desenvolvidas para depressão pós-parto; combinações como dextrometorfano-bupropiona foram aprovadas para episódios depressivos maiores. Entre antipsicóticos, a cariprazina (agonista parcial D3>D2) e a lumateperona ampliaram opções com perfis diferenciados; formulações de longa ação (LAIs) ganharam espaço pela melhora de adesão e redução de recaídas. A estabilização do humor manteve o papel do lítio (inclusive na redução de risco de suicídio), do valproato (mania aguda) e da lamotrigina (prevenção/episódios depressivos bipolares), com monitorização de segurança.[92][93][94][95]
As técnicas de neuromodulação consolidaram-se como opções eficazes em casos refratários. A TMS repetitiva demonstrou eficácia na depressão resistente, inclusive com protocolos abreviados (theta-burst), enquanto a ECT permanece intervenção de maior potência em quadros graves com necessidade de resposta rápida. A DBS apresenta benefício consistente em subgrupos de transtorno obsessivo-compulsivo refratário, e resultados variáveis em depressão resistente, mantendo caráter experimental fora de centros especializados.[96][97]
A TCC manteve-se como tratamento de primeira linha em depressão e transtornos de ansiedade, ao lado de terapias de terceira onda (p. ex., ACT, DBT) para perfis específicos. Ensaios e revisões Cochrane sustentam benefícios clínicos, sobretudo quando integradas ao manejo farmacológico. As terapias digitais (programas on-line, aplicativos) e a telepsiquiatria expandiram acesso durante a pandemia, com evidências de efetividade modesta a moderada para TCC digital, mas desafios de adesão, privacidade de dados e equidade digital.[98][99]
Estudos controlados com psilocibina em transtorno depressivo maior resistente relataram reduções sintomáticas clinicamente relevantes em semanas iniciais após sessões monitoradas; a terapia assistida por MDMA para Transtorno de estresse pós-traumático mostrou resultados superiores a placebo com psicoterapia em ensaios de fase 3, embora sujeita a avaliação regulatória e a exigências rigorosas de segurança e padronização. O uso de cetamina IV em depressão resistente permanece off‑label em muitos sistemas, com efeito rápido e necessidade de protocolos de monitorização e mitigação de risco de dissociação e elevação transitória de pressão arterial.[100][101][102]
As diretrizes internacionais reforçam a transição do cuidado asilar para redes comunitárias, integradas à atenção primária à saúde e a serviços intersetoriais, com ênfase em tomada de decisão compartilhada, redução de práticas coercitivas e alinhamento à Convenção da ONU sobre os Direitos das Pessoas com Deficiência (CRPD). Programas como o mhGAP orientam a ampliação de acesso em contextos de baixa e média renda. A OMS, em seu relatório de 2022, destaca lacunas de financiamento, carência de profissionais e desigualdades regionais, recomendando planos nacionais, monitoramento e participação social.[103][104]
A literatura reafirma o papel de determinantes sociais (pobreza, desigualdade social, discriminação, violência, insegurança alimentar, moradia precária) na incidência e no curso de transtornos, com implicações para desenho de políticas e avaliações de custo‑efetividade. A sensibilidade a fatores culturais molda expressões sintomáticas, estigma e trajetórias de busca de cuidado, demandando serviços culturalmente competentes e intervenções focalizadas em populações vulneráveis.[105]
A rápida expansão de telepsiquiatria, dispositivos vestíveis e registros eletrônicos viabilizou monitoramento remoto e modelos híbridos de cuidado. Ao mesmo tempo, emergiram debates sobre privacidade, governança de dados, inteligência artificial em triagem e apoio à decisão clínica, vieses algorítmicos e segurança cibernética. Diretrizes recomendam validação clínica rigorosa, transparência de modelos, supervisão profissional e proteção de dados sensíveis, evitando substituir o julgamento clínico por sistemas automatizados.[106][107]
As tendências apontam para medicina de precisão com integração de dados multimodais (clínicos, genéticos, neuroimagem, inflamação, digitais) para estratificação e predição de resposta; reforço de abordagens biopsicossociais e transdiagnósticas; escalonamento de terapias digitais com avaliação regulatória; e políticas voltadas à ampliação de acesso e redução de iniquidades, inclusive frente a novas pressões globais (mudanças climáticas, conflitos, migrações). A maturação do campo dependerá de ensaios pragmáticos no “mundo real”, ciência aberta e co-produção com usuários, além de investimentos sustentados em serviços comunitários e direitos.[108][109]
Figuras históricas emblemáticas
Philippe Pinel e a humanização do tratamento psiquiátrico
Philippe Pinel (1745–1826), médico francês, é amplamente reconhecido como o pai da psiquiatria moderna devido à sua abordagem inovadora e humanitária ao tratamento das doenças mentais. Antes de sua intervenção, pacientes psiquiátricos eram frequentemente tratados como prisioneiros em condições desumanas, confinados em correntes e submetidos a tratamentos cruéis baseados na ideia de que o sofrimento físico poderia aliviar os transtornos mentais.Pinel revolucionou essa prática ao introduzir o conceito de tratamento moral, que defendia o cuidado compassivo e respeitoso com os pacientes. Em 1793, enquanto diretor do Hôpital Bicêtre, em Paris, ele ordenou a retirada das correntes dos pacientes psiquiátricos, um ato histórico que simbolizou o início de uma nova era na psiquiatria. Pinel acreditava que os transtornos mentais tinham causas naturais, como desequilíbrios biológicos e psicológicos, e poderiam ser tratados com intervenções racionais e empáticas, em vez de punições ou explicações sobrenaturais[110].
Além disso, Pinel foi um dos primeiros a organizar e sistematizar o estudo das doenças mentais, classificando-as em categorias baseadas em observações clínicas. Ele também enfatizou a importância de ambientes terapêuticos e da escuta ativa, conceitos que moldaram o futuro da psiquiatria.
Emil Kraepelin e a classificação dos transtornos mentais
O alemão Emil Kraepelin (1856–1926) é considerado o fundador da psiquiatria científica. Ele foi o primeiro a propor um sistema de classificação abrangente para os transtornos mentais, baseado na observação clínica sistemática e no curso natural das doenças. Kraepelin rejeitou as explicações psicodinâmicas emergentes em sua época, optando por uma abordagem biológica e descritiva, que influenciaria profundamente os manuais diagnósticos modernos, como o DSM (Manual Diagnóstico e Estatístico de Transtornos Mentais). Uma das contribuições mais notáveis de Kraepelin foi a distinção entre psicose maníaco-depressiva (hoje conhecida como transtorno bipolar) e demência precoce (que mais tarde seria renomeada como esquizofrenia por Bleuler). Ele acreditava que essas condições tinham causas biológicas distintas e, portanto, exigiam diferentes abordagens terapêuticas[111]. Kraepelin também foi pioneiro no uso de métodos experimentais em psiquiatria, promovendo a ideia de que a pesquisa científica poderia melhorar a compreensão das doenças mentais. Sua influência foi tão significativa que muitos dos conceitos que ele introduziu permanecem relevantes até hoje, especialmente sua ênfase na observação longitudinal e na biologia como base para o diagnóstico.
Sigmund Freud e a psicanálise
Sigmund Freud (1856–1939), neurologista austríaco, revolucionou o campo da psiquiatria ao introduzir a psicanálise, uma abordagem baseada na exploração do inconsciente como chave para entender e tratar os transtornos mentais. Embora seu trabalho tenha sido inicialmente recebido com ceticismo, suas ideias transformaram a maneira como a mente humana era compreendida, desafiando as explicações puramente biológicas e introduzindo um modelo psicodinâmico. Freud postulou que os comportamentos e sintomas mentais eram frequentemente resultado de conflitos inconscientes entre desejos reprimidos e normas sociais internalizadas. Ele desenvolveu técnicas como a associação livre e a análise de sonhos, que permitiam aos pacientes explorar seus pensamentos e emoções reprimidos. Seu modelo estrutural da mente, dividido entre o id, o ego e o superego, tornou-se um marco na compreensão do comportamento humano[112]. Embora controversa, a psicanálise teve um impacto duradouro, influenciando não apenas a psiquiatria, mas também a psicologia, literatura, arte e cultura popular. Freud também destacou a importância dos primeiros anos de vida na formação psíquica, um conceito que continua a ser explorado por pesquisadores contemporâneos.
Eugen Bleuler e o conceito de esquizofrenia
Eugen Bleuler (1857–1939), psiquiatra suíço, foi responsável por introduzir o termo esquizofrenia, em 1908, para descrever um transtorno mental que anteriormente era referido como demência precoce por Kraepelin. Bleuler escolheu o termo esquizofrenia (do grego "schizo", dividir, e "phren", mente) para refletir sua visão de que a condição envolvia uma fragmentação dos processos mentais, ao invés de uma simples deterioração[113]. Além de nomear a condição, Bleuler ampliou a compreensão da esquizofrenia, identificando os "quatro A's" como características principais do transtorno: afeto inapropriado, associações frouxas, autismo e ambivalência. Ele também destacou que nem todos os pacientes apresentavam um curso progressivo e irreversível, como Kraepelin havia sugerido, reconhecendo a diversidade de manifestações e prognósticos. Bleuler também foi pioneiro na integração de conceitos psicológicos no estudo da psiquiatria, influenciado parcialmente pelas ideias de Freud. Sua abordagem ampliou a base teórica da psiquiatria, trazendo novas perspectivas para o diagnóstico e tratamento.
António Egas Moniz e a lobotomia
Formado em Medicina pela Universidade de Coimbra, Egas Moniz (1874-1955) foi pioneiro de primeira grandeza na neurologia ao descrever, em 1927, a angiografia cerebral, técnica que permitiu visualizar malformações, aneurismas e tumores intracranianos por meio da opacificação do leito arterial — um marco decisivo no diagnóstico neurocirúrgico do século XX que perdura (com evolução tecnológica) como padrão em neurorradiologia contemporânea.[114] Já em psiquiatria, Moniz propôs em 1935 a leucotomia pré-frontal (com Almeida Lima), baseada na hipótese — então influente — de que vias frontais hiperconectadas sustentariam quadros graves de psicose e agitação; a técnica consistia no seccionamento de fibras da substância branca frontal para “modular” circuitos patológicos.[115] Em 1949, recebeu metade do Prêmio Nobel de Fisiologia ou Medicina “pela descoberta do valor terapêutico da leucotomia em certas psicoses”, enquanto a outra metade foi concedida a Walter Rudolf Hess (pelos estudos do diencéfalo), refletindo a legitimação internacional que a psicocirurgia gozou por breves décadas, antes de sua derrocada crítica.[116]A rápida difusão da leucotomia/lobotomia — com variações técnicas como a via transorbital, popularizada nos EUA por Walter Freeman — deveu‑se à carência de opções farmacológicas, à pressão por “liberação” de leitos em hospitais lotados e a relatos iniciais (geralmente observacionais, sem controles) de redução de agitação e agressividade. Entretanto, ensaios e coortes posteriores documentaram benefícios limitados e custo humano elevado: apatia, déficit cognitivo, desinibição e dependência funcional duradoura. A conjugação de evidência crítica, surgimento de psicofármacos mais seguros a partir de 1950 (p. ex., clorpromazina), e o fortalecimento de marcos éticos (pós‑Código de Nuremberg) conduziu ao abandono da lobotomia como prática clínica, restando a psicocirurgia apenas em indicações raríssimas e com técnicas estereotáxicas modernas, sob protocolos rígidos de consentimento e revisão ética.[117] Assim, a avaliação histórica de Egas Moniz é dual: de um lado, a contribuição indiscutível e perene da angiografia; de outro, a psicocirurgia como síntese das esperanças e limites de uma época, hoje vista à luz de padrões metodológicos e éticos significativamente mais robustos.[118]
Nise da Silveira: arte, afetividade e a crítica brasileira à psiquiatria coercitiva
No Brasil, a trajetória de Nise da Silveira (1905-1999), formada pela Faculdade de Medicina da Bahia e ativa no Centro Psiquiátrico Pedro II (Engenho de Dentro, Rio de Janeiro), tornou‑se referência pela recusa sistemática a práticas então hegemônicas — como eletroconvulsoterapia sem consentimento, comas insulínicos e lobotomia — e pela criação, em 1946, do Setor de Terapêutica Ocupacional e Reabilitação (STOR). Ali, estruturou ateliês de pintura, modelagem e outras oficinas expressivas, ancorando o cuidado em vínculos afetivos e no reconhecimento da pessoa para além do diagnóstico. Em 1952, fundou o Museu de Imagens do Inconsciente para preservação, pesquisa e circulação pública das obras produzidas pelos internos, articulando clínica, arte e ciência, e em 1956 inaugurou a “Casa das Palmeiras”, serviço diurno de reabilitação psicossocial, alternativo às internações prolongadas.[119][120]Influenciada pela psicologia analítica de Carl Gustav Jung (com quem se correspondeu), Nise concebeu as imagens produzidas nos ateliês como expressão simbólica de processos psíquicos profundos, com valor terapêutico e heurístico. Sua práxis valorizou “afetividade” e “liberdade de expressão” como eixos terapêuticos e integrou animais (sobretudo gatos) como mediadores relacionais — uma antecipação de abordagens hoje conhecidas como terapia assistida por animais. A experiência do Engenho de Dentro projetou‑se para além da psiquiatria, influindo na arte moderna brasileira por meio de colaboradores e artistas que transitaram entre hospital e circuito cultural, e alimentou a crítica nacional a modelos asilares, inspirando iniciativas que, décadas depois, confluiriam com a reforma psiquiátrica e com a priorização do cuidado comunitário no SUS.[121][122]
Evolução do conceito de doença mental
Nas civilizações mesopotâmicas (c. 3500–539 a.C.), a afecção mental era compreendida em registro simultaneamente natural e sobrenatural. Os asû (médicos‑herbalistas) e os âšipu (exorcistas) atuavam de modo complementar, utilizando fármacos botânicos, fórmulas e rituais para aplacar deuses e “expulsar” entidades tidas como agentes de enfermidades; compêndios diagnósticos babilônicos associavam sinais, presságios e prognósticos, revelando um léxico clínico próprio ancorado em causalidade híbrida.[123] A prática de trepanação craniana — documentada desde o Mesolítico e em diferentes regiões — foi interpretada por arqueólogos como tentativa (não exclusiva) de aliviar cefaleias, convulsões ou “espíritos maléficos”, denotando, ao menos em parte, um horizonte terapêutico para sintomas neuropsíquicos.[124] No Egito faraônico, a medicina articulava cosmologia religiosa e empiria: papiros como o de Ebers descrevem condutas para “doenças do coração e da mente”, enquanto a mumificação favoreceu observações anatômicas; amuletos e exorcismos coabitavam com receitas farmacológicas e procedimentos práticos.[125]
A medicina hipocrática (séc. V–IV a.C.) rompeu com a explicação exclusivamente demonológica ao propor causas naturais para a “loucura”, situando‑a no encéfalo e relacionando‑a ao desequilíbrio de humores; tratados como Sobre a Doença Sagrada rejeitam a etiologia sobrenatural da epilepsia e assinalam base cerebral para a mente e o comportamento.[126] Platão e Aristóteles aprofundaram o debate sobre psyché, emoção e razão, abrindo espaço a intervenções “psicológicas”. Em Roma, Galeno consolidou o primado do cérebro sobre as funções mentais, combinando fisiologia, anatomia e clínica em um sistema de longa influência no Ocidente.[127]
Na Europa latina medieval, interpretações espirituais (pecado, possessão) conviveram com práticas de cuidado caritativo (hospitais monásticos, leprosários) e com a recepção de saberes greco‑árabes via escolástica; a psiquiatria, enquanto disciplina, ainda não existia, mas havia acolhimento institucional e explicações morais e teológicas para a loucura.[128] No mundo islâmico, médicos como al‑Rāzī (Rhazes) e Avicena integraram o cuidado de “doenças da alma” em obras de referência (al‑Ḥāwī; Cânone), e bīmāristāns (hospitais) ofereceram tratamento a afecções mentais com música, banhos e fármacos, sinalizando uma tradição médico‑filosófica própria.[129] A caça às bruxas na Alta Idade Moderna (séc. XV–XVII), por sua vez, resultou de múltiplos fatores (jurídicos, religiosos, sociais); parte dos acusados provavelmente padecia de transtornos mentais, mas a historiografia alerta contra anacronismos e generalizações.[130]
Autores como Paracelso (1493–1541) e Johann Weyer (1515–1588) desafiaram explicações demonológicas estritas. Em De praestigiis daemonum (1563), Weyer argumentou que muitas mulheres acusadas de feitiçaria eram, na realidade, enfermas, antevendo uma postura mais humanizada ao sofrimento psíquico.[131]
O Iluminismo promoveu uma virada racional e humanista: a loucura tornou‑se objeto de escrutínio científico e reforma institucional.[132] Philippe Pinel (1745–1826) e Jean-Étienne Esquirol defenderam o “tratamento moral”, ancorado em observação clínica, diálogo e organização do ambiente terapêutico; o Traité médico‑philosophique (1801) é frequentemente citado como marco sistemático dessa abordagem.[133] Em York, Samuel Tuke (1784–1857) inspirou o “Retiro” quaker, combinando disciplina, respeito e rotina como elementos terapêuticos, influenciando reformas no Reino Unido e além.[134] No fim do XIX, Emil Kraepelin propôs uma classificação clinicoevolutiva, distinguindo “demência precoce” (posteriormente, esquizofrenia) de psicose maníaco‑depressiva (hoje, transtorno bipolar), estabelecendo bases para a nosologia moderna.[135] A teoria da degenerescência (B. A. Morel; C. Lombroso), ao postular herança patológica de traços “degenerados”, marcou a psiquiatria europeia e latino‑americana, mas foi posteriormente criticada por determinismo e estigmatização.[136]
Século XX
A psicanálise, fundada por Sigmund Freud, deslocou o foco para conflitos inconscientes, mecanismos de defesa e a historicidade do sujeito, propondo uma etiologia multifatorial ancorada em experiências infantis e dinâmicas psíquicas.[137] ;Psiquiatria biológica A partir da década de 1950, a descoberta de psicofármacos (clorpromazina, antidepressivos tricíclicos/IMAOs, lítio) transformou o tratamento, permitindo desospitalização progressiva; a terapia eletroconvulsiva (ECT), hoje praticada com anestesia e parâmetros seguros, manteve lugar em quadros graves (catatonia, depressão psicótica). Já a psicocirurgia (como lobotomia) foi abandonada por ineficácia e danos éticos e cognitivos substanciais.[138][139] ; Sistemas classificatórios (DSM e CID) A virada operacional com critérios explícitos (RDC; DSM-III em 1980) e a harmonização com a CID-10 (1992) padronizaram diagnósticos e fortaleceram a confiabilidade interavaliadores; críticas recorrentes apontam riscos de medicalização excessiva e fragmentação do sofrimento psíquico e defendem abordagens dimensionais e contextuais.[140] ; Antipsiquiatria e reforma Thomas Szasz, R. D. Laing e Michel Foucault criticaram fundamentos conceituais, práticas coercitivas e o papel institucional da psiquiatria; na Itália, Franco Basaglia inspirou a Lei 180/1978 (fechamento gradual de manicômios), e no Brasil a Lei nº 10.216, de 2001 consolidou a reforma psiquiátrica e a priorização do cuidado comunitário.[141][142][143]
O modelo biopsicossocial e desenvolvimentos recentes
Em 1977, George L. Engel propôs o modelo biopsicossocial, integrando fatores biológicos, psicológicos e sociais na compreensão e no cuidado das doenças, como alternativa ao reducionismo biomédico e em diálogo com a Teoria Geral dos Sistemas.[144] O modelo orienta a avaliação clínica de modo contextualizado, promovendo intervenções integradas e centradas na pessoa; críticas como as de Nassir Ghaemi alertam, porém, para o risco de ecletismo pouco rigoroso e para dificuldades práticas de implementação.[145] Desdobramentos incluem propostas “biopsicossociais‑espirituais”, a medicina centrada na pessoa e frameworks de pesquisa dimensionais, como o Research Domain Criteria (RDoC) do NIMH, que organiza domínios funcionais (afetos, cognição, socialidade) em múltiplos níveis de análise (genes a comportamento), sem substituir a classificação clínica corrente, mas informando sua revisão e a busca de marcadores transdiagnósticos.[146][147]
Bases neurobiológicas modernas da Psiquiatria
A psiquiatria é o ramo da medicina dedicado especificamente à mente, com o objetivo de estudar, prevenir e tratar perturbações mentais em humanos.[148][149] É frequentemente descrita como uma área de fronteira entre o mundo social (contextos, normas e relações) e a experiência subjetiva de quem sofre com uma perturbação mental.[150] Os especialistas em psiquiatria diferenciam‑se de outros profissionais de saúde mental e de outros médicos por necessitarem de domínio tanto das ciências sociais quanto das ciências biológicas.[151] A disciplina estuda o funcionamento de órgãos e sistemas corporais tal como se expressam na experiência subjetiva do paciente, articulada à sua fisiologia objetiva.[152] Tradicionalmente, a clínica psiquiátrica abrange grandes grupos como perturbações mentais, deficiência intelectual de grau grave e perturbações da personalidade, embora a classificação e os limites entre categorias tenham evoluído com os sistemas diagnósticos modernos.[153] Apesar de o foco geral da psiquiatria se manter (aliviar o sofrimento e restaurar o funcionamento), os processos diagnósticos e terapêuticos mudaram de forma notável, especialmente a partir do final do século XX, quando o campo se aproximou mais da biologia e se integrou de maneira menos isolada às demais áreas médicas.[154]
Como especialidade médica, a psiquiatria utiliza conhecimentos e métodos provenientes de neurociência, psicologia, medicina, biologia, bioquímica e farmacologia.[155] É comumente considerada um “terreno intermédio” entre a neurologia e a psicologia, refletindo a sua natureza clínica híbrida.[156]
Neurociências
A Psiquiatria contemporânea é fortemente influenciada pelos avanços da Neurociência, que permitiram a identificação de circuitos cerebrais, sistemas de neurotransmissores e biomarcadores neuroquímicos subjacentes aos transtornos mentais. O desenvolvimento de técnicas de Neuroimagem e a integração de conceitos como Neuroplasticidade, neuroinflamação e o eixo intestino-cérebro têm revolucionado a compreensão, o diagnóstico e o tratamento das doenças psiquiátricas. Este artigo explora, de forma detalhada e imparcial, os principais aspectos neurobiológicos da psiquiatria, contextualizando-os no cenário científico atual.
Circuitos cerebrais em Psiquiatria
- Circuito límbico: O circuito límbico compreende estruturas como a amígdala, hipocampo, córtex pré-frontal medial e orbitofrontal, além do hipotálamo. Essas regiões são fundamentais para a regulação das emoções, memória e motivação. Disfunções no circuito límbico estão associadas a transtornos como depressão, ansiedade e Transtorno de estresse pós-traumático (TEPT), sendo observadas alterações na conectividade entre amígdala e córtex pré-frontal, além de redução volumétrica do hipocampo em quadros depressivos e traumáticos[157].
- Circuitos fronto-subcorticais: Esses circuitos conectam regiões do córtex frontal (dorsolateral, orbitofrontal, cingulado anterior) ao estriado, globo pálido, substância negra e tálamo. São essenciais para funções executivas, controle inibitório e integração emocional. Disfunções fronto-subcorticais estão implicadas em sintomas negativos da Esquizofrenia, apatia na depressão e comportamentos compulsivos no Transtorno obsessivo-compulsivo (TOC)[158].
- Rede de modo padrão (Default Mode Network – DMN): 5A DMN é composta por regiões como o córtex pré-frontal medial, cingulado posterior e hipocampo, sendo ativa durante o repouso e envolvida em processos de autorreferência e ruminação. Em depressão e ansiedade, observa-se hiperatividade e hiperconectividade da DMN, associadas a pensamentos ruminativos e dificuldade de concentração[159].
- Circuito de recompensa (Mesolímbico/Mesocortical): Formado principalmente pelas vias dopaminérgicas da Área tegmental ventral (VTA) ao Núcleo accumbens e córtex pré-frontal, o circuito de recompensa é central para motivação, aprendizado por reforço e processamento de recompensas. Disfunções nesse sistema estão associadas à Dependência química, Esquizofrenia (hiperatividade mesolímbica e hipoatividade mesocortical) e Transtorno bipolar[160].
- Cerebelo e gânglios da base: O cerebelo, tradicionalmente associado ao controle motor, também participa de redes cognitivas e emocionais, estando implicado em sintomas negativos da Esquizofrenia e transtornos do espectro autista. Os Gânglios da base integram informações motoras, cognitivas e emocionais, sendo essenciais para comportamentos adaptativos e estando envolvidos em esquizofrenia, TOC e transtornos do humor[161].
Sistemas de neurotransmissores
- Sistema dopaminérgico: O sistema dopaminérgico é composto por quatro vias principais: nigroestriatal (controle motor), mesolímbica (recompensa e motivação), mesocortical (funções executivas) e tuberoinfundibular (regulação endócrina). Os receptores dopaminérgicos (D1-D5) apresentam funções distintas. A hipótese dopaminérgica da Esquizofrenia postula hiperatividade mesolímbica (sintomas positivos) e hipoatividade mesocortical (sintomas negativos e cognitivos). Antipsicóticos atuam principalmente como antagonistas dos receptores D2[162][163].
- Sistema serotoninérgico: Os neurônios serotoninérgicos originam-se nos Núcleos da rafe e projetam-se para diversas regiões cerebrais. A serotonina (5-HT) regula humor, ansiedade, sono e apetite. Disfunções estão implicadas em depressão, ansiedade, TOC e suicídio. Os inibidores seletivos da recaptação de serotonina (ISRSs) são a principal classe de antidepressivos, aumentando a disponibilidade sináptica de 5-HT[164].
- Sistema noradrenérgico: O Locus coeruleus é a principal fonte de Noradrenalina no cérebro, com projeções para córtex, sistema límbico e medula espinhal. A noradrenalina está envolvida na resposta ao estresse, atenção e regulação do humor. Alterações noradrenérgicas são observadas em depressão, TEPT e TDAH. Antidepressivos tricíclicos e inibidores da recaptação de noradrenalina atuam nesse sistema[165].
- Sistemas glutamatérgico e GABAérgico: O glutamato é o principal neurotransmissor excitatório, enquanto o GABA é o principal inibitório. A hipótese glutamatérgica da Esquizofrenia sugere hipofunção dos receptores NMDA, contribuindo para sintomas positivos, negativos e cognitivos. Déficits em interneurônios GABAérgicos estão associados a esquizofrenia, depressão e ansiedade. Benzodiazepínicos atuam como moduladores positivos do receptor GABA-A[166][167].
- Acetilcolina e neuropeptídeos: A Acetilcolina atua em receptores nicotínicos e muscarínicos, sendo fundamental para memória e atenção. Disfunções colinérgicas estão implicadas em demências e esquizofrenia. Entre os neuropeptídeos, destacam-se o fator liberador de corticotropina (CRF), Substância P e Oxitocina, envolvidos na resposta ao estresse, modulação da dor e comportamentos sociais, respectivamente[168].
Técnicas de Neuroimagem em Psiquiatria
- Ressonância Magnética Estrutural (RME) e Morfometria Baseada em Voxel (VBM): A ressonância magnética permite a avaliação de alterações volumétricas em estruturas como hipocampo, córtex pré-frontal e amígdala, frequentemente observadas em depressão, esquizofrenia e TEPT. A VBM possibilita análise quantitativa automatizada do volume de substância cinzenta e branca, identificando padrões de atrofia cerebral[169].
- Ressonância Magnética Funcional (fMRI): A fMRI avalia a atividade cerebral por meio do efeito BOLD, detectando variações no fluxo sanguíneo associadas à ativação neuronal. Estudos de resting-state fMRI revelam alterações na conectividade funcional em redes como a DMN, redes de saliência e circuitos fronto-límbicos em diversos transtornos psiquiátricos[170].
- Tomografia por Emissão de Pósitrons (PET): O PET utiliza radiofármacos para quantificar metabolismo cerebral, fluxo sanguíneo e densidade de receptores de neurotransmissores. O PET com glicose radioativa avalia o consumo de glicose cerebral, enquanto radiotraçadores como a racloprida e o 11C-DASB permitem o estudo de receptores dopaminérgicos e transportadores de serotonina. O PET é fundamental para investigar biomarcadores moleculares e monitorar resposta a tratamentos[171].
- Tomografia por emissão de fóton único (SPECT) e imagem TRODAT/DAT: A SPECT mapeia o fluxo sanguíneo cerebral e a densidade de transportadores de dopamina, sendo útil na avaliação de perfusão cerebral em quadros psiquiátricos e neurológicos. Embora tenha menor resolução espacial que o PET, é mais acessível e amplamente utilizado em contextos clínicos[172].
- Imagem por Tensor de Difusão (DTI) e tractografia: A DTI avalia a integridade da substância branca e permite a reconstrução de tratos neurais por tractografia. Em depressão e esquizofrenia, a DTI revelou redução da anisotropia fracionada em tratos fronto-límbicos, indicando comprometimento da conectividade estrutural[173].
- Espectroscopia por Ressonância Magnética (MRS): A MRS permite a quantificação de metabólitos cerebrais como N-acetil-aspartato, glutamato e GABA. Alterações nesses metabólitos foram observadas em diversos transtornos psiquiátricos, contribuindo para o entendimento dos mecanismos neuroquímicos subjacentes[174].
Temas avançados e integradores em Neurociências Psiquiátricas
- Neuroplasticidade: A Neuroplasticidade refere-se à capacidade do sistema nervoso de reorganizar sua estrutura e conexões. O BDNF é fundamental para a sobrevivência neuronal e plasticidade sináptica, sendo sua expressão reduzida em estados depressivos. Antidepressivos, ECT e exercício físico aumentam a expressão de BDNF e promovem neurogênese hipocampal, revertendo atrofia e melhorando sintomas[175].
- Neuroinflamação: A neuroinflamação envolve ativação de células gliais, liberação de citocinas pró-inflamatórias e disfunção da barreira hematoencefálica. Em depressão e esquizofrenia, há aumento de marcadores inflamatórios e ativação de microglia, impactando negativamente a neuroplasticidade e a neurotransmissão. Estratégias anti-inflamatórias têm mostrado resultados promissores em subgrupos de pacientes[176].
- Eixo Intestino-Cérebro e Microbioma: O Eixo intestino-cérebro representa uma via bidirecional de comunicação entre o trato gastrointestinal, sistema nervoso central e sistema imunológico. Alterações na microbiota intestinal estão associadas a depressão, ansiedade e esquizofrenia, influenciando a produção de neurotransmissores e a resposta inflamatória. Intervenções como probióticos e mudanças dietéticas têm sido investigadas como estratégias para modular o microbioma e melhorar sintomas psiquiátricos[177].
- Modelos computacionais e psiquiatria de precisão: A psiquiatria computacional integra modelos matemáticos, aprendizado de máquina e análise de conectomas para aprimorar diagnóstico, prognóstico e personalização terapêutica. Modelos de conectoma permitem mapear redes cerebrais e prever padrões de propagação de patologias, além de identificar subtipos biológicos de transtornos[178].
- Perspectivas clínicas da neuroimagem e neuromodulação: A Neuroimagem tem papel central na identificação de biomarcadores, mapeamento de circuitos cerebrais e avaliação da eficácia de tratamentos. Técnicas de Neuromodulação, como Estimulação magnética transcraniana (TMS), eletroconvulsoterapia (ECT) e Estimulação cerebral profunda (DBS), demonstram eficácia em depressão resistente, com estudos recentes focando na identificação de biomarcadores preditivos de resposta[179].
Genética e epigenética
O campo da genética psiquiátrica tem raízes no século XIX, com Francis Galton propondo métodos para distinguir influências hereditárias e ambientais em traços comportamentais[180]. Estudos sistemáticos de famílias, gêmeos e adoção, realizados nas décadas de 1920 e 1930, estabeleceram a base empírica para a hereditariedade de transtornos psiquiátricos. Destaca-se o trabalho de Irving Gottesman e James Shields, que, nos anos 1960 e 1970, demonstraram a herdabilidade da esquizofrenia e propuseram modelos poligênicos para o risco de transtornos mentais[181]. Com o avanço das técnicas moleculares, os anos 1980 e 1990 foram marcados por estudos de ligação e de genes candidatos, que, apesar de pioneiros, apresentaram limitações de reprodutibilidade. A revolução ocorreu a partir de 2007, com os estudos de associação genômica ampla (GWAS), liderados pelo Psychiatric Genomics Consortium, que permitiram identificar centenas de variantes comuns associadas a transtornos como esquizofrenia, transtorno bipolar e depressão maior[182].
- Emergência da epigenética: O termo "epigenética" foi cunhado por Conrad Hal Waddington em 1942 para descrever como interações entre genes e ambiente moldam o fenótipo[183]. Epigenética refere-se a modificações herdáveis e reversíveis na expressão gênica que não envolvem alterações na sequência do DNA, incluindo metilação do DNA, modificações de histonas, remodelação da cromatina e regulação por RNAs não codificantes[184]. Pesquisadores como Michael Meaney e Eric Nestler demonstraram, em modelos animais e humanos, como experiências precoces e fatores ambientais podem modificar a expressão gênica por mecanismos epigenéticos, influenciando a vulnerabilidade a transtornos psiquiátricos[185]. Vulnerabilidade Genética em Transtornos Psiquiátricos: Estudos de gêmeos, famílias e adoção demonstram que todos os principais transtornos psiquiátricos apresentam herdabilidade substancial, embora com variações entre os diagnósticos. Para esquizofrenia, as estimativas clássicas de herdabilidade situam-se em torno de 80%, enquanto para transtorno bipolar os valores variam entre 75% e 80%. O transtorno depressivo maior apresenta herdabilidade mais modesta, em torno de 37%. Para TDAH, as estimativas giram em torno de 76%, e para o transtorno do espectro autista, cerca de 80%[186]. A arquitetura genética desses transtornos é altamente poligênica, envolvendo milhares de variantes comuns de pequeno efeito, além de variantes raras de grande impacto, como as deleções 22q11.2 e 16p11.2, associadas a esquizofrenia e autismo[187]. Os escores de risco poligênico (PRS) sintetizam o efeito cumulativo dessas variantes, permitindo estimar o risco individual relativo, embora seu uso clínico ainda seja limitado[188]. Evidências robustas indicam sobreposição genética significativa entre diferentes transtornos psiquiátricos, fenômeno conhecido como pleiotropia. Por exemplo, esquizofrenia e transtorno bipolar compartilham alta correlação genética, e loci como CACNA1C estão implicados em múltiplos transtornos[189]. O conceito de endofenótipos, características intermediárias mensuráveis, tem sido utilizado para aproximar a relação entre variantes genéticas e manifestações clínicas, facilitando a identificação de mecanismos biológicos subjacentes[190].
- Mecanismos epigenéticos em psiquiatria: A metilação do DNA, catalisada por DNA metiltransferases (DNMTs), é um dos principais mecanismos epigenéticos, geralmente reprimindo a transcrição gênica. Modificações de histonas, como acetilação (mediada por HATs) e desacetilação (por HDACs), regulam a compactação da cromatina e a acessibilidade do DNA. Remodelação da cromatina e regulação por RNAs não codificantes, como microRNAs (miRNAs) e long non-coding RNAs (lncRNAs), também desempenham papéis fundamentais na regulação da expressão gênica[191]. Alterações epigenéticas em genes como NR3C1 (receptor de glicocorticoides), BDNF, RELN e FKBP5 têm sido associadas a diferentes transtornos psiquiátricos, modulando a resposta ao estresse, neuroplasticidade e neurotransmissão[192].
- Adversidade precoce e programação epigenética: Estudos clássicos de Michael Meaney demonstraram que ratos expostos a altos níveis de cuidado materno apresentavam menor metilação no promotor do gene NR3C1 no hipocampo, resultando em maior expressão do receptor de glicocorticoides e melhor regulação do eixo HPA. Em humanos, vítimas de abuso infantil apresentam hipermetilação do NR3C1 e menor expressão do receptor, associando-se a maior risco de depressão, PTSD e suicídio[193]. O gene FKBP5, envolvido na regulação do eixo HPA, apresenta demetilação após exposição ao estresse, aumentando a expressão do gene e alterando a sensibilidade ao cortisol, especialmente em PTSD[194].
- Epigenética em transtornos psiquiátricos específicos: Na esquizofrenia, observa-se hipermetilação do gene RELN, reduzindo a expressão da reelin e prejudicando a plasticidade sináptica. Alterações epigenéticas em BDNF e COMT também são observadas, afetando a neurotransmissão dopaminérgica e a plasticidade neuronal. Na depressão maior, há hipermetilação dos promotores do BDNF, especialmente no éxon IV, levando à redução da expressão e comprometimento da neuroplasticidade. Em PTSD, a demetilação do FKBP5 após exposição ao estresse aumenta a expressão do gene, alterando a sensibilidade ao cortisol. No transtorno bipolar, alterações epigenéticas em genes relacionados à neurotransmissão e plasticidade sináptica, como BDNF e RELN, sugerem mecanismos compartilhados com esquizofrenia e depressão[195].
- Herança epigenética transgeracional: Evidências de estudos com sobreviventes do Holocausto, da fome holandesa (Dutch Hunger Winter) e modelos animais sugerem que alterações epigenéticas induzidas por estresse severo podem ser transmitidas a gerações subsequentes, afetando a saúde mental dos descendentes. Os mecanismos propostos incluem metilação do DNA, modificações de histonas e transmissão via RNAs não codificantes[196].
- Interação Gene-Ambiente (GxE): A interação gene-ambiente refere-se ao fenômeno pelo qual o efeito de uma exposição ambiental sobre o risco de um transtorno psiquiátrico depende do genótipo do indivíduo, e vice-versa. O estudo seminal de Caspi et al. (2003) demonstrou que indivíduos portadores do alelo curto do 5-HTTLPR apresentavam maior probabilidade de desenvolver depressão após exposição a eventos estressantes[197]. Outro exemplo paradigmático é o gene MAOA, em que homens portadores do alelo de baixa atividade expostos a maus-tratos infantis apresentam risco significativamente maior de comportamento antissocial[198]. O modelo diátese-estresse propõe que fatores genéticos conferem vulnerabilidade, manifestando-se clinicamente apenas diante de estressores ambientais significativos. A hipótese da suscetibilidade diferencial sugere que certos genótipos conferem maior sensibilidade tanto a ambientes adversos quanto positivos[199].
Integração biopsicossocial
O modelo biopsicossocial surge como resposta crítica às limitações do paradigma biomédico, que historicamente privilegiava explicações estritamente biológicas para os transtornos mentais[200]. Engel propôs que a compreensão das doenças deveria considerar, de forma integrada, determinantes biológicos, psicológicos e sociais, especialmente em psiquiatria, onde fatores subjetivos e contextuais são centrais[201]. Precursores como Adolf Meyer, com sua psicobiologia, já defendiam a análise do comportamento humano e dos transtornos mentais como resultado da interação entre fatores biológicos, psicológicos e sociais[202]. Roy Grinker, em 1952, utilizou o termo “biopsicossocial” para descrever uma abordagem integrativa dos transtornos mentais[203]. A definição de saúde da Organização Mundial da Saúde (OMS), em 1946, como “um estado de completo bem-estar físico, mental e social”, influenciou decisivamente o desenvolvimento do modelo biopsicossocial[204]. O modelo foi incorporado progressivamente aos sistemas classificatórios internacionais, como o DSM e a CID, que passaram a reconhecer fatores psicossociais e culturais no diagnóstico e manejo dos transtornos mentais[205].
Fatores biológicos
A etiologia biológica dos transtornos mentais envolve vulnerabilidade genética, substratos neurobiológicos, epigenética, neuroinflamação e o eixo intestino-cérebro. Estudos genéticos demonstram herdabilidade significativa em condições como depressão, esquizofrenia e transtorno bipolar, embora a expressão clínica dependa da interação de múltiplos genes e fatores ambientais[206]. Alterações estruturais e funcionais em circuitos cerebrais, identificadas por neuroimagem, são observadas em diversos transtornos[207]. A epigenética evidencia como experiências ambientais, especialmente o estresse precoce, podem modificar a expressão gênica, aumentando a vulnerabilidade a transtornos mentais[208]. Processos inflamatórios e alterações na microbiota intestinal também têm sido implicados na fisiopatologia de quadros como depressão e esquizofrenia[209].
- Eixo HPA, estresse e alostase: O eixo hipotálamo-hipófise-adrenal (HPA) é central na resposta ao estresse, regulando a liberação de cortisol. Polimorfismos em genes relacionados ao eixo HPA, como o receptor de glicocorticoides, podem modular a sensibilidade ao estresse e o risco de depressão. O conceito de carga alostática descreve o desgaste fisiológico resultante da exposição crônica ao estresse, contribuindo para a vulnerabilidade a transtornos psiquiátricos[210].
- Eixo Microbioma-Intestino-Cérebro: Pesquisas recentes destacam a importância do eixo microbioma-intestino-cérebro na modulação do comportamento e do risco psiquiátrico. Alterações na composição da microbiota intestinal têm sido associadas a depressão e esquizofrenia, por mecanismos envolvendo comunicação bidirecional via nervo vago, produção de metabólitos e modulação do sistema imune[211].
- BDNF, neuroplasticidade e expressão gênica dependente de atividade: O fator neurotrófico derivado do cérebro (BDNF) é fundamental para a neuroplasticidade e neurogênese, apresentando expressão sensível a sinais ambientais. Polimorfismos no gene BDNF, como o Val66Met, têm sido associados a diferenças na resposta ao estresse e ao risco de depressão. A expressão gênica dependente de atividade neuronal é um mecanismo-chave pelo qual experiências ambientais podem modificar circuitos cerebrais[212].
- Hipótese inflamatória: A hipótese inflamatória da depressão e da esquizofrenia propõe que processos inflamatórios sistêmicos e centrais, mediados por citocinas como IL-6 e TNF-α, contribuem para a fisiopatologia desses transtornos. Fatores ambientais, como infecções e estresse crônico, podem desencadear respostas inflamatórias que interagem com vulnerabilidades genéticas[213].
- Biomarcadores epigenéticos e alvos terapêuticos: Alterações epigenéticas, como padrões de metilação do DNA, têm potencial como biomarcadores para diagnóstico, prognóstico e monitoramento terapêutico em psiquiatria. Inibidores de HDAC (ex: valproato, ácido butírico) e DNMT (ex: aza-2′-deoxicitidina) demonstraram restaurar a expressão gênica e melhorar sintomas em modelos animais de transtornos psiquiátricos[214].
- Perspectivas e psiquiatria de precisão: O avanço das técnicas de genômica, epigenômica e análise ambiental promete aprofundar o entendimento das interações entre genética, epigenética e ambiente, abrindo caminho para a psiquiatria de precisão. Essa abordagem visa personalizar intervenções preventivas e terapêuticas com base no perfil genético, epigenético e ambiental de cada indivíduo, promovendo maior eficácia e menor risco de efeitos adversos[215].
Fatores psicológicos
No âmbito psicológico, destacam-se os esquemas cognitivos (Aaron Beck), a teoria do apego (John Bowlby), o impacto do trauma, e os modelos psicodinâmicos (Sigmund Freud) e comportamentais (B.F. Skinner). Esquemas negativos e experiências traumáticas precoces aumentam o risco de transtornos mentais[216]. Eric Kandel demonstrou que intervenções psicoterapêuticas podem promover mudanças duradouras na expressão gênica e na plasticidade sináptica[217].
Fatores sociais e ambientais
Determinantes socioeconômicos, experiências adversas na infância (ACEs), estigma, urbanização e migração são reconhecidos como fatores de risco para transtornos mentais[218]. Estudos epidemiológicos, como os de Michael Marmot e Ronald Kessler, demonstram que desigualdades sociais e experiências traumáticas precoces impactam diretamente a saúde mental[219].
Fatores de risco ambientais em Psiquiatria
Diversos fatores ambientais ao longo do desenvolvimento têm sido associados ao risco de transtornos psiquiátricos, frequentemente em interação com vulnerabilidades genéticas. Entre eles destacam-se:
- Exposições pré-natais: Infecções maternas, desnutrição e exposição a toxinas durante a gestação aumentam o risco de esquizofrenia e autismo[220].
- Complicações perinatais: Hipóxia, prematuridade e baixo peso ao nascer estão associados a maior incidência de transtornos neuropsiquiátricos.
- Trauma e abuso na infância: interagem com variantes genéticas como MAOA e 5-HTTLPR.
- Urbanicidade e imigração: Viver em áreas urbanas densas e ser imigrante aumentam o risco de esquizofrenia e outros transtornos, possivelmente por mecanismos relacionados a estresse social e discriminação.
- Adversidade social e uso de cannabis: Pobreza, exclusão social e uso precoce de cannabis também são fatores ambientais relevantes.
Modelo Diátese-Estresse e interação Gene-Ambiente
O modelo diátese-estresse propõe que a manifestação dos transtornos mentais resulta da interação entre vulnerabilidades biológicas e fatores estressores ambientais[221]. Pesquisas epigenéticas mostram como experiências ambientais modulam a expressão de genes relacionados à vulnerabilidade psiquiátrica.
O modelo biopsicossocial, apesar de amplamente aceito, é alvo de críticas quanto à sua vaguidade e falta de operacionalização. S. Nassir Ghaemi argumenta que o modelo se tornou excessivamente eclético, sem critérios claros para integração dos domínios[222]. O debate entre reducionismo biológico e abordagens holísticas permanece central, especialmente diante de propostas como o Research Domain Criteria (RDoC), que enfatiza domínios neurobiológicos[223].
Defensores do modelo, como Borrell-Carrió, Suchman e Epstein, destacam seu valor como filosofia de cuidado clínico e guia prático para a personalização do tratamento. Reformulações contemporâneas incluem o modelo 4P (predisponentes, precipitantes, perpetuantes, protetores), que estrutura a avaliação clínica, e a teoria de redes de Denny Borsboom, que concebe sintomas psiquiátricos como elementos interconectados em redes dinâmicas[224].
A neurociência contemporânea desafia o modelo a integrar avanços sobre mecanismos cerebrais, reconhecendo que fatores ambientais e sociais modulam a expressão genética e a neuroplasticidade[225].
Sistemas de classificação diagnóstica
Os sistemas de classificação diagnóstica em psiquiatria são instrumentos padronizados que visam aumentar a confiabilidade, a comparabilidade internacional e a utilidade clínica da identificação dos transtornos mentais, servindo também a propósitos epidemiológicos, administrativos e de pesquisa. As duas referências hegemônicas são o Manual Diagnóstico e Estatístico de Transtornos Mentais da American Psychiatric Association, em sua revisão de texto de 2022 (DSM-5-TR), e a Classificação Internacional de Doenças da Organização Mundial da Saúde, 11ª revisão (CID-11), que entrou em vigor globalmente em 2022, com proposta “digital-first” e arquitetura compatível com prontuários eletrônicos. Enquanto o DSM tem especial predominância nos Estados Unidos, a CID é adotada oficialmente pelos Estados‑Membros da OMS para estatísticas de mortalidade e morbidade, com capítulo específico para transtornos mentais, comportamentais e do neurodesenvolvimento; há, entretanto, esforços sistemáticos de harmonização entre ambos, buscando convergência terminológica e de critérios sem perder suas finalidades distintas (clínica/pesquisa no DSM; vigilância e interoperabilidade global na CID).[226][227][228]
- DSM-5-TR (2022): O Manual Diagnóstico e Estatístico de Transtornos Mentais em sua revisão de texto manteve a macroestrutura do DSM‑5, com categorias abrangendo transtornos do neurodesenvolvimento; espectro da esquizofrenia e outros transtornos psicóticos; transtornos bipolares e relacionados; transtornos depressivos; transtornos de ansiedade; transtornos obsessivo‑compulsivos e relacionados; transtornos relacionados a trauma e estressores; transtornos dissociativos; transtornos de sintomas somáticos e correlatos; transtornos alimentares e da ingestão de alimentos; transtornos de eliminação; transtornos do sono‑vigília; disfunções sexuais; disforia de gênero; transtornos disruptivos, do controle de impulsos e da conduta; transtornos relacionados a substâncias e transtornos aditivos; transtornos neurocognitivos; transtornos de personalidade; parafilias; e efeitos adversos de medicamentos, além de “outras condições que podem ser foco de atenção clínica”. O DSM‑5‑TR atualizou prevalências, curso, fatores de risco e aspectos culturais, além de alinhar terminologia mais inclusiva e códigos de notificação à versão vigente do ICD‑10‑CM nos Estados Unidos, reforçando seu uso prático em documentação clínica e faturamento sem alterar a espinha dorsal categorial do sistema.[229][230][231]
- Mudanças recentes no DSM-5-TR: A principal novidade do DSM‑5‑TR foi a incorporação do transtorno de luto prolongado (Prolonged Grief Disorder) na seção de transtornos relacionados a trauma e estressores, com critérios temporais, de sofrimento clinicamente significativo e prejuízo funcional delineados a partir de evidências acumuladas, decisão que suscitou debates sobre limiares diagnósticos e riscos de “medicalização” do luto normal. A revisão de 2022 também introduziu códigos específicos para comportamentos como ideação e tentativas de suicídio (para documentação clínica mesmo na ausência de outro diagnóstico primário), atualizou especificadores, e promoveu revisões de linguagem e epidemiologia em múltiplos capítulos, sem reformular categorias nucleares do DSM‑5.[232][233]
- CID-11 (2022): A Classificação Internacional de Doenças em sua 11ª revisão foi projetada nativamente para o ambiente digital, oferecendo navegador, API e “Coding Tool” que operam com pós‑coordenação e códigos de extensão, permitindo detalhamento clínico granulado e combinações que refletem com maior fidelidade a apresentação do paciente; o Capítulo 06 reúne “Transtornos mentais, comportamentais ou do neurodesenvolvimento”, com descrições clínicas e requisitos diagnósticos que enfatizam utilidade global e aplicabilidade transcultural. Entre as inovações destacam‑se a inclusão do “gaming disorder”, o reconhecimento do “transtorno de estresse pós‑traumático complexo” e a presença do “transtorno de luto prolongado”, com codificação uniforme e passível de interoperabilidade com terminologias clínicas como SNOMED CT por meio de mapeamentos oficiais OMS‑IHTSDO, apoiando integração a prontuários eletrônicos e vigilância internacional.[234][235][236][237][238][239]
- Comparação entre DSM-5-TR e CID-11: Embora compartilhem diversas categorias diagnósticas e busquem convergência conceitual, DSM‑5‑TR e CID‑11 respondem a públicos e usos primários distintos. O DSM enfatiza detalhamento clínico e de pesquisa com linguagem e códigos alinhados ao sistema norte‑americano (ICD‑10‑CM), além de fornecer especificadores e medidas transversais úteis ao manejo e ao desenho de estudos; a CID‑11 privilegia padronização global, modularidade de codificação e interoperabilidade sintática/semântica entre países, plataformas de EHR e terminologias. Iniciativas formais de harmonização têm reduzido discrepâncias históricas, por exemplo, na estruturação de espectros (psicóticos, bipolares, ansiedade/trauma, neurodesenvolvimento) e na inclusão de entidades controversas apenas quando sustentadas por evidência internacional e análise de impacto em saúde pública.[240][241]
- Limitações e críticas: A despeito de ganhos de padronização, críticos apontam limites do modelo categorial: elevada comorbidade entre diagnósticos, heterogeneidade intradiagnóstica, fronteiras porosas com a variação normal e desempenho de confiabilidade apenas moderado em alguns campos, como sugeriram os estudos de campo do DSM‑5 com coeficientes kappa variando amplamente entre categorias. Abordagens dimensionais, como a HiTOP, propõem organizar sintomas e traços psicopatológicos em hierarquias contínuas, buscando maior validade externa e parcimônia. Adicionalmente, críticas culturais ressaltam o risco de impor categorias derivadas de contextos ocidentais a populações diversas, o que motivou, nas revisões recentes, inclusão de descritores culturais e ênfase em utilidade clínica transcultural. A controvérsia em torno do “transtorno de luto prolongado” ilustra tensões entre necessidade clínica, base empírica e preocupações com medicalização do sofrimento existencial, demandando monitoramento de impacto e refinamentos futuros.[242][243][244][245]
- Tendências contemporâneas: Como resposta a limitações de validade, o Instituto Nacional de Saúde Mental dos EUA lançou o framework Research Domain Criteria (RDoC), que reorganiza a investigação em domínios funcionais (sistemas de valência negativa e positiva, sistemas cognitivos, processos sociais, excitação/regulação e sensorimotor), com unidades de análise do gene ao comportamento, promovendo medidas transdiagnósticas e continuidades dimensionais. O RDoC não é um sistema clínico de diagnóstico, mas uma agenda de pesquisa destinada a informar futuras classificações baseadas em mecanismos; sua adoção em editais de fomento influenciou o desenho de estudos e a seleção de desfechos neurocomportamentais. Desafios remanescentes incluem a tradução dos achados em ferramentas aplicáveis ao consultório, a compatibilização com categorias operacionais necessárias à clínica e à gestão em saúde, e a integração com esforços internacionais de harmonização DSM–CID, cenário em que a literatura prevê um ecossistema híbrido com medidas dimensionais e especificadores transversais acoplados a categorias pragmáticas.[246][247][248]
O panorama contemporâneo da classificação psiquiátrica combina padronização global e usabilidade clínica com uma agenda científica que busca maior validade biológica e sensibilidade cultural. O DSM‑5‑TR consolida uma linguagem comum para prática e pesquisa, enquanto a CID‑11 viabiliza interoperabilidade e monitoramento internacional com ferramentas digitais e codificação pós‑coordenada; ambos vêm incorporando evidências e revisões prudentes em entidades diagnósticas emergentes. Críticas sobre modelos categoriais e questões culturais impulsionam a integração gradual de medidas dimensionais e domínios funcionais, como proposto pelo RDoC, apontando para um futuro híbrido no qual categorias operacionais convivem com descritores contínuos e biomarcadores em desenvolvimento, sem perder de vista a utilidade clínica, a comparabilidade epidemiológica e os direitos das pessoas com transtornos mentais.[249][250]
A prática da psiquiatria
"A psiquiatria, mais do que qualquer outro ramo da medicina, obriga os seus profissionais a confrontarem‑se com a natureza da evidência, a validade da introspeção, problemas de comunicação e outras questões filosóficas de longa data." (Guze, 1992, p. 4).
Nos Estados Unidos, a interligação histórica e científica entre psiquiatria e neurologia faz com que a certificação básica e de subespecialidades de ambas seja concedida por um único conselho, o American Board of Psychiatry and Neurology (ABPN), membro do American Board of Medical Specialties.[251]
Diferentemente de outros médicos, os psiquiatras enfatizam o vínculo terapêutico e recebem formação, em maior ou menor grau, em psicoterapia e em técnicas de comunicação terapêutica.[252] Diferem também dos psicólogos por serem médicos com formação pós‑graduada (residência) em psiquiatria, com duração de quatro a cinco anos em diversos países, recebendo treino clínico equivalente ao de outras especialidades médicas. Podem, portanto, conduzir aconselhamento clínico, prescrever medicamentos, solicitar exames laboratoriais, pedir neuroimagem e realizar exame físico.[253][254]Uma fração crescente de profissionais recebe treino em psiquiatria intervencionista e está habilitada a realizar terapias somáticas avançadas, como terapia eletroconvulsiva (ECT), estimulação magnética transcraniana (TMS), estimulação do nervo vago e protocolos com cetamina para depressão resistente, de acordo com diretrizes clínicas e marcos regulatórios.[255][256]
A formação e a prática em psiquiatria abrangem um núcleo comum e múltiplas áreas de atuação. No núcleo, destacam-se: o estudo sistemático da psicopatologia e dos métodos de avaliação clínica (entrevista diagnóstica, exame do estado mental, uso de escalas e psicometria), a formulação diagnóstica com base em classificações internacionais (DSM-5‑TR e CID-11), a avaliação de risco (suicídio, violência, vulnerabilidade), os fundamentos de neurociência clínica e psicofarmacologia e a integração do modelo biopsicossocial.[257][258][259]
As competências clínicas incluem a gestão de emergências psiquiátricas (p. ex., psicose aguda, intoxicação por psicotrópicos, delirium, ideação suicida e comportamento violento), o cuidado ao longo do curso de vida — psiquiatria da infância e adolescência (transtornos do neurodesenvolvimento, transtorno do espectro autista, TDAH), psiquiatria geriátrica (síndromes neurocognitivas, polifarmácia, fragilidade) e saúde mental perinatal —, bem como o tratamento dos principais quadros da psiquiatria geral (transtorno depressivo maior, transtornos de ansiedade, transtorno bipolar, esquizofrenia e outros transtornos psicóticos).[260][261][262]
No campo das intervenções, a formação contempla psicoterapias baseadas em evidências — como terapia cognitivo-comportamental (TCC), terapia interpessoal (TIP), terapia comportamental dialética (TCD), terapia focada no esquema e EMDR —, o manejo de transtorno por uso de substâncias (incluindo álcool e opioides) com estratégias terapêuticas e de redução de danos, e a psicofarmacologia aplicada (antidepressivos, antipsicóticos, estabilizadores do humor, ansiolíticos/hipnóticos, agentes para dependências), além de técnicas de neuromodulação como terapia eletroconvulsiva (ECT) e estimulação magnética transcraniana (TMS).[263][264][265]
A interface hospitalar é abordada pela psiquiatria de ligação/interconsulta em hospital geral (delirium, dor e cuidados paliativos, medicina do sono, gestão da dor crônica, adesão ao tratamento, tomada de decisão em ética médica), exigindo colaboração com medicina interna, neurologia, pediatria, obstetrícia, oncologia e radiologia (p. ex., ressonância magnética/tomografia computadorizada e uso de PET em pesquisa).[266]
Entre as subespecialidades e campos correlatos figuram: psiquiatria forense (capacidade civil, responsabilidade penal, psiquiatria legal), psiquiatria comunitária e saúde mental global, psiquiatria cultural e diversidade (aplicação da Entrevista de Formulação Cultural e competência cultural), psiquiatria reprodutiva (perinatal), psiquiatria de desastres e emergência humanitária, psiquiatria militar, psiquiatria esportiva e psiquiatria ocupacional.[267][268]
Áreas transversais de método e políticas incluem epidemiologia e saúde pública (planejamento de serviços, avaliação de custo-efetividade), desenho e condução de ensaios clínicos e estudos observacionais, bioética e direitos humanos (consentimento, internação involuntária), e psiquiatria digital/telepsiquiatria (segurança, privacidade, inteligência artificial de apoio à decisão). O campo também dialoga com programas de pesquisa transdiagnóstica, como o RDoC do NIMH, que integra níveis de análise (genes, moléculas, circuitos, comportamento) a domínios funcionais, complementando a classificação categorial vigente.[269][270][271]
Complementarmente, Psiquiatras são médicos que avaliam, previnem, diagnosticam e tratam transtornos mentais com base em um modelo biopsicossocial, integrando psicoterapia, psicofarmacologia e técnicas de neuromodulação, além de coordenarem o cuidado em equipe multidisciplinar e em serviços de atenção primária à saúde e de saúde mental comunitária.[272][273][274] Esses profissionais realizam exame físico, solicitam e interpretam exames laboratoriais, eletroencefalograma (EEG) e métodos de diagnóstico por imagem como tomografia computadorizada (TC), ressonância magnética (RM) e tomografia por emissão de pósitrons (PET), sobretudo para investigar causas médicas que mimetizam ou agravam quadros psiquiátricos; a imagem não constitui teste diagnóstico primário para a maioria dos transtornos mentais.[275]
O campo de atuação abrange desde delirium e demências (como doença de Alzheimer e doença de Parkinson com manifestações neuropsiquiátricas), transtornos do espectro da esquizofrenia (incluindo esquizofrenia e transtorno esquizoafetivo), transtorno depressivo maior e transtorno bipolar, transtornos de ansiedade (p. ex., transtorno de pânico e transtorno de ansiedade generalizada), transtorno obsessivo-compulsivo e relacionados, transtorno de estresse pós-traumático, transtornos do neurodesenvolvimento (como transtorno do espectro autista, transtorno do déficit de atenção e hiperatividade e deficiência intelectual), transtornos por uso de substâncias, transtornos alimentares e transtornos de personalidade, com reconhecimento de subespecialidades como psiquiatria da infância e adolescência, psiquiatria geriátrica, psiquiatria de ligação/psicossomática, psiquiatria forense, psiquiatria de dependência química e psiquiatria comunitária, além de áreas transversais (p. ex., epidemiologia psiquiátrica e psicopatologia).[276][277][278]
Avaliação clínica em psiquiatria
Exame físico psiquiátrico
O exame físico psiquiátrico — entendido aqui como o conjunto estruturado de procedimentos de avaliação clínica em psiquiatria — integra anamnese dirigida, avaliação psicossocial, exame do estado mental (EEM), exame físico geral e neurológico, investigação laboratorial e, quando indicado, métodos de imagem e instrumentos psicométricos. Seu objetivo é caracterizar, com objetividade e reprodutibilidade, o quadro clínico do paciente, estimar riscos (autoagressão, heteroagressão, negligência/vulnerabilidade), formular hipóteses diagnósticas diferenciais e orientar o plano terapêutico, respeitando princípios éticos, culturais e legais. Em contraste com o exame do médico generalista, que privilegia sinais e provas objetivas por sistemas orgânicos, a avaliação psiquiátrica enfatiza a fenomenologia subjetiva, o comportamento observável e o contexto psicossocial, sem abdicar do exame somático para excluir causas médicas e monitorizar efeitos de tratamentos psicoativos.[279][280]
Estrutura geral do exame:
- Preparação e consentimento: acolhimento em ambiente seguro, respeito à confidencialidade e avaliação da capacidade de consentir, com uso de intérprete treinado quando houver barreira linguística; obtenção de informações colaterais (familiares/cuidadores) quando pertinente, com autorização do paciente ou em exceções legais por risco imediato.[281]
- Anamnese dirigida: motivo da consulta, história do episódio atual (início, curso, fatores precipitantes/atenuantes), sintomas por domínios (humor, ansiedade, psicose, obsessões/compulsões, sono, apetite/peso, energia, atenção/memória, uso de substâncias), história psiquiátrica pregressa (episódios, tratamentos e respostas), história médica/neurológica, medicamentos em uso e farmacovigilância (efeitos adversos/interações), história familiar e desenvolvimento, traumas/adversidades, funcionamento ocupacional/social, rede de apoio e fatores culturais/espirituais relevantes.[282]
- Avaliação de risco e segurança: risco imediato/iminente de autoagressão (ideação, plano, meios, letalidade), heteroagressão, negligência e vulnerabilidade (idosos, menores, pessoas com deficiência), risco de autoabandono e incapacidade para autocuidado; uso de instrumentos como o Columbia‑Suicide Severity Rating Scale (C‑SSRS) pode apoiar a entrevista, sem substituir o juízo clínico.[283]
- Exame do estado mental (EEM): O EEM é o núcleo observacional‑descritivo do exame psiquiátrico, documentando como o paciente se apresenta “aqui e agora”. Recomenda-se linguagem clara e operacional, baseada em categorias aceitas da psicopatologia descritiva.[284]
- Aparência e comportamento: higiene, vestimenta, nutrição, postura, psicomotricidade (retardo, agitação, catatonia), expressões faciais, contatos visuais, maneirismos/tiques, automutilações visíveis.
- Atitude e rapport: cooperativo, hostil, vigilante, evasivo, seduzido/sedutor, hipervigilante.
- Fala: quantidade (logorreia/mutismo), ritmo (taquilalia/bradilalia), volume, prosódia, pressão.
- Humor e afeto: humor subjetivo (e.g., deprimido, eufórico, irritável) e afeto (congruência, amplitude, labilidade, reatividade).
- Curso do pensamento: fuga de ideias, taquipsiquismo/bradipsiquismo, descarrilamento, perda de associações.
- Conteúdo do pensamento: ideias delirantes (persecutórias, de referência, de culpa, nilistas), ideias obsessivas, ruminações, preocupações excessivas, ideação suicida e homicida.
- Percepções: alucinações (auditivas, visuais, olfativas, táteis), ilusões, despersonalização/desrealização.
- Cognição: orientação (tempo, espaço, pessoa), atenção/concentração (dígitos, série de 7, meses ao contrário), memória (imediata, recente, remota), linguagem (nomeação, fluência, compreensão), capacidades visuoespaciais (cópia de desenhos), função executiva (sequenciação, abstração, tarefas de alternância) – frequentemente apoiadas por rastreios como Mini-Exame do Estado Mental (MEEM/MMSE) e Montreal Cognitive Assessment (MoCA).[285][286]
- Insight e julgamento: reconhecimento do transtorno, adesão, compreensão de riscos/benefícios, capacidade de tomar decisões (ver seção de capacidade).
Outras avaliações:
- Avaliação de capacidade e aspectos ético‑legais: A avaliação da capacidade de decisão é específica à decisão (task‑specific) e dinâmica, envolvendo: (1) compreensão da informação, (2) apreciação das consequências, (3) raciocínio comparando opções e (4) expressão de uma escolha consistente. O exame deve registrar o raciocínio clínico, especialmente quando há recusa de tratamento com risco elevado. Devem-se considerar deveres de proteção quando há risco iminente para o paciente/terceiros, dentro dos marcos legais locais (internação involuntária e notificações obrigatórias).[287]
Populações e contextos especiais:
- Emergência psiquiátrica: priorizar via aérea, respiração e circulação (ABC), hipoglicemia, intoxicações, causas neurológicas de agitação/delírio; ambiente seguro, equipe treinada e protocolos de desescalada precedem contenções físicas/farmacológicas.[288]
- Crianças/adolescentes: entrevista lúdica e por estágios, fontes múltiplas (pais, escola), escalas específicas; atenção a desenvolvimento, neurodiversidade e proteção.[289]
- Idosos: foco em delirium, polifarmácia, comorbidades e avaliação funcional; rastreios cognitivos seriados e investigação de transtorno neurocognitivo.[290]
- Perinatal: rastreio de depressão/ansiedade, risco suicida e psicose pós‑parto; ponderação risco‑benefício de psicofármacos em gestação/lactação.[291]
- Diversidade cultural/linguística: uso de formulação cultural (p. ex., Entrevista de Formulação Cultural da APA) e intérpretes treinados; atenção a idioms of distress e diferenças na expressão de sintomas
A terapêutica contemporânea prioriza o atendimento ambulatorial e comunitário, com internação psiquiátrica reservada a casos de maior gravidade, risco ou necessidade diagnóstica/terapêutica intensiva; esse movimento acompanha a desinstitucionalização e a integração da saúde mental aos sistemas de atenção primária.[292][293] A avaliação psiquiátrica inicial compreende entrevista clínica detalhada, coleta de informações colaterais (familiares/equipe), revisão de medicamentos e condições clínicas, aplicação seletiva de escalas validadas e investigação de risco, além de exame físico e exames complementares guiados por hipóteses, a fim de excluir causas médicas e definir plano terapêutico compartilhado.[294]
As intervenções incluem psicoterapias individuais e de grupo (por exemplo, terapia cognitivo-comportamental, terapia interpessoal e terapia comportamental dialética), farmacoterapias (como antidepressivos, antipsicóticos, estabilizadores do humor e agentes para transtorno do déficit de atenção e hiperatividade), e terapias somáticas/neuromodulatórias como eletroconvulsoterapia (ECT) e estimulação magnética transcraniana (EMTr). Diretrizes recentes para depressão em adultos recomendam abordagens escalonadas e decisão compartilhada, com ECT indicada em casos graves/refratários e EMTr como opção para transtorno depressivo maior resistente, incluindo protocolos de theta burst; a esketamina intranasal figura como adjuvante em depressão resistente em serviços especializados.[295][296][297][298][299] Para alucinações auditivas em esquizofrenia, a EMTr de baixa frequência no córtex temporoparietal apresenta benefícios modestos e heterogêneos, com necessidade de seleção criteriosa de pacientes.[300] O uso de psicofármacos requer monitorização de eficácia, efeitos adversos e parâmetros laboratoriais quando indicado (por exemplo, níveis séricos de carbonato de lítio e função tireoidiana/renal), conforme guias de prescrição amplamente utilizados.[301]
Ferramentas e escalas de avaliação clínica
As ferramentas e escalas de avaliação clínica em Psiquiatria constituem instrumentos padronizados de psicometria que quantificam domínios sintomatológicos, gravidade e mudança clínica ao longo do tempo, complementando a entrevista clínica e a aplicação de critérios diagnósticos do, sem substituí-los; entre as escalas mais utilizadas estão: a Hamilton Depression Rating Scale (HAM-D), medida heteroaplicada de gravidade em Depressão (psicologia), amplamente empregada em ensaios clínicos, porém sujeita a variações de estrutura fatorial e ênfase somática que exigem uso criterioso e treinamento de avaliadores; a Positive and Negative Syndrome Scale (PANSS), que mensura sintomas positivos, negativos e psicopatologia geral na Esquizofrenia e em quadros de psicose, sendo referência para desfechos em pesquisa e prática especializada; o Patient Health Questionnaire-9 (PHQ-9), instrumento de autorrelato para triagem e monitoramento da depressão em Atenção primária à saúde, com pontos de corte usuais em 5, 10, 15 e 20 para graus leve, moderado, moderadamente grave e grave, respectivamente; o Generalized Anxiety Disorder-7 (GAD-7), escala breve de autorrelato para triagem de Transtorno de ansiedade generalizada e ansiedade em comorbidades médicas, com pontos de corte 5, 10 e 15; a Brief Psychiatric Rating Scale (BPRS), avaliação global e heteroaplicada da amplitude de sintomas psiquiátricos, útil para monitorar resposta terapêutica em psicoses; o Mini-Mental State Examination (MMSE), triagem cognitiva breve amplamente difundida em Demência, com uso histórico de ponto de corte em 24/30, sujeito a influência de idade e escolaridade; e o Montreal Cognitive Assessment (MoCA), mais sensível ao Comprometimento cognitivo leve, adotando ponto de corte em 26/30 e recomendando a adição de um ponto para indivíduos com ≤12 anos de escolaridade; embora úteis para triagem, quantificação e seguimento, tais medidas devem ser interpretadas no contexto clínico, com atenção à adaptação transcultural, à capacitação dos avaliadores e à validade/precisão em populações com baixa escolaridade. [302][303][304][305][306][307][308][309][310]
Tratamento
Principais diretrizes internacionais para tratamentos
As diretrizes clínicas em psiquiatria visam padronizar condutas terapêuticas com base em sínteses sistemáticas de evidências, avaliação crítica da qualidade metodológica e consenso de especialistas, promovendo decisões informadas, segurança do paciente e uso racional de recursos. Entre as referências internacionais mais influentes destacam-se os documentos e revisões publicadas na família de periódicos da JAMA Network (incluindo JAMA e JAMA Psychiatry), que difundem sinopses de diretrizes, revisões clínicas e ensaios que moldam a prática global, e as diretrizes do Canadian Network for Mood and Anxiety Treatments (CANMAT), que oferecem algoritmos detalhados e recomendações graduadas para transtorno depressivo maior, transtorno bipolar e outros quadros do espectro dos transtornos do humor e da ansiedade. Embora com escopos institucionais diferentes — a JAMA como veículo editorial de alto impacto e a CANMAT como sociedade científica elaboradora de guias — ambos os conjuntos são amplamente utilizados para orientar decisões terapêuticas, dialogando com outras fontes normativas (por exemplo, NICE, OMS e APA) e com a realidade de serviços em atenção primária à saúde, saúde mental comunitária e cuidados especializados.[311][312]
As diretrizes da CANMAT empregam processos formais de revisão (incluindo buscas sistemáticas, classificações de qualidade/força da evidência e consenso Delphi), estruturando recomendações por linhas terapêuticas (primeira, segunda e terceira linha) e por fase/cenário clínico (agudo, continuação e manutenção; transtorno depressivo maior resistente; comorbidades; populações especiais). As publicações da JAMA e JAMA Psychiatry, por sua vez, sintetizam evidências por meio de revisões clínicas, metanálises e sinopses de diretrizes de diferentes entidades, com foco na aplicabilidade e no equilíbrio entre benefício, risco e preferências do paciente. A ênfase metodológica converge para o uso de sistemas de graduação (p. ex., GRADE) e em desfechos clinicamente relevantes (remissão, resposta, recaída, funcionalidade, eventos adversos) alinhados ao cuidado baseado em medidas e à medicina personalizada.[313][314]
- Diretrizes CANMAT: A atualização de 2023 da CANMAT para o manejo do transtorno depressivo maior em adultos consolidou uma abordagem escalonada que integra psicoterapia e psicofarmacologia, com ênfase em decisão compartilhada, monitorização por medidas padronizadas e manejo sistemático de depressão resistente. Como intervenções de primeira linha, recomendam-se terapia cognitivo-comportamental e outras psicoterapias baseadas em evidências, e, entre as opções farmacológicas, ISRSs (p. ex., sertralina, escitalopram), IRSNs (p. ex., venlafaxina, duloxetina), bupropiona e vortioxetina, escolhidos segundo perfil de sintomas, comorbidades e tolerabilidade. Para não respondedores parciais, recomenda-se otimização de dose, troca dentro/entre classes e estratégias de adjuvância (p. ex., aripiprazol, quetiapina XR, lítio), enquanto intervenções somáticas incluem estimulação magnética transcraniana (EMTr), eletroconvulsoterapia (ECT) e esketamina intranasal em contextos especializados; algoritmos destacam cuidados em populações específicas (gravidez/pós-parto, idosos, comorbidades clínicas, alto risco de suicídio) e a importância da prevenção de recaídas e manutenção a médio/longo prazo.[315][316]
- Diretrizes CANMAT–ISBD: Para o transtorno bipolar, as diretrizes CANMAT em colaboração com a International Society for Bipolar Disorders (ISBD) estabeleceram recomendações específicas para episódios de mania, hipomania, depressão bipolar e manutenção. Entre as opções de primeira linha, destacam-se lítio e quetiapina para mania aguda; lurasidona (em monoterapia ou em combinação) e lamotrigina para depressão bipolar selecionada; e, para manutenção, lítio, quetiapina, valproato e combinações conforme resposta prévia e perfil de efeitos adversos. O documento discute riscos de viragem de humor associados a antidepressivos, a indicação de clozapina em casos refratários e o papel de ECT em episódios graves ou com catatonia. Atualizações subsequentes reforçaram a personalização terapêutica, a avaliação do risco metabólico e cardiovascular de antipsicóticos de segunda geração e estratégias para comorbidades (p. ex., transtorno por uso de substâncias e transtorno de ansiedade generalizada concomitantes).[317][318]
- Revisões e sinopses publicadas na JAMA Network: A família JAMA publica revisões clínicas e sinopses de diretrizes amplamente citadas, que orientam a prática em condições prevalentes. Em transtorno de ansiedade generalizada e transtorno do pânico, revisão recente destacou a terapia cognitivo-comportamental e os ISRS/IRSN como tratamentos de primeira linha, com benzodiazepínicos reservados a usos breves e selecionados; também são discutidas estratégias para comorbidades, cronificação e desmame com manejo de sintomas de retirada.[319] Em transtorno depressivo maior resistente, evidências publicadas na JAMA Psychiatry contribuíram para a incorporação de esketamina intranasal como opção em serviços especializados, com monitorização estruturada de eficácia e eventos adversos, e reforçaram o papel da eletroconvulsoterapia na depressão grave/refratária com dados do mundo real sobre efetividade e perfil cognitivo.[320][321] Em transtorno por uso de álcool, a síntese de evidências em JAMA sustentou a efetividade de naltrexona e acamprosato como farmacoterapias de primeira linha, integradas a intervenções psicossociais e ao manejo de comorbidades médicas e psiquiátricas.[322] As publicações também têm enfatizado a integração de estratégias psicossociais (p. ex., psicoterapia de apoio, ativação comportamental, terapia interpessoal), o uso de avaliação baseada em medidas e o manejo de risco de suicídio, além da adoção criteriosa de benzodiazepinas e da vigilância de efeitos metabólicos de antipsicóticos de segunda geração.[323]
- Convergências, divergências e implementação: Há ampla convergência entre as recomendações da CANMAT e as sínteses publicadas na JAMA em pontos centrais: prioridade para terapia cognitivo-comportamental e antidepressivos de primeira linha em depressão e transtornos de ansiedade, uso de adjuvantes antipsicóticos atípicos e lítio em casos selecionados, papel da EMTr/ECT em refratariedade, e a integração de intervenções psicossociais e de cuidado colaborativo na atenção primária à saúde. Divergências residem mais na granularidade operacional (algoritmos e sequências terapêuticas detalhadas na CANMAT, com classificação em linhas de tratamento) e no escopo editorial da JAMA (revisões transversais, sinopses de diretrizes de diferentes entidades e destaque a evidências emergentes). A implementação prática requer adaptação a sistemas locais, disponibilidade de tecnologias (p. ex., EMTr e esketamina), infraestrutura para telepsiquiatria, treinamento de equipes e monitorização de equidade e acesso, com atenção a segurança do paciente e a protocolos de farmacovigilância.[324][325]
- Populações especiais e segurança: Tanto CANMAT quanto revisões da JAMA enfatizam a personalização em populações especiais: gestação e puerpério (ponderando riscos/benefícios de exposições farmacológicas e alternativas psicoterápicas), idosos (sensibilidade a efeitos colaterais, interação medicamentosa, maior carga de comorbidades), adolescentes (monitorização de ideação suicida com antidepressivos), e indivíduos com transtorno por uso de substâncias (preferência por fármacos com baixo potencial de abuso e integração com tratamentos específicos). A segurança inclui monitorização laboratorial quando indicada (p. ex., litemia e função renal com lítio; perfil metabólico com antipsicóticos atípicos), educação sobre efeito colateral, e planos de descontinuação gradual para reduzir sintomas de retirada.[326][327]
- Tendências e lacunas de evidência: As publicações recentes convergem em apontar tendências como: expansão de intervenções de neuromodulação (p. ex., protocolos de EMTr acelerada e theta burst), incorporação criteriosa de terapias baseadas em cetamina/esketamina para depressão resistente ao tratamento, crescimento de intervenções digitais (p. ex., terapia cognitivo-comportamental on-line), e reforço do cuidado colaborativo. Persistem lacunas em biomarcadores preditivos, estratégias de desprescrição, manejo de polifarmácia, e em evidências robustas para psicodélicos assistidos por psicoterapia fora de contextos experimentais, exigindo atualização contínua das diretrizes e cautela na transposição de achados para a prática de rotina.[328][329]
Aplicações clínicas e abordagens integrativas
- Formulação clínica integrativa: A avaliação biopsicossocial é operacionalizada por meio da formulação clínica integrativa, que considera história médica, antecedentes familiares, funcionamento psicológico, relações interpessoais, fatores culturais e condições socioeconômicas[330]. McHugh e Slavney defendem a análise de múltiplas perspectivas — doença, dimensão, comportamento e vida — integradas na avaliação clínica[331].
- Tratamento farmacológico e psicoterapêutico combinado: Ensaios clínicos e meta-análises demonstram que a combinação de farmacoterapia e psicoterapia é mais eficaz do que intervenções isoladas em transtornos como depressão maior, esquizofrenia e transtorno bipolar[332]. Diretrizes da Associação Brasileira de Psiquiatria (ABP) recomendam a integração dessas abordagens, com personalização do tratamento[333].
- Psiquiatria comunitária e modelo de recuperação: A psiquiatria comunitária amplia o cuidado para além do hospital, promovendo reintegração social e autonomia. O Plano de Ação em Saúde Mental da OMS destaca a importância de serviços comunitários e políticas de inclusão[334]. No Brasil, a reforma psiquiátrica e os Centros de Atenção Psicossocial (CAPS) refletem essa abordagem[335].
- Psiquiatria cultural: A diversidade cultural é fundamental para a avaliação psiquiátrica. O DSM-5 introduziu a Entrevista de Formulação Cultural, que orienta a exploração de crenças, valores e práticas culturais relevantes[336]. No Brasil, a pluralidade cultural e as desigualdades sociais impõem desafios adicionais à prática clínica[337].
- Cuidado centrado no paciente e decisão compartilhada: O cuidado centrado no paciente e a decisão compartilhada são princípios fundamentais, reconhecendo o paciente como agente ativo e respeitando sua autonomia[338]. Revisões sistemáticas indicam que essa abordagem melhora a adesão e os desfechos clínicos[339].
Abordagens farmacológicas atualizadas
As abordagens farmacológicas em psiquiatria na década de 2020 têm sido marcadas pela consolidação dos fármacos de primeira linha com melhor perfil benefício–risco, pela incorporação de terapias de ação rápida para situações refratárias ou periparto e pela ênfase em segurança, personalização e adesão. Nesta síntese enciclopédica, são detalhadas evidências de eficácia, segurança, indicações e limitações clínicas dos principais grupos (antidepressivos, antipsicóticos, estabilizadores do humor, ansiolíticos/hipnóticos e fármacos para transtorno do déficit de atenção e hiperatividade – TDAH), com base em livros de referência, meta-análises, ensaios clínicos e documentos regulatórios publicados entre 2020 e 2026. O texto usa linguagem neutra, critérios objetivos e evita recomendações prescritivas, priorizando verificabilidade e fontes confiáveis.
- Antidepressivos: Os ISRSs (p.ex., sertralina, escitalopram) e os IRSNs (p.ex., venlafaxina, duloxetina) permanecem terapias de primeira linha no transtorno depressivo maior e nos transtornos de ansiedade, respaldados por ensaios controlados e meta-análises que demonstram eficácia globalmente superior ao placebo e com diferenças modestas entre moléculas; efeitos adversos típicos incluem náusea, disfunção sexual, ganho/ perda de peso discretos, risco de síndrome serotoninérgica em combinações pró-serotoninérgicas e hiponatremia em idosos, exigindo atenção a interações via citocromos e ao risco de sangramento com AINEs/anticoagulantes.[340][341] Para depressão resistente, a esketamina intranasal (agonismo do receptor NMDA de ação indireta via antagonismo do sítio fenciclidina) apresenta início rápido de ação como adjuvante, com necessidade de programa de manejo de risco (REMS), monitoramento por dissociação, elevação transitória da pressão arterial e sedação, sendo utilizada em ambiente assistido.[342] A agomelatina (agonista MT1/MT2 e antagonista 5-HT2C) é opção em quadros com queixas de sono, com perfil de efeitos sexuais favorável, porém requer monitorização de enzimas hepáticas devido a risco de hepatotoxicidade; sua eficácia é considerada modesta e variável entre estudos.[343] Em depressão pós-parto, a brexanolona intravenosa (análoga de alopregnanolona, moduladora positiva de GABA-A) demonstrou resposta rápida em 60 horas, com risco de sedação excessiva e depressão respiratória exigindo infusão sob vigilância hospitalar; já a zuranolona oral (análoga de alopregnanolona) foi aprovada para episódios de depressão pós-parto com curso de 14 dias, oferecendo alternativa domiciliar de início rápido.[344][345] Entre inovações, a combinação de dextrometorfano-bupropiona (modulador glutamatérgico/antagonista NMDA mais inibidor de recaptação de NA/DA) mostrou efeito antidepressivo rápido e foi aprovada para TDM em 2022, com perfil de tolerabilidade que inclui tontura, sonolência e risco de elevação da PA em predispostos.[346]
- Antipsicóticos: Os antipsicóticos de primeira geração (FGAs) e de segunda geração (SGAs) seguem amplamente utilizados, sendo a escolha guiada por eficácia para sintomas positivos/negativos, comorbidades e perfil de segurança; eventos adversos incluem sintomas extrapiramidais (especialmente com FGAs e alguns SGAs), ganho de peso e sedação, além de riscos metabólicos acentuados com clozapina/olanzapina e acatisia mais frequente com moléculas parciais agonistas.[347] Entre os novos agentes, a cariprazina (agonista parcial D3>D2) demonstrou benefício superior a risperidona em sintomas negativos predominantes da esquizofrenia e apresenta menor impacto metabólico relativo, embora com risco de acatisia/insônia.[348] A lumateperona (modulador serotoninérgico–dopaminérgico com alta afinidade 5-HT2A e baixa ocupação D2 em doses terapêuticas) obteve aprovação para esquizofrenia e episódios depressivos associados ao transtorno bipolar I/II, destacando menor propensão a efeitos metabólicos e extrapiramidais em ensaios controlados, com sonolência como evento comum.[349] Formulações de uso prolongado (LAIs) — p.ex., paliperidona palmitato de 3 e 6 meses, aripiprazol mensal/bimestral e risperidona subcutânea — melhoram adesão e reduzem recaídas e hospitalizações em comparação com formulações orais em estudos de mundo real e ensaios pragmáticos, sendo preferidas em nonadherence e início precoce de doença.[350]
- Estabilizadores do humor ou anticonvulsivantes (na neurologia): O lítio permanece padrão-ouro em transtorno bipolar, eficaz na prevenção de episódios maníacos e depressivos e associado, em múltiplos estudos observacionais e algumas sínteses, à redução do risco de suicídio; exige monitorização de função renal/tiroide e níveis séricos, com janela terapêutica estreita e risco de nefrotoxicidade e hipotireoidismo cumulativos.[351] O valproato demonstra eficácia robusta na mania aguda e na prevenção de recaídas, mas requer cautela quanto à hepatotoxicidade, ganho de peso e teratogenicidade significativa, sendo desencorajado em gestantes e mulheres com potencial reprodutivo sem métodos contraceptivos confiáveis.[352] A lamotrigina tem melhor evidência na prevenção e tratamento de episódios depressivos bipolares, com menor utilidade na mania, devendo ser titulada lentamente para mitigar o risco de rash grave (incluindo síndrome de Stevens–Johnson), sobretudo com coadministração de valproato.[353] Guias contemporâneos recomendam integrar antipsicóticos atípicos com evidência em bipolaridade (p.ex., quetiapina, lurasidona, cariprazina) conforme fenótipo e tolerabilidade, além de considerar comorbidades metabólicas e risco de interações.[354]
- Ansiolíticos e hipnóticos: Os benzodiazepínicos mantêm papel na ansiedade aguda e em crises de pânico, bem como no manejo de agitação e abstinência alcoólica, porém seu uso deve ser de curta duração devido ao risco de dependência, tolerância, prejuízo cognitivo, quedas em idosos e potencial interação com opioides causando depressão respiratória; recomenda-se avaliação periódica de necessidade e estratégias de desmame quando apropriado.[355] A buspirona (agonista parcial 5-HT1A) é alternativa para ansiedade crônica, especialmente transtorno de ansiedade generalizada, com perfil sem sedação/abuso e início de ação tardio, podendo ser útil como adjuvante de ISRS/IRSN.[356] Antagonistas duais de orexina (DORAs) — lemborexant, suvorexant e daridorexant — ganharam espaço no tratamento da insônia, melhorando latência e manutenção do sono com menor risco de dependência que hipnóticos Z e benzodiazepínicos; os principais eventos incluem sonolência e risco de comprometimento residual, sendo contraindicados em narcolepsia.[357][358]
- Psicoestimulantes e não estimulantes para TDAH: Os psicoestimulantes (metilfenidato e anfetaminas) seguem como primeira linha para TDAH em crianças, adolescentes e adultos, com tamanhos de efeito elevados em sintomas nucleares; efeitos adversos dose-dependentes incluem insônia, redução de apetite/peso, aumento de pressão arterial e frequência cardíaca, risco de abuso/desvio (particularmente formulações de liberação imediata) e, menos comumente, tics e eventos psiquiátricos em suscetíveis; estratégias de liberação prolongada, monitorização cardiovascular e avaliação de comorbidades são recomendadas.[359] Entre os não estimulantes, a atomoxetina (inibidor de recaptação de noradrenalina) é opção com menor risco de abuso e início mais lento, com náusea, sonolência e aumento de PA/FC como eventos comuns e alerta para ideação suicida em jovens; a guanfacina de liberação prolongada (agonista alfa-2A) e a clonidina ER são úteis em hiperatividade, impulsividade e tics, com sedação e hipotensão/ bradicardia como limitações; o viloxazina ER, aprovado em 2021, amplia o arsenal como inibidor noradrenérgico com efeitos sobre sintomas emocionais associados.[360][361]
- Considerações de segurança, monitorização e prática clínica: A seleção e o manejo farmacológico devem considerar: a) comorbidades cardiovasculares, metabólicas, renais e hepáticas; b) interações via CYP (p.ex., paroxetina/fluoxetina como inibidores fortes de CYP2D6, bupropiona como inibidor de CYP2D6, indução por carbamazepina); c) risco reprodutivo (valproato contraindicado na gestação; avaliar lítio e lamotrigina individualmente); d) avisos de caixa-preta (suicidabilidade em antidepressivos para menores de 25 anos; sedação/apneia com brexanolona; risco de comportamento suicida em atomoxetina); e) estratégias para melhorar adesão (LAIs em esquizofrenia, posologias simplificadas, educação terapêutica) e f) monitorização laboratorial (lítio: litemia, TSH, creatinina; valproato: função hepática/hemograma; agomelatina: enzimas hepáticas; antipsicóticos: peso, IMC, glicemia, lipídios; esketamina: PA e sintomas dissociativos). Revisões sistemáticas e guias contemporâneos recomendam abordagens de precisão com estratificação por biomarcadores limitados, história farmacológica e preferências do paciente, mantendo vigilância de eventos adversos e descontinuações graduais para mitigação de sintomas de retirada.[362][363]
Tratamentos emergentes e tendências futuras
Os tratamentos emergentes em psiquiatria combinam psicoterapia assistida por substâncias, fármacos de ação rápida e neuromodulação, com resultados promissores porém ainda predominantemente experimentais e sujeitos a avaliação regulatória contínua; em depressão resistente ao tratamento (TRD), a psilocibina mostrou redução clinicamente relevante de sintomas três semanas após dose única de 25 mg em ensaio randomizado multicêntrico, com eventos adversos geralmente transitórios e necessidade de suporte psicoterápico estruturado, reforçando potencial terapêutico e a exigência de protocolos rigorosos de segurança e seguimento a longo prazo[364]; para Transtorno de estresse pós-traumático (TEPT), a terapia assistida por MDMA em combinação com psicoterapia obteve maiores reduções na CAPS-5 e maiores taxas de remissão que placebo com psicoterapia em dois ensaios de fase 3, sinalizando eficácia e aceitabilidade quando realizada em centros especializados[365][366], embora o parecer de um comitê consultivo da FDA tenha sido desfavorável à aprovação em 2024, sublinhando preocupações sobre riscos, padronização e reprodutibilidade[367]; a cetamina intravenosa (IV) demonstrou efeito antidepressivo rápido em TRD em poucos dias após infusão única, fundamentando uso off-label em serviços especializados e motivando diretrizes prudentes sobre indicações, monitoramento cardiovascular e risco de dissociação e abuso[368][369]; no campo da neuromodulação, a estimulação magnética transcraniana (TMS) demonstrou eficácia na TRD, inclusive com protocolos abreviados de theta-burst não inferiores à TMS convencional, expondo vantagens de custo-tempo e manutenção de resposta[370], enquanto a eletroconvulsoterapia (ECT) permanece opção efetiva e rápida para quadros graves e refratários, com metanálises comparativas de estimulação cerebral não cirúrgica sustentando seu papel entre as intervenções mais potentes para depressão maior[371]; já a estimulação cerebral profunda (DBS) apresenta benefício robusto e sustentado em subgrupos de transtorno obsessivo-compulsivo refratário, mas resultados mistos em TRD, mantendo caráter experimental fora de estudos clínicos[372][373]; entre as tendências futuras, destacam-se a medicina de precisão baseada na integração de biomarcadores multimodais (neuroimagem, assinaturas inflamatórias, eletrofisiologia, farmacogenômica) e abordagens transdiagnósticas ancoradas no quadro do RDoC, buscando estratificação biológica, predição de resposta e desenho de ensaios mais informativos[374][375], além da expansão de terapias digitais (p.ex., TCC guiada por aplicativos, telepsiquiatria, realidade virtual) com efeitos pequenos a moderados em depressão e ansiedade e desafios de adesão, privacidade e implementação em larga escala[376], e do reforço de estratégias comunitárias e de atenção primária para ampliar acesso, reduzir desigualdades e integrar cuidados, conforme agenda de saúde global[377], mantendo foco enciclopédico, neutralidade e verificação contínua dos achados enquanto novas evidências de longo prazo, segurança e custo-efetividade são produzidas para psiquiatria baseada em evidências.
Medidas intervencionais
Pessoas em tratamento psiquiátrico são comumente denominadas pacientes, mas também podem ser chamadas de clientes, consumidores ou “usuárias de serviços”, conforme o sistema. O acesso pode ocorrer por referência própria, por médico de família, por equipes hospitalares, por ordem judicial (incluindo internação involuntária) ou, em países como o Reino Unido e a Austrália, por “sectioning” segundo lei de saúde mental.[378]
Tratamento ambulatorial

O tratamento ambulatorial envolve visitas periódicas a um psiquiatra em consultório privado ou em clínica comunitária. Nas consultas iniciais, realiza‑se avaliação psiquiátrica estruturada (história clínica, exame do estado mental, revisão medicamentosa e comorbidades). Os retornos subsequentes concentram‑se em ajustes de medicação, monitoramento de interações, consideração do impacto de outros transtornos médicos sobre o funcionamento mental e emocional, e aconselhamento quanto a mudanças de hábitos que favoreçam remissão e recuperação. A frequência das consultas varia amplamente (de semanal a semestral), conforme tipo, gravidade e estabilidade do quadro e preferências pactuadas entre clínico e paciente.[379]Desde os anos 1980, consolidou‑se em diversos países de alta renda um deslocamento do psiquiatra para consultas predominantemente focadas em medicação (med‑management), em contraste com o antigo modelo no qual a psicoterapia de 50 minutos fazia parte rotineira do atendimento psiquiátrico. Esse movimento, acelerado nas décadas de 1990–2000, relaciona‑se à expansão dos planos de “managed care”, que passaram a reembolsar de forma mais restritiva sessões de psicoterapia conduzidas por psiquiatras, sob a suposição de que a farmacoterapia teria efetividade ao menos equivalente com maior eficiência temporal; em paralelo, aumentou o encaminhamento para outros profissionais (psicólogos, assistentes sociais) quando há indicação formal de psicoterapia.[380][381][382][383][384][385]
Internação psiquiátrica
Pacientes podem ser acompanhados em ambulatórios especializados ou na rede de atenção primária, com consultas periódicas para reavaliação do estado mental, adesão terapêutica e intervenções psicossociais; a frequência é ajustada à gravidade e ao curso do transtorno. A internação involuntária e o tratamento compulsório seguem marcos legais específicos, que variam por país, e usualmente requerem risco atual significativo e critérios formais de avaliação e revisão judicial: no Brasil, a Lei nº 10.216/2001 regula a proteção e os direitos das pessoas com transtornos mentais e a reorientação do modelo assistencial;[386] em Portugal, a Lei nº 36/98 estabelece o regime jurídico de saúde mental e o internamento compulsivo, com garantias processuais e supervisão judicial.[387]
Os tratamentos psiquiátricos mudaram substancialmente nas últimas décadas. No passado, pacientes eram com frequência hospitalizados por seis meses ou mais, havendo casos de internações que se estendiam por anos, em um modelo centrado no asilo e na custódia, com pouca oferta terapêutica estruturada.[388] Desde a década de 1960, o tempo médio de permanência em internação psiquiátrica diminuiu de forma expressiva, fenômeno conhecido como desinstitucionalização. Esse processo foi impulsionado por políticas públicas, pelo desenvolvimento de psicofármacos e pela expansão do cuidado comunitário, com reconfiguração do papel dos hospitais como dispositivos para situações agudas.[389][390][391][392]
Na atualidade, em muitos países, a maioria das pessoas recebe tratamento em ambulatório; quando a internação é necessária, a duração média situa‑se em torno de uma a duas semanas, e apenas uma minoria permanece em internação de longa duração.[393] Há, contudo, variações importantes: no Japão, hospitais psiquiátricos continuam a manter pacientes por longos períodos, inclusive recorrendo a contenção mecânica por semanas ou meses em alguns casos, o que tem sido alvo de críticas nacionais e internacionais.[394][395]
Pacientes psiquiátricos internados são aqueles admitidos em hospital ou clínica para receber cuidados intensivos. Parte dessas admissões ocorre de forma involuntária — em alas de segurança ou, em algumas jurisdições, em estabelecimentos vinculados ao sistema prisional — e os critérios variam conforme a legislação local, oscilando de definições mais amplas (presença de transtorno mental com deterioração significativa) a critérios mais estritos (risco imediato para si ou para terceiros). A disponibilidade de leitos, especialmente em sistemas públicos pressionados, frequentemente condiciona decisões de admissão.[396] A internação pode ser voluntária quando o médico assistente entende que a segurança é compatível com a opção menos restritiva; por muitos anos, cercaram a internação e o tratamento involuntários controvérsias éticas e jurídicas (incluindo o uso da expressão “falta de insight”). Em geral, leis de saúde mental permitem tratamento involuntário quando há risco relevante decorrente da doença, definindo procedimentos de autorização e revisão; por definição, o tratamento involuntário baseia‑se na recomendação clínica sem o consentimento do paciente, devendo observar salvaguardas processuais e de direitos.[397][398]
As enfermarias de internação podem ser fechadas (para pessoas com risco particular de violência ou autoagressão) ou abertas. Há alas mistas e, cada vez mais, alas de mesmo sexo para aumentar a proteção de mulheres internadas. Uma vez sob cuidados hospitalares, as pessoas são avaliadas, monitoradas e tratadas conforme um plano individual, muitas vezes por equipe multidisciplinar que pode incluir médicos psiquiatras, farmacêuticos, enfermeiros especialistas em saúde mental, psicólogos clínicos, psicoterapeutas, assistentes sociais e terapeutas ocupacionais. Quando avaliada a existência de risco elevado de dano a si ou a terceiros, a pessoa pode ser colocada em observação individual contínua ou intermitente e, em cenários específicos, sujeita a contenções físicas ou farmacológicas, de acordo com protocolos e regras legais. Em algumas situações, pacientes em internação aguda recebem permissões de saída breves, acompanhadas ou não, como parte do plano terapêutico e de reabilitação.[399][400][401]
Em muitos países desenvolvidos houve uma grande redução de leitos psiquiátricos desde meados do século XX, paralela ao crescimento da atenção comunitária. A Itália é frequentemente citada como pioneira em reformas (influenciadas por Franco Basaglia), com iniciativas de “no‑restraint” (sem contenção) e ênfase ética no cuidado; estudo descritivo relatou que 14 serviços psiquiátricos de diagnóstico e cuidado (SPDCs) em hospitais gerais não utilizaram contenções em 2022.[402] Em países de baixa e média renda, os padrões de cuidado intrahospitalar são frequentemente limitados por financiamento e infraestrutura; mesmo em países de alta renda, há variação acentuada entre hospitais públicos, desde programas com atividades estruturadas e terapias multiprofissionais até serviços que se restringem à medicação e vigilância, razão pela qual os hospitais vêm sendo reservados, em muitos sistemas, a situações de crise nas quais haja ameaça iminente à segurança. Abordagens alternativas potencialmente mais terapêuticas incluem serviços comunitários e centros de reabilitação psicossocial, com foco em reintegração e continuidade do cuidado.[403][404][405]
Telepsiquiatria
.jpg)
A telepsiquiatria — ramo da telemedicina — designa o uso de telecomunicações (sobretudo videoconferência e chamadas de voz) para ofertar cuidados psiquiátricos remotos a pessoas com transtorno mental, abrangendo desde psicoterapia individual, em grupo ou familiar até avaliações diagnósticas e manejo medicamentoso.[406][407] Revisões sistemáticas e sínteses rápidas indicam que, no curto prazo, a telepsiquiatria por vídeo é aceitável e pode ser tão eficaz quanto o atendimento presencial para diversos desfechos, com fatores terapêuticos comparáveis (p. ex., mudanças cognitivas e comportamentais) e, por vezes, menor taxa de faltas.[408][409][410][411][412][413] Durante a pandemia de COVID-19, serviços em países de alta renda migraram rapidamente para o formato remoto; a experiência foi considerada efetiva e aceitável na emergência, mas com incertezas para adoção sustentada em longo prazo.[414]
Ela pode ampliar o acesso para pessoas em áreas rurais, com deficiência física ou com dificuldades de deslocamento, e reduzir custos indiretos (transporte, tempo, cuidado infantil). Também pode mitigar barreiras ligadas ao estigma de frequentar serviços presenciais de saúde mental. Em contrapartida, pode exacerbar paranoia e ansiedade em alguns indivíduos e nem sempre é adequada. A exclusão digital — ausência de dispositivo, internet adequada ou habilidades digitais — afeta grupos já vulneráveis (pessoas em situação de rua, idosos, pessoas com demência, crianças pequenas, populações empobrecidas, refugiados, povos ciganos), podendo ampliar iniquidades se adotado um modelo “online‑first”.[415][416] Diferenças em pistas visuais/auditivas dos encontros por vídeo podem prejudicar a experiência terapêutica iniciante; recomenda‑se configuração adequada de câmera, iluminação e conexão estável. Quando vídeo não é viável, telefone ou mensagens podem ser alternativas, embora tendam a interações mais breves e limitadas.[417] Entre profissionais, a telepsiquiatria é vista como benéfica quando há treinamento, suporte técnico, diretrizes claras e infraestrutura digital robusta; sem esses elementos, crescem preocupações com segurança, confidencialidade e responsabilidade profissional.[418]
- Telepsiquiatria domiciliar (direct‑to‑consumer): apoio a pessoas em casa ou local privado, com apenas webcam e internet. Cresceu por escassez de psiquiatras e para alcançar áreas remotas; exige consentimento informado, plataformas seguras e padrão de cuidado equivalente ao presencial. Evidências indicam desfechos e confiabilidade diagnóstica semelhantes ao atendimento face a face; satisfação do paciente tende a ser alta e pode haver custo‑efetividade pela economia de deslocamentos, embora falte, por vezes, privacidade domiciliar.[419][420][421][422]
- Telepsiquiatria forense: uso remoto em prisão/unidade correcional para avaliação, prescrição, vigilância de risco de suicídio, avaliações pré‑livramento, etc., reduzindo custos de escolta e aumentando acesso a especialistas.[423]
- Telepsiquiatria sob demanda e em emergência: diretrizes para avaliar pessoas em crise (ideação suicida, depressão, mania, psicose, ansiedade aguda) foram desenvolvidas e já há provisão em prontos‑socorros, cadeias, CAPSs e escolas; pode aliviar “psychiatric boarding” (permanência prolongada em emergências à espera de leitos), aumentando throughput e acesso a avaliação especializada.[424][425][426]
- Telepsiquiatria programada (rotineira): serviços de saúde mental recorrem a provedores remotos em blocos regulares para avaliação, manejo medicamentoso, reuniões de equipe e supervisão, ampliando capacidade — sobretudo em regiões rurais — e acesso a subespecialidades em modelos de cuidado integrado.[427] Exemplificando terapias digitais assistidas, intervenções comportamentais online e com suporte do terapeuta reduziram tiques em crianças/adolescentes em ECR multicêntrico (ORBIT), oferecendo alternativa escalável onde há escassez de especialistas.[428][429][430]
Pesquisa
A especialidade é, por natureza, interdisciplinar: combina perspectivas sociais, biológicas e psicológicas para compreender a natureza, a classificação e o tratamento dos transtornos mentais.[431] Pesquisadores clínicos e básicos atuam em institutos universitários e centros especializados, publicando resultados em periódicos revisados por pares e colaborando em redes multicêntricas de neuroimagem, genética e psicofarmacologia, com objetivos de aprimorar a validade e a confiabilidade diagnósticas, descobrir novas intervenções e refinar categorias nosológicas.[432][433][434][435]Questões éticas são centrais em pesquisa psiquiátrica. O consentimento informado requer explicar objetivos, riscos, benefícios e alternativas de tratamento, zelando pelos melhores interesses do participante e mitigando conflitos de papéis entre o cuidado clínico e a condução do estudo, sobretudo em ensaio clínico randomizado com grupos‑controle.[436][437] Também se discutem efeitos colaterais sociais da pesquisa, como rotulação e estigma: interpretações apressadas podem patologizar fenômenos sociais (por exemplo, situação de rua entendida exclusivamente como “transtorno mental”),[438] e a identificação de populações “em risco” levanta dilemas sobre quando intervir e como comunicar incertezas sem causar dano ou discriminação.[439]
Epidemiologia


A psiquiatria e a epidemiologia global articulam-se para descrever a distribuição, os determinantes e o impacto dos transtornos mentais nas populações, subsidiando políticas, planejamento de serviços e avaliação de intervenções. No século XXI, relatórios internacionais e consórcios multicêntricos consolidaram estimativas comparáveis entre países, demonstrando elevada carga de saúde mental para os sistemas de saúde e para a economia, profundas desigualdades regionais de acesso e um persistente “gap” de tratamento, sobretudo em países de baixa e média renda. Este artigo apresenta, em linguagem enciclopédica e imparcial, os métodos, achados e desafios da epidemiologia psiquiátrica global, bem como tendências e implicações para atenção primária à saúde, rede especializada e direitos humanos.
A epidemiologia psiquiátrica recorre a medidas de prevalência (pontual, anual, ao longo da vida), incidência, anos vividos com incapacidade (YLDs), DALYs e mortalidade (p. ex., por suicídio), com padronização por idade e sexo. Estudos populacionais utilizam entrevistas diagnósticas padronizadas (p. ex., versões do CID-11/DSM em instrumentos como o CIDI), amostras probabilísticas e métodos de ponderação para inferência nacional; metarregressões e modelagens (p. ex., Global Burden of Disease) integram dados heterogêneos para produzir séries temporais e estimativas por país.[440][441] Persistem desafios metodológicos: vieses de recordação e não resposta, validade transcultural de instrumentos, subnotificação de suicídios, e lacunas de dados em populações específicas (zonas de conflito, minorias, idosos muito longevos), além da necessidade de vigilância de rotina e coortes longitudinais em países de baixa e média renda.[442]
Estimativas recentes indicam que os transtornos mentais figuram entre as principais causas de YLDs globalmente, com substancial contribuição para DALYs, sobretudo por início precoce e cronicidade parcial. Depressão e transtornos de ansiedade apresentam altas prevalências e respondem pela maior parcela de YLDs; transtorno bipolar, esquizofrenia e outros transtornos psicóticos têm prevalências menores, porém alto impacto funcional por caso; transtorno por uso de substâncias (incluindo álcool e drogas ilícitas) contribuem adicionalmente para mortalidade e incapacidade; transtornos alimentares têm crescente reconhecimento em carga; e transtornos do neurodesenvolvimento (p. ex., transtorno do espectro autista, TDAH) concentram anos vividos com incapacidade desde a infância.[443][444]
A pandemia de COVID-19 associou-se a aumentos modelados de casos de depressão e ansiedade em 2020, com maior impacto em mulheres e jovens, além de perturbações no acesso a cuidados e efeitos indiretos por determinantes sociais adversos.[445][446] O suicídio permanece importante causa de morte prematura, com variações por país, sexo e faixa etária; estratégias nacionais de prevenção, controle de meios letais e acesso oportuno a cuidados são centrais na redução de taxas.[447] No domínio do uso de substâncias, o Relatório Mundial sobre Drogas documenta tendências de consumo, transtornos e danos sociais, com heterogeneidade regional e implicações para políticas de prevenção, tratamento e redução de danos.[448] Entre adultos mais velhos, demência — frequentemente categorizada como perturbação neurocognitiva major — constitui prioridade de saúde pública pela magnitude de casos e pela sobrecarga de cuidadores e serviços sociais.[449] Determinantes sociais — pobreza, desigualdade social, desemprego, violência, discriminação, habitação precária e insegurança alimentar — modulam risco, curso e acesso a tratamento.
Diretrizes internacionais sublinham intervenções intersetoriais e políticas públicas para mitigação desses fatores, bem como a necessidade de competência cultural na prestação de cuidados.[450] Em contextos de conflito armado, estimativas sugerem alta prevalência de perturbações comuns e de transtorno de estresse pós-traumático, demandando respostas humanitárias com saúde mental e apoio psicossocial integrados.[451] A crise climática associa-se a riscos diretos e indiretos (eventos extremos, deslocamentos, perdas econômicas) e a impactos na saúde mental, com recomendações de adaptação e integração do tema em planos nacionais.[452]
A adolescência é período crítico para o início de muitos transtornos; relatórios globais enfatizam promoção, prevenção e acesso a serviços amigáveis para jovens, com atenção a cyberbullying, desempenho escolar e transições pós-pandemia.[453] Em mulheres no ciclo perinatal, perturbações depressivas e ansiosas são frequentes e subdiagnosticadas, com implicações para o binômio mãe‑bebê e necessidade de integração entre atenção primária à saúde, obstetrícia e saúde mental.[454] A cobertura efetiva de tratamento para transtornos mentais é baixa em muitos países; o “treatment gap” ultrapassa 70–90% para perturbações comuns em várias regiões.
O Mental Health Atlas 2020 documenta densidades insuficientes de profissionais de saúde mental, baixa prioridade orçamentária e grande variação entre países na disponibilidade de serviços comunitários e leitos em hospital geral.[455] Programas como o mhGAP promovem a integração de cuidados de saúde mental na atenção primária por meio de protocolos simplificados, supervisão e capacitação multiprofissional, visando reduzir desigualdades e ampliar acesso.[456]
O estigma social e a discriminação—experimentados e antecipados—continuam a prejudicar a busca de ajuda, a adesão e a inclusão social.[457] Custos diretos (atendimento, medicamentos) e indiretos (perda de produtividade, desemprego, aposentadorias precoces) da má saúde mental são elevados. Análises de organismos econômicos enfatizam que investimentos em promoção, prevenção e tratamento custo-efetivos geram retornos sociais e econômicos substanciais, incluindo redução de afastamentos laborais e melhoria de produtividade.[458]
O Plano de Ação de Saúde Mental da OMS (2013–2030) e o World Mental Health Report (2022) propõem metas e intervenções para promoção, prevenção, tratamento e reabilitação, com foco em integração na atenção primária, serviços comunitários, participação de pessoas com experiência vivida e redução de práticas coercitivas, em consonância com a Convenção sobre os Direitos das Pessoas com Deficiência (CRPD).[459][460] O Comissão The Lancet sobre saúde mental global (2018) reforça a noção de “paridade de estima” entre saúde mental e física, a abordagem de determinantes sociais, e o escalonamento de intervenções baseadas em evidência em diferentes plataformas de cuidado.[461]
A pandemia acelerou a adoção de telemedicina e telepsiquiatria, com evidência de aceitabilidade e efetividade em curto prazo para transtornos comuns, ao mesmo tempo em que expôs desafios de exclusão digital, privacidade e regulação. Sínteses indicam potencial para ampliar acesso e qualidade quando combinada a modelos híbridos e a padrões robustos de segurança e avaliação.[462]
Prioridades frequentemente citadas incluem: melhorar a qualidade e a cobertura de dados (vigilância de rotina, coortes e registros), fortalecer métodos transculturais e de mensuração de desfechos centrados na pessoa, integrar epigenética e neurociência com determinantes sociais para refinamento de modelos causais, e avaliar intervenções complexas em contextos reais (ensaios pragmáticos). Em políticas, avançar na integração na atenção primária à saúde, ampliar serviços comunitários baseados em direitos humanos, reduzir estigma e desigualdades e garantir financiamento estável e governança transparente.[463]
Principais transtornos psiquiátricos
Os principais transtornos psiquiátricos, tal como agrupados em sistemas classificatórios amplamente utilizados em clínica e pesquisa (por exemplo, DSM-5-TR e), abrangem quadros do neurodesenvolvimento, do espectro da esquizofrenia e outros transtornos psicóticos, transtornos bipolares e transtornos depressivos, transtornos de ansiedade, transtorno obsessivo-compulsivo (TOC) e relacionados, transtornos relacionados a trauma e estressores, transtornos alimentares, transtornos por uso de substâncias, transtornos de personalidade e transtornos neurocognitivos. Esses quadros respondem por parcela expressiva da carga global de doença, medida em anos vividos com incapacidade (YLDs), com início típico precoce, curso frequentemente crônico e significativa comorbidade médica e psiquiátrica.[464][465][466]
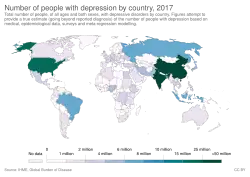


Em termos etiopatogênicos, há consenso de que a maioria dos transtornos resulta da interação entre vulnerabilidade genética poligênica, eventos do desenvolvimento e fatores ambientais (exposição a adversidades, infecções, uso de substâncias), mediados por alterações em circuitos neurais, sistemas de neurotransmissores e processos inflamatórios e endócrinos; entretanto, não existem, com raras exceções, biomarcadores diagnósticos validados para uso rotineiro, permanecendo o diagnóstico clínico‑sindrômico e o uso de biomarcadores como auxiliares para subtipagem, prognóstico e monitoramento em pesquisa translacional.[467]
- Transtornos depressivos: a depressão é um dos transtornos mais prevalentes e uma das principais causas de incapacidade no mundo, com estimativas de centenas de milhões de pessoas afetadas e prevalência ao longo da vida que pode atingir 15%–20% em alguns países, variando por sexo, coorte e contexto cultural.[468][469] Estimativas por país do relatório da OMS de 2017 indicam variação geográfica na prevalência de depressão e ansiedade, com níveis particularmente elevados em partes das Américas e do Mediterrâneo Oriental; o Brasil figura entre os países com maiores estimativas para transtornos de ansiedade (ver abaixo).[470] A fisiopatologia integra disfunções monoaminérgicas, neuroplasticidade e neurogênese, eixo HPA e vias imuno‑inflamatórias, com alterações de conectividade em redes córtico‑límbicas e de recompensa.[471] Biomarcadores candidatos (níveis periféricos de BDNF, marcadores inflamatórios, testes de supressão com dexametasona, volumetria hipocampal) têm valor médio grupal e utilidade diagnóstica individual limitada.[472][473]
- Transtorno bipolar: apresenta prevalência ao longo da vida próxima de 1%–2% (tipos I e II), curso episódico e elevada morbimortalidade, inclusive por suicídio.[474] Disfunções de ritmos circadianos, bioenergética e sinalização do cálcio (p. ex., CACNA1C), além de processos inflamatórios e alterações em redes fronto‑límbicas, são implicadas; estudos de GWAS identificaram dezenas de loci em vias sinápticas e de canais iônicos.[475]
- Esquizofrenia e outros transtornos psicóticos: tem prevalência ao longo da vida de ~0,7%–1,0%, com início no final da adolescência/início da idade adulta e curso heterogêneo, relativamente similar entre países quando padronizada por idade; variações regionais refletem diferenças de mensuração, urbanicidade e acesso a tratamento.[476] A fisiopatologia envolve disfunção dopaminérgica estriatal, hipofunção do receptor NMDA e alterações neurodesenvolvimentais; variantes no componente do complemento (C4A) associam‑se ao risco via poda sináptica.[477] Metanálises consorciadas mostram reduções difusas de substância cinzenta e alterações subcorticais; potenciais endofenótipos eletrofisiológicos (MMN, P300) têm interesse prognóstico em pesquisa.[478]
- Transtornos de ansiedade: apresentam as maiores prevalências ao longo da vida quando agregados (20%–30% em alguns contextos) e elevado impacto em produtividade e qualidade de vida.[479] Estimativas comparáveis da OMS (2017) sugerem que o Brasil apresentava, à época, a maior prevalência de transtornos de ansiedade entre os países analisados, destacando heterogeneidades regionais relevantes.[480] A fisiopatologia envolve alterações em circuitos de medo/ansiedade (amígdala, ínsula, córtex cingulado anterior) e nos sistemas serotoninérgico e noradrenérgico.[481]
- Transtorno obsessivo‑compulsivo (TOC) e relacionados: tem prevalência ao longo da vida de ~2%–3% em estudos internacionais, com curso muitas vezes crônico. Evidências convergem para o envolvimento de circuitos córtico‑estriato‑talâmicos e desequilíbrios glutamatérgicos.[482]
- Transtorno de estresse pós‑traumático (TEPT): apresenta prevalência ao longo da vida em torno de 3%–4% em estudos multinacionais, com maiores taxas em contextos de conflito, violência e desastres; diferenças por sexo e tipo de trauma são marcantes.[483] A carga é particularmente elevada em países afetados por guerra e deslocamentos forçados.[484]
- Os transtornos do espectro do autismo (TEA): afetam, globalmente, cerca de 1 em 100 indivíduos; as diferenças entre países refletem sobretudo variações na triagem, acesso e critérios, com maiores taxas reportadas em sistemas com detecção ativa.[485]
- O transtorno do déficit de atenção e hiperatividade (TDAH): apresenta prevalência de ~5% em crianças e ~2,5%–3% em adultos, com herdabilidade elevada e alterações em circuitos fronto‑estriatais de controle executivo; variações entre países devem‑se a métodos de detecção e acesso a serviços.[486]
- Transtornos alimentares: Os transtornos alimentares (anorexia nervosa, bulimia nervosa e transtorno de compulsão alimentar) apresentam prevalência crescente e elevada mortalidade na anorexia, com maior reconhecimento em países de alta renda e tendência ascendente em regiões da Ásia; fatores socioculturais e de recompensa/interocepção participam da fisiopatologia.[487] *
- Transtornos por uso de substâncias: Os transtornos por uso de substâncias são altamente prevalentes e contribuem para morbimortalidade. O álcool permanece importante causa de morte evitável em várias regiões da Europa e da Ásia Central; o uso de drogas ilícitas cresce em múltiplas regiões, com heterogeneidade por substância. Países de alta renda tendem a apresentar maior consumo per capita de álcool, enquanto padrões de uso de opioides e estimulantes variam regionalmente.[488][489]
- Transtornos de personalidade: Os transtornos de personalidade afetam cerca de 10% da população em amostras comunitárias, com variação por cultura e instrumentos; o transtorno de personalidade borderline tem prevalência aproximada de 1%–2%.[490] *
- Transtornos neurocognitivos: Os transtornos neurocognitivos (p. ex., doença de Alzheimer) concentram‑se em países com populações envelhecidas; o número absoluto de pessoas com demência é maior em países de grande população como China e Índia. Biomarcadores (PET amiloide/tau, LCR e marcadores plasmáticos como p‑tau) têm valor crescente para estadiamento biológico e apoio diagnóstico.[491]
- Biomarcadores transdiagnósticos e tendências: Evidências transdiagnósticas incluem perfis inflamatórios discretamente elevados em subgrupos (depressão, esquizofrenia, transtorno bipolar), alterações de conectividade em redes de modo padrão, saliência e controle executivo, e endofenótipos eletrofisiológicos (MMN, P300). Escores poligênicos de risco apresentam utilidade preditiva modesta em clínica. Iniciativas como os RDoC fomentam painéis multimodais e subtipagens, ainda em fase translacional.[492][493]
Psiquiatria no mundo
Norte Global

A psiquiatria no chamado “Norte Global” — aqui entendida como o conjunto formado por Estados Unidos, Canadá, países da Europa Ocidental, Israel, Japão, Coreia do Sul, Austrália e Nova Zelândia — caracteriza-se por alta disponibilidade tecnológica, fortes tradições universitárias e redes assistenciais relativamente amplas, mas também por desafios persistentes: elevada carga global de doença atribuível a transtornos mentais, desigualdades no acesso, fragmentação entre níveis de atenção, lacunas de força de trabalho e pressão por novas formas de financiamento e coordenação de cuidados. Ao longo das últimas seis décadas, prevaleceram tendências comuns: desinstitucionalização dos grandes hospitais psiquiátricos, expansão de serviços comunitários, consolidação de intervenções psicoterápicas e psicofarmacológicas baseadas em evidências, desenvolvimento de neuromodulação e crescente atenção a direitos humanos, redução de coerção e participação social.
Nos anos 1960–1980, políticas nacionais nos EUA, Canadá, Europa Ocidental e, em seguida, Austrália/Nova Zelândia impulsionaram a transição do hospital monoespecializado para redes territoriais, com ênfase em atenção primária à saúde, ambulatórios, psiquiatria de ligação/interconsulta, leitos em hospital geral e residências/apoios psicossociais. Estratégias “setorizadas” (por área geográfica com equipe multiprofissional) foram adotadas em países europeus e israelenses, enquanto o Reino Unido consolidou o National Health Service (NHS) como provedor universal e estruturou equipes comunitárias especializadas (Early Intervention in Psychosis, Crisis Resolution, Home Treatment).[496][497] No Japão, historicamente um dos países com maior número de leitos psiquiátricos do mundo, reformas graduais buscam reduzir permanências prolongadas e fortalecer serviços comunitários; em paralelo, países da OCDE registram redução sustentada de leitos e expansão de dispositivos extrahospitalares desde os anos 1990.[498]
Relatórios globais apontam que depressão, transtornos de ansiedade, transtorno bipolar, esquizofrenia e transtorno por uso de substâncias figuram entre as principais causas de anos vividos com incapacidade (YLDs) nos países do Norte Global, com início típico precoce e relevante comorbidade clínico-psiquiátrica. As taxas de suicídio são particularmente elevadas em Coreia do Sul e Japão em comparação com a média da OCDE, embora com tendências temporais distintas; nos EUA e no Canadá, mortes relacionadas a opioides influenciam sobremaneira os indicadores de mortalidade evitável e interagem com a saúde mental.[499][500][501][502] A pandemia de COVID-19 associou-se a picos de ansiedade e depressão e a perturbações de acesso, com efeitos mais intensos em jovens e mulheres.[503] Persistem iniquidades marcantes para povos indígenas/Maori/Primeiras Nações, populações migrantes e rurais, e para minorias LGBTQIA+, exigindo abordagens culturalmente competentes e estratégias antiestigma.[504][505]
Sistemas, financiamento e acesso:
- Estados Unidos: sistema predominantemente segurador, com leis de paridade de cobertura (Mental Health Parity and Addiction Equity Act) e ampliação pela Affordable Care Act; persistem barreiras por rede insuficiente (“ghost networks”), coparticipações e fragmentação entre saúde mental e cuidados gerais.[506][507]
- Canadá: cobertura universal pelo sistema público provincial, com variações na inclusão de psicoterapia e tempos de espera; estratégia nacional orienta integração com cuidados primários e ampliação de serviços baseados em evidência.[508]
- Europa Ocidental: modelos universais (NHS britânico; serviços públicos/seguros sociais na França, Alemanha, Holanda e países nórdicos) com “stepped care”, expansão de “Talking Therapies”/IAPT no Reino Unido e programas de intervenção precoce em psicose amplamente disseminados.[509]
- Israel: reforma de 2015 integrou a saúde mental aos planos das “health funds” (HMOs), ampliando acesso e coordenação; atenção específica a trauma, segurança e integração cultural.[510]
- Japão e Coreia do Sul: esforços para reduzir internações prolongadas e ampliar serviços comunitários; Coreia do Sul combinou expansão de saúde mental comunitária com políticas de prevenção do suicídio e governança intersetorial.[511][512]
- Austrália: o programa Better Access oferece subsídios via Medicare para psicoterapia e psiquiatria; revisões nacionais e comissões estaduais (p. ex., Vitória) demandam integração, acesso oportuno e respostas para juventude e crise.[513][514]
- Nova Zelândia: o relatório “He Ara Oranga” (2018) desencadeou ampliação de investimento público, foco em bem‑estar, acesso na atenção primária à saúde e respostas culturalmente seguras para Maori e Pasifika.[515]
Sistemas do Norte Global generalizaram o uso de “stepped care” com triagem, psicoterapias breves baseadas em evidência (p. ex., terapia cognitivo-comportamental), manejo farmacológico quando indicado e encaminhamento a serviços especializados conforme gravidade/complexidade. Serviços comunitários incluem equipes de tratamento assertivo comunitário (ACT), gestão de caso intensiva, serviços de crise/porta-24h, programas de intervenção precoce em psicose, psiquiatria de interconsulta/psicossomática em hospitais gerais e linhas telefônicas/telepsiquiatria como componentes de acesso.[516][517]
Avanços recentes incluem a incorporação de esketamina intranasal como adjuvante em depressão resistente nos EUA/UE, a expansão de estimulação magnética transcraniana (TMS) e o uso criterioso de terapia eletroconvulsiva (ECT) para quadros graves. Em 2023, a autoridade regulatória da Austrália (Therapeutic Goods Administration) passou a permitir, sob protocolos estritos, a prescrição de psilocibina e MDMA para depressão resistente e transtorno de estresse pós-traumático, respectivamente, no âmbito de “Authorised Prescriber Scheme”; em 2024, um comitê consultivo da FDA manifestou-se desfavoravelmente à aprovação de MDMA para TEPT, destacando incertezas de segurança e metodologia, ilustrando divergências regulatórias entre países. A telemedicina/telepsiquiatria expandiu-se rapidamente na pandemia, com evidências de eficácia e aceitabilidade em curto prazo e desafios de equidade digital e privacidade.[518][519][520][521] Países do Norte Global são signatários da Convenção sobre os Direitos das Pessoas com Deficiência (CRPD) e vêm adotando estratégias para reduzir coerção (contenções e isolamento), fortalecer tomada de decisão compartilhada e a supervisão independente de serviços. Posições internacionais (WPA, OMS) estimulam alternativas à coerção, práticas baseadas em direitos e integração comunitária, com metas explícitas de redução de internações involuntárias e das taxas de contenção.[522][523]
Relatórios comparativos indicam variações acentuadas na densidade de psiquiatras, psicólogos e enfermeiros de saúde mental entre países do Norte Global, com escassez relativa em áreas rurais e periferias metropolitanas. O indicador de “psychiatric care beds” declina na maioria dos países da OCDE, ao passo que cresce o uso de equipes comunitárias e de linhas/portas de acesso em crise; medem-se, ainda, tempos de espera, cobertura de psicoterapia, uso apropriado de psicofármacos e desfechos reportados pelo paciente para orientar reformas.[524][525]
Os transtornos mais prevalentes no Norte Global — transtornos de ansiedade e transtorno depressivo maior — respondem pela maior fração de YLDs, com picos em mulheres e jovens adultos; transtorno por uso de substâncias (álcool, cannabis, opioides, estimulantes) têm distribuição heterogênea (álcool mais elevado em partes da Europa; opioides nos EUA/Canadá; estimulantes variáveis) e implicam comorbidade médica e psiquiátrica significativas. Transtorno bipolar (~1–2%), esquizofrenia (~0,7–1,0%) e transtorno obsessivo-compulsivo (~2–3%) têm menor prevalência absoluta, mas alto impacto por caso; transtorno do espectro do autismo (~1/100) e TDAH (~5% em crianças; ~2,5–3% em adultos) exigem continuidade entre saúde, educação e serviços sociais; transtornos alimentares mostram tendência de aumento, sobretudo em países de alta renda; transtornos neurocognitivos crescem com o envelhecimento, maior em países com populações idosas robustas (Europa Ocidental, Japão).[526][527][528]
Políticas e agendas nacionais exemplares:
- Reino Unido: planos NHS (Five Year Forward View; Long Term Plan) priorizam acesso a “Talking Therapies”, ampliação de serviços de crise 24/7 e meta de paridade de estima entre saúde física e mental.[529]
- Austrália: o relatório da Productivity Commission (2020) recomenda reformas sistêmicas, maior ênfase em prevenção/juventude, integração escolar e suporte digital.[530]
- Nova Zelândia: investimentos do “Wellbeing Budget” (2019) e do Te Whatu Ora priorizam portas de entrada na atenção primária e respostas culturalmente seguras.[531]
- Israel: integração com HMOs e fortalecimento de serviços comunitários pós‑reforma (2015).[532]
Organismos econômicos destacam que investimentos custo‑efetivos em promoção, prevenção e tratamento (psicoterapias breves, manejo da depressão/ansiedade na atenção primária, cuidados colaborativos, prevenção do suicídio) geram retornos econômicos por redução de afastamentos, melhora de produtividade e queda do uso evitável de urgências/hospitalizações. “Scorecards” comparativos da OCDE monitoram acesso, qualidade e resultados, estimulando reformas baseadas em dados.[533]
Apesar de capacidades avançadas, persistem: (a) lacunas de força de trabalho (psiquiatras, psicólogos, enfermeiros de saúde mental), com distribuição desigual; (b) barreiras financeiras/administrativas ao acesso oportuno (copagamentos, listas de espera); (c) fragmentação entre saúde, educação, justiça e assistência social; (d) necessidade de reduzir coerção e consolidar práticas baseadas em direitos; (e) resposta às “novas epidemias” (solidão, desinformação, dependência digital) e às crises de substâncias (opioides, metanfetamina). A agenda aponta para integração da atenção primária à saúde com a especializada, fortalecimento de cuidados comunitários, ampliar “Talking Therapies”, estratégias de prevenção e pósvenção do suicídio, regulação inteligente de saúde digital e incorporação tecnológica guiada por custo-efetividade e equidade.[534][535]
Portugal
A psiquiatria em Portugal desenvolveu-se num cruzamento entre tradições europeias, reformas setoriais e a consolidação do Serviço Nacional de Saúde (SNS), articulando hospitais universitários, serviços distritais, cuidados de proximidade e o setor social. No século XXI, o campo combina heranças históricas (asilares e classificatórias), reformas de base comunitária, investigação clínica e social, e desafios persistentes: elevada carga de perturbação mental comum, necessidade de liderança clínica e planeamento no SNS, desigualdades territoriais, pressão sobre camas de internamento, debate sobre modelos de cuidados e financiamento, e discussão regulatória e científica sobre terapias emergentes.
Entre o final do século XIX e início do século XX, a psiquiatria portuguesa institucionalizou-se em torno de hospitais psiquiátricos, escolas médicas e classificações clínicas próprias; destacam-se esforços de sistematização nosológicos (e.g., Júlio de Mattos, 1911) e o desenvolvimento de serviços especializados nas principais cidades, com forte influência francesa e alemã na formação médica e conceptual.[536] A partir da segunda metade do século XX, emergiram reformas inspiradas na “psiquiatria de setor” (organização por áreas geodemográficas com equipas multiprofissionais e foco comunitário), que mais tarde influenciaram planos nacionais e a transição progressiva do hospital monoespecializado para redes integradas no SNS, com reforço dos cuidados de proximidade e da articulação com a medicina geral e familiar.[537]
Estudos internacionais e análises nacionais apontam elevada frequência de perturbações ansiosas e depressivas, com impacto substancial em anos de vida com incapacidade e em utilização de serviços, exigindo planeamento de capacidade e liderança clínica no SNS (incluindo em psiquiatria e enfermagem de saúde mental).[538] A literatura etnográfica recente documenta, ainda, especificidades da organização do “bom cuidado” na doença mental grave em Portugal, distinguindo-a de referenciais brasileiros e sublinhando constrangimentos e inovações em contextos locais de tratamento e suporte social.[539] Estudos europeus reportaram prevalência anual de perturbações mentais de 22,9% (Epidemiological Study on Mental Health, 2013), colocando o país entre os mais elevados na Europa; a SPPSM refere Portugal como o 2º com maior prevalência na região em determinados inquéritos.[540][541]
A rede pública organiza‑se em serviços de psiquiatria e saúde mental integrados em centros hospitalares e hospitais universitários (Lisboa, Porto, Coimbra, entre outros), com consultas, hospital de dia, equipas comunitárias e camas de agudos em hospitais gerais, além de respostas residenciais/psicossociais do setor social. A psiquiatria de ligação/interconsulta em hospital geral cobre delirium, comorbilidades médicas, dor, paliativos e adesão ao tratamento, articulando-se com medicina interna, neurologia, oncologia, obstetrícia e outras especialidades.[542][543] Na interface com saúde pública, políticas recentes consolidam equipas comunitárias, prevenção do suicídio e integração com cuidados de saúde primários, embora persistam assimetrias territoriais de acesso e variações na capacidade de internamento e resposta a crises.[544][545]
Em Portugal, a especialização em psiquiatria realiza‑se através do internato médico (formação específica), após o mestrado integrado em Medicina, com conteúdos nucleares em psicopatologia, entrevista clínica, psicofarmacologia, psicoterapia e ligação, além de rotação por contextos comunitários. A oferta de psicoterapia varia por serviço e contexto; análises críticas sublinham a importância de alinhar formação, planeamento de capacidade e liderança clínica para responder à carga de doença e às listas de espera no SNS.[546]
No campo das práticas psicoterapêuticas e da psicanálise, observadores notam presença mais modesta do pensamento lacaniano nas universidades portuguesas quando comparado ao Brasil, com menor inserção de analistas em funções docentes formais.[547] Portugal dispõe de enquadramento regulatório robusto para psicotrópicos e estupefacientes (prescrição médica, monitorização e fiscalização), sob a autoridade nacional do medicamento. O debate público e profissional inclui preocupações com padrões de uso de benzodiazepinas e hipnóticos/Z‑drugs e com a qualidade do acompanhamento clínico, apontando para a necessidade de reforçar políticas de prescrição responsável, educação em saúde e alternativas não farmacológicas, sem prejuízo do acesso quando clinicamente indicado.[548] Em paralelo, serviços privados e sociais oferecem consultas e programas de reabilitação, complementando a rede pública.[549]
O debate sobre terapias assistidas por psicadélicos ganhou visibilidade em Portugal, com opinião publicada a assinalar condições favoráveis (regulação madura, ecossistema académico e clínico) para acolher investigação e programas-piloto, em linha com evidências internacionais sobre psilocibina e usos em depressão resistente, dependências e dor crónica, ressalvando-se a necessidade de protocolos rigorosos, supervisão e avaliação de segurança/eficácia antes de qualquer adoção no SNS.[550]
As prioridades recorrentes na literatura e opinião qualificada incluem: fortalecer liderança clínica e planos de ação consistentes no SNS para saúde mental; reduzir assimetrias territoriais de acesso; integrar cuidados de saúde primários e respostas comunitárias; qualificar a prescrição responsável e ampliar intervenções psicossociais baseadas em evidência; e garantir governação e financiamento estáveis para equipas e serviços, com monitorização de resultados e participação de utentes e famílias.[551][552]
Sul Global
A psiquiatria no Sul Global — entendido como um conjunto de países de África Subsaariana, América Latina e Caribe, Sul da Ásia, Sudeste Asiático e partes do Médio Oriente e Norte de África — desenvolveu-se no cruzamento entre elevadas necessidades em saúde mental, determinantes sociais adversos, escassez de recursos e inovação em modelos de cuidado. Nas últimas duas décadas, relatórios da Organização Mundial da Saúde (OMS/WHO), séries do The Lancet e consórcios multicêntricos consolidaram estimativas e estratégias para reduzir as lacunas de tratamento, integrar cuidados na atenção primária à saúde, qualificar serviços comunitários e promover direitos humanos, com crescente participação de pessoas com experiência vivida. O termo “Sul Global” é analítico e político, não meramente geográfico, e designa contextos históricamente marcados por colonização, desigualdade e restrições fiscais. A epidemiologia psiquiátrica nessa região baseia-se em inquéritos padronizados (p.ex., CIDI), estimativas de DALYs/YLDs e plataformas como o Mental Health Atlas (capacidade de serviços), complementadas por ensaios pragmáticos e avaliações econômicas. As diferenças entre países refletem tanto variações reais como artefatos de mensuração (instrumentos, estigma, métodos de amostragem), recomendando prudência em comparações diretas.[553][554]
Os transtornos mentais figuram entre as principais causas de incapacidade no Sul Global. Depressão e transtornos de ansiedade respondem pela maior parcela dos anos vividos com incapacidade; transtorno bipolar, esquizofrenia e outros transtornos psicóticos têm menor prevalência, mas alto impacto por caso; transtornos por uso de substâncias elevam morbimortalidade; transtornos alimentares mostram crescimento em países de renda média; e transtornos do neurodesenvolvimento acumulam incapacidade desde a infância. Em 2020, a pandemia de COVID-19 associou-se a aumentos modelados de depressão e ansiedade e à interrupção de serviços, com maior impacto em mulheres e jovens.[555][556] Doenças mais comuns e sua epidemiologia no Sul Global:
- Transtornos depressivos: altamente prevalentes, variando por país e coorte; inquéritos apontam prevalências ao longo da vida que podem alcançar 15–20% em alguns contextos, com maior risco em mulheres, populações expostas à pobreza e a eventos adversos. A fisiopatologia integra disfunções monoaminérgicas, neuroplasticidade, eixo HPA e vias inflamatórias; biomarcadores (BDNF, PCR, IL‑6, volumetria hipocampal) têm valor médio grupal e utilidade clínica limitada individualmente.[557][558]
- Transtorno bipolar: prevalência de 1–2% (tipos I/II) em estudos multinacionais; curso episódico, alto risco de recorrência e de suicídio. Estudos de genômica implicam vias sinápticas e canais iônicos (p.ex., CACNA1C); investiga-se predição de resposta ao lítio.[559]
- Esquizofrenia e psicóticos: prevalência vitalícia ~0,7–1,0%, com variações modestas entre países quando padronizadas. Evidências de hiperdopaminergia estriatal, hipofunção NMDA e traços neurodesenvolvimentais; variantes do complemento (C4A) associadas ao risco.[560][561]
- Transtornos de ansiedade: grupo mais prevalente em muitos países; relatórios da OMS apontaram níveis particularmente elevados em partes da América Latina (incluindo o Brasil) e do Mediterrâneo Oriental, refletindo diferenças de mensuração e determinantes contextuais (violência, desigualdade, desastres).[562]
- Transtorno obsessivo-compulsivo (TOC) e relacionados: prevalência ~2–3%; implicação de circuitos córtico‑estriato‑talâmicos; achados de fMRI (orbitofrontal/caudado) e MRS (glutamato) são exploratórios.[563]
- Transtorno de estresse pós-traumático (TEPT): prevalência 3–4% em amostras populacionais, maior em contextos de conflito e deslocamento; hiperreatividade noradrenérgica e alterações em hipocampo/amígdala; redução volumétrica hipocampal descrita em metanálises.[564]
- Transtornos do espectro do autismo (TEA): cerca de 1 em 100 globalmente; diferenças por país refletem acesso a triagem/diagnóstico; etiologia heterogênea (poligênica e variantes raras de grande efeito).[565]
- Transtorno do déficit de atenção e hiperatividade (TDAH): ~5% em crianças; ~2,5–3% em adultos; herdabilidade elevada e alterações frontoestriatais; variações interpaíses refletem práticas diagnósticas e acesso.[566]
- Transtornos alimentares: prevalência crescente em países de renda média urbana; elevada mortalidade na anorexia; fatores socioculturais e de recompensa/interocepção.[567]
- Transtorno por uso de substâncias: alta prevalência e contribuição para DALYs; álcool com grande fração atribuível de morte evitável em regiões da Europa Oriental/Ásia Central e cargas relevantes na América Latina; padrões de opioides/estimulantes e cannabis variam regionalmente.[568][569]
- Transtornos neurocognitivos (p.ex., doença de Alzheimer): números absolutos crescentes em países de grande população e envelhecimento rápido (China, Índia, Brasil); biomarcadores (PET amiloide/tau; p‑tau plasmático) ganham utilidade para estadiamento biológico em centros de referência.[570]
Pobreza, desigualdade social, desemprego, discriminação, habitação precária, insegurança alimentar e violência aumentam risco e pioram o curso de transtornos mentais, especialmente em crianças e mulheres. Conflitos armados e deslocamentos forçados elevam a prevalência de perturbações comuns e TEPT; eventos climáticos extremos e perdas econômicas associadas à mudança do clima afetam a saúde mental direta e indiretamente, recomendando integração do tema a planos nacionais.[571][572][573] O Mental Health Atlas documenta densidades de profissionais muito inferiores às de países de alta renda (com <1 psiquiatra/100.000 habitantes em numerosos países) e orçamentos nacionais de saúde mental frequentemente abaixo de 2% da despesa em saúde, concentrados em hospitais. O “treatment gap” supera 75% para transtornos comuns em muitas regiões.[574] O estigma social e a autodiscriminação também reduzem a procura por cuidados e a adesão terapêutica.[575] Modelos de cuidado e evidências de efetividade:
- Integração na atenção primária e partilha de tarefas (task‑sharing): o mhGAP/WHO propõe protocolos para manejo de depressão, psicose, epilepsia, uso de substâncias e risco de suicídio por profissionais não especialistas, com supervisão. Ensaios no Sul da Ásia e África demonstraram eficácia de intervenções psicológicas breves e de cuidados colaborativos na atenção primária (p.ex., MANAS na Índia; Friendship Bench no Zimbabué).[576][577][578]
- Programas nacionais e plataformas: o PRIME e o EMERALD produziram ferramentas para planeamento, financiamento e avaliação de serviços em Etiópia, Índia, Nepal, África do Sul e Uganda, reforçando a viabilidade de escalar cuidados baseados em evidências nos sistemas públicos.[579]
- Custo‑efetividade e retorno do investimento: análises globais estimam que cada US$1 investido em ampliar tratamento para depressão/ansiedade gera retorno de US$4 por ganhos de produtividade; em LMICs, intervenções psicossociais breves e fármacos essenciais são custo‑efetivos.[580]
A Convenção sobre os Direitos das Pessoas com Deficiência (CRPD) inspira reformas para reduzir coerção e encorajar cuidados comunitários e tomada de decisão compartilhada. Relatórios documentam violações (p.ex., “confinamento em correntes”) em vários países, exigindo fiscalização, alternativas comunitárias e formação de equipes. Iniciativas de colaboração com curandeiros/tratamentos tradicionais e líderes religiosos vêm sendo testadas para aumentar acesso e aceitação, com padrões mínimos de segurança e referência a níveis de maior complexidade quando necessário.[581][582] A baixa prioridade orçamentária, a dependência de financiamento externo episódico e a fragmentação entre saúde, assistência social e justiça limitam a sustentabilidade. A Comissão The Lancet sobre saúde mental global propõe “paridade de estima”, integração na atenção primária, planos intersetoriais e monitoramento por indicadores, articulando Objetivos de Desenvolvimento Sustentável (ODS).
Autores de psiquiatria cultural e antropologia advertiram contra a exportação acrítica de categorias e protocolos, defendendo coprodução com comunidades locais, adaptação cultural, atenção a idioms of distress e fortalecimento de sistemas públicos. Os debates contemporâneos enfatizam que a “descolonização” não implica rejeitar evidências, mas ampliar relevância local e justiça epistêmica.[583][584] A telemedicina e intervenções digitais (psicoterapias guiadas on‑line, monitorização móvel) podem ampliar acesso em áreas remotas, mas a exclusão digital e a necessidade de validação clínica e proteção de dados limitam a adoção universal. Evidências sugerem efetividade de curto prazo para depressão/ansiedade quando integradas a modelos híbridos e supervisão adequada.[585] Prioridades incluem: (1) ampliar cobertura e qualidade na atenção primária à saúde com supervisão e apoio especializado; (2) reduzir coerção e fortalecer serviços comunitários baseados em direitos humanos; (3) investir em força de trabalho (psiquiatras, psicólogos, enfermagem, agentes comunitários), com retenção regional; (4) incorporar intervenções custo‑efetivas e protocolos do mhGAP; (5) integrar políticas para determinantes sociais, violência e mudança do clima; (6) consolidar sistemas de informação e pesquisa pragmática; e (7) promover coprodução e adaptação cultural contínua.[586]

.jpg)
Brasil
A psiquiatria no Brasil conforma-se a partir de trajetórias institucionais, científicas e políticas próprias, articulando redes de cuidado no SUS e no setor suplementar, centros universitários de referência, entidades profissionais e movimentos sociais. No século XXI, o campo combina expansão de serviços comunitários, avanços diagnósticos e terapêuticos, e persistentes desafios: elevada carga de transtornos mentais e comportamentais, déficit de leitos e de especialistas em determinadas regiões, controvérsias regulatórias sobre controle de psicotrópicos, divergências entre atores institucionais, e dilemas de política de drogas (como o caso da Cracolândia em São Paulo), além do aumento de afastamentos do trabalho por causas mentais e do debate sobre medicalização de problemas sociais e burnout.
A psiquiatria brasileira estruturou-se no século XIX em torno de instituições asilares, como o Hospício Dom Pedro II (1852), e foi reorientada ao longo do século XX por figuras como Juliano Moreira, que criticaram o custodialismo e o racismo científico. A partir da década de 1980, o movimento de reforma psiquiátrica impulsionou a substituição progressiva do modelo asilar por serviços territoriais, consagrada na Lei nº 10.216, de 2001 (Lei da Reforma Psiquiátrica), que assegurou direitos, regulamentou internações e priorizou cuidados em liberdade. Em 2011, a criação da RAPS integrou CAPS, atenção primária, leitos em hospitais gerais, unidades de acolhimento e estratégias intersetoriais, redefinindo o papel dos hospitais psiquiátricos no SUS.[587][588]
Estimativas internacionais indicam elevada prevalência de transtornos mentais comuns no Brasil. Em 2017, a OMS reportou que o país apresentava a maior prevalência de transtornos de ansiedade do mundo (cerca de 9,3%) e elevada prevalência de depressão (5,8%), contribuindo substancialmente para os anos vividos com incapacidade e para a carga de doença nacional.[589][590] Estudos nacionais também destacam o impacto de transtorno por uso de substâncias (incluindo álcool e crack), esquizofrenia e transtorno bipolar no uso de serviços especializados e na incapacidade funcional, com marcadas desigualdades regionais de acesso.[591]

A formação do psiquiatra é, obrigatoriamente, médica: requer a conclusão do curso de medicina (em geral, seis anos), seguida de treinamento específico em psiquiatria. A via formativa mais completa e tradicional é a residência médica credenciada pela Comissão Nacional de Residência Médica (CNRM/MEC), com duração típica de três anos, baseada em matriz de competências clínicas, psicoterápicas e interdisciplinares. Alternativamente, conforme normativas da Associação Médica Brasileira (AMB), é possível a obtenção do Título de Especialista por prova específica organizada em conjunto com a Associação Brasileira de Psiquiatria (ABP). Em ambos os casos, o exercício público do título exige o Registro de Qualificação de Especialista (RQE) no Conselho Regional de Medicina.[592][593][594][595] Na profissão, verifica-se crescimento da participação de mulheres na psiquiatria, em linha com a feminização da medicina observada nacionalmente.[596][597]
O país conta com centros acadêmicos de referência em ensino, pesquisa e assistência, como o Instituto de Psiquiatria do Hospital das Clínicas da Universidade de São Paulo (IPq-HCFMUSP), o Instituto de Psiquiatria da Universidade Federal do Rio de Janeiro (IPUB-UFRJ), o Serviço de Psiquiatria do Hospital de Clínicas de Porto Alegre (HCPA/UFRGS) e programas de residência em universidades federais e estaduais. Essas instituições desenvolvem linhas em psicofarmacologia, psicoterapia, neuroimagem, psiquiatria da infância e adolescência, psiquiatria forense e saúde mental coletiva, além de referenciarem protocolos e diretrizes clínicas.[598][599][600]
Relatórios recentes indicam maior proporção de médicas entre especialistas mais jovens e forte concentração de psiquiatras no Sudeste e no Sul, com vazios assistenciais no Norte e Nordeste. Persistem déficits de vagas de residência médica em psiquiatria em relação à demanda assistencial, com desigualdades na oferta por unidade federativa.[601]
.jpg)
A Associação Brasileira de Psiquiatria (ABP) é a entidade científica sem fins lucrativos que congrega e representa os(as) psiquiatras no Brasil, atuando como porta‑voz nacional da especialidade e de seus profissionais.[602][603] Fundada em 1966, possui mais de cinco décadas de atuação em defesa do desenvolvimento científico e da assistência em saúde mental no país.[604] Reúne atualmente mais de 5.500 associados e 55 federadas, com núcleos presentes em todos os estados da Federação.[605] No cumprimento desse papel representativo, a ABP elabora diretrizes técnicas para a boa prática, baseadas em evidências, e se manifesta publicamente por meio de notas oficiais quando necessário, reforçando sua função institucional de referência para a categoria e para o debate público em saúde mental.[606][607][608]
A ABP reconhece, em articulação com a AMB/CFM, as seguintes áreas de atuação em psiquiatria (com processos próprios de certificação):
- Psiquiatria da infância e adolescência (Pedopsiquiatria);
- Psicogeriatria (psiquiatria da terceira idade/gerontopsiquiatria);
- Psicoterapia (como área de atuação médica);
- Psiquiatria de interconsulta/psiquiatria de ligação.
- Outras áreas encontram-se em avaliação e/ou são reconhecidas como campos de prática e pesquisa sem certificação formal adicional.[609][610]
Na interface com a psiquiatria forense, a legislação brasileira prevê medida de segurança (de natureza terapêutica e duração vinculada à periculosidade) em crimes cometidos por pessoas com transtorno mental e inimputabilidade, em contraste com regimes de prisão perpétua inexistentes no ordenamento nacional; a literatura jurídica e clínica discute a suficiência de vagas e a qualidade da atenção em hospitais de custódia e tratamento psiquiátrico.[611]
As prioridades apontadas pela literatura e por organismos internacionais incluem: ampliar cobertura e qualidade da RAPS (particularmente em regiões com vazios assistenciais), fortalecer a atenção primária e a integração com a saúde ocupacional, qualificar o uso de leitos em hospital geral com retaguarda territorial, aperfeiçoar a regulação e fiscalização de psicotrópicos preservando o acesso racional, ampliar vagas de residência e fixação de especialistas em áreas remotas, incorporar tecnologias com base em custo-efetividade pela CONITEC, e construir consensos interinstitucionais para reduzir fragmentação de políticas.[612]
Psiquiatras brasileiros emblemáticos
A influência de profissionais da psiquiatria no Brasil tem-se exercido por diferentes vias: produção de conhecimento técnico-científico, docência universitária, atuação clínica e pericial, formulação de políticas públicas, e, de modo cada vez mais visível desde o fim do século XX, por mediação cultural e editorial dirigida ao grande público. Entre os nomes de maior projeção destacam-se Augusto Cury, autor de obras de divulgação que popularizaram noções de regulação emocional e autocuidado, a psiquiatra Ana Beatriz Barbosa Silva, cuja produção sobre psicopatia e outros temas clínicos alcançou ampla circulação midiática, e o psiquiatra forense Guido Palomba, referência em perícias criminais e em debate público sobre responsabilidade penal e saúde mental. Este artigo, de caráter enciclopédico e neutro, mapeia suas trajetórias, principais obras e recepção crítica, contextualizando suas contribuições no ecossistema brasileiro de saúde mental, comunicação científica e cultura.
- Augusto Cury: médico psiquiatra, tornou-se conhecido nacionalmente como autor de livros de divulgação em saúde mental e desenvolvimento pessoal, nos quais consolidou um vocabulário próprio (por exemplo, “inteligência multifocal”) e um repertório de estratégias de autocuidado (gestão de pensamento, educação da emoção). Sua atuação estendeu-se a programas educacionais de habilidades socioemocionais em redes escolares privadas e públicas por meio de iniciativas como a “Escola da Inteligência”, com materiais e formação voltados a professores, famílias e estudantes, e presença em eventos e mídias de grande circulação.[613][614] A bibliografia de Cury abrange dezenas de títulos de alta vendagem no mercado editorial brasileiro, com ênfase em ansiedade, estresse, atenção plena, relações familiares e educação socioemocional. A recepção é bifronte: por um lado, leitores e escolas relatam ganhos de letramento emocional e engajamento em práticas de autocuidado; por outro, parte da comunidade acadêmica critica a ausência de ensaios clínicos controlados e a imprecisão terminológica quando conceitos autorais são apresentados como modelos teóricos gerais, recomendando distinguir claramente propostas de divulgação e intervenções com evidência padronizada.[615][616]
.jpg) Augusto Cury, um dos autores brasileiros com mais best sellersGuido Palomba, conhecido nos documentários sobre Transtorno de personalidade antissocial
Augusto Cury, um dos autores brasileiros com mais best sellersGuido Palomba, conhecido nos documentários sobre Transtorno de personalidade antissocial - Ana Beatriz Barbosa Silva: médica psiquiatra formada no Rio de Janeiro, tornou-se conhecida pela atuação clínica, palestras e presença midiática discutindo transtornos mentais comuns e temas de alta repercussão social (psicopatia, TDAH, ansiedade). Sua obra “Mentes Perigosas: o psicopata mora ao lado” alcançou grande circulação e catalisou debate público sobre violência, empatia e responsabilização penal, com desdobramentos em entrevistas e séries televisivas.[617][618] Além de “Mentes Perigosas”, a autora publicou títulos sobre TDAH, ansiedade, bullying e relações afetivas, consolidando um estilo explicativo e narrativo que aproxima leitores leigos de temas técnicos. A recepção soma altas vendagens e ampla exposição na mídia a críticas acadêmicas de simplificação de constructos (por exemplo, o uso amplo do termo “psicopata” fora de contextos diagnósticos estritos) e de risco de estigmatização, o que é reconhecido pela literatura internacional como um desafio recorrente na interface entre divulgação e ciência forense.[619][620]
- Guido Palomba: é médico psiquiatra com longa atuação em psiquiatria forense, tendo realizado perícias criminais e cíveis de alta repercussão, participação em conselhos técnicos e produção autoral voltada à interface entre saúde mental, responsabilidade penal e criminologia clínica. Sua presença em debates públicos — entrevistas, pareceres e livros — o consolidou como uma das vozes mais reconhecíveis da perícia psiquiátrica no país.[621][622] Os textos de Palomba, ao lado de sua docência e atuação pericial, abordam semiologia forense, imputabilidade, medidas de segurança e avaliação de risco de violência, com forte ancoragem no direito penal e na prática pericial brasileira. A recepção elogia a clareza técnica e o acúmulo de casos, ao passo que parte da literatura acadêmica recomenda a constante atualização conceitual (por exemplo, nos construtos de “periculosidade” e de “transtorno de personalidade antissocial”) e o alinhamento a diretrizes baseadas em evidências para avaliação de risco e tratamento no sistema de justiça.[623][624]
.jpg)
Problemática nacional
- Neutralidade e imparcialidade: Em dezembro de 2020, um manifesto subscrito por centenas de psiquiatras criticou publicamente a Associação Brasileira de Psiquiatria por suposto alinhamento a interesses corporativos e concentração do debate sobre políticas de saúde mental, apontando riscos de medicalização excessiva e de “reserva de mercado” na certificação de especialistas; reportagens noticiaram o episódio e suas repercussões no campo. A ABP, por sua vez, divulgou nota rebatendo as alegações e defendendo seu papel técnico-representativo no diálogo com o governo federal e demais entidades.[625][626][627][628]
- ABP, governo Bolsonaro e políticas de saúde mental: Durante o governo Bolsonaro, a Nota Técnica nº 11/2019 da Secretaria de Atenção à Saúde propôs reorientações na política de saúde mental (expansão de leitos em hospitais psiquiátricos, financiamento de comunidades terapêuticas e alterações no papel dos CAPS). A medida gerou forte controvérsia acadêmica e social, com críticas de remanicomialização; a ABP divulgou posicionamentos justificando tecnicamente as mudanças e sua participação em grupos de trabalho do Ministério da Saúde.[629][630][631][632]
- Comunidades terapêuticas, financiamento e debates em direitos: Inspeções do Conselho Federal de Psicologia e do Conselho Federal de Serviço Social relataram violações de direitos em comunidades terapêuticas (CTs) — internações forçadas, trabalho compulsório e discriminação —, suscitando recomendações de reforço à RAPS e à fiscalização. Em paralelo, houve expansão de financiamento federal às CTs a partir de 2019, com apoio público de autoridades e defesa do modelo por setores religiosos e governamentais; críticas acadêmicas e de movimentos sociais caracterizaram o processo como contrarreforma psiquiátrica e retorno à lógica asilar.[633][634][635][636][637]
- Rede assistencial, leitos e capacidade instalada: A RAPS prevê atenção primária, CAPS por faixa etária e modalidade, leitos de saúde mental em hospital geral, serviços residenciais terapêuticos e unidades de acolhimento. A redução de leitos em hospitais psiquiátricos foi acompanhada por expansão de CAPS, mas análises recentes apontam insuficiência de leitos de retaguarda para internações curtas e de serviços intermediários em certas regiões, resultando em sobrecarga de emergências e internações fora da área de residência.[638][639]
- Afastamentos do trabalho, burnout e medicalização: Os afastamentos laborais por “transtornos mentais e comportamentais” cresceram na última década, com destaque para depressão, ansiedade e transtornos relacionados ao estresse (incluindo burnout), tornando-se uma das principais causas de concessão de benefícios por incapacidade no país, segundo bases do INSS e painéis do Observatório de Segurança e Saúde no Trabalho (MPT/OIT).[640][641] Críticos apontam risco de medicalização de sofrimentos sociais e condições de trabalho precárias; por outro lado, a literatura reforça a legitimidade clínica do burnout como fenômeno ocupacional na CID-11, com necessidade de intervenções organizacionais e individuais.[642]
- Regulação e farmacovigilância: O controle de psicotrópicos no Brasil baseia-se na Portaria SVS/MS nº 344/1998 e em resoluções da Anvisa (notificação de receita, retenção, escrituração). Em 2023, a Anvisa reforçou alertas sobre zolpidem (uma Z‑droga), ampliando controles e exigências de rotulagem e prescrição especial face ao aumento de notificações de uso inadequado e eventos adversos.[643] Apesar do arcabouço regulatório, reportagens e fiscalizações periódicas identificam venda irregular de psicotrópicos (incluindo metilfenidato) em canais não autorizados e desvio de medicamentos (“mercado paralelo”), indicando desafios de fiscalização e de uso responsável.[644][645] Pesquisas em populações estudantis brasileiras documentam uso não médico de psicoestimulantes para “melhora de desempenho”, com implicações para políticas de prevenção e fiscalização em ambientes educacionais.[646]
- Diretrizes, instituições e dissensos públicos: O debate público em saúde mental no Brasil envolve entidades profissionais com ênfases distintas. A Associação Brasileira de Psiquiatria (ABP), o Conselho Federal de Medicina (CFM) e o Conselho Federal de Psicologia (CFP) frequentemente divergem sobre temas como internação involuntária, políticas de drogas e modelos de atenção (ênfase em serviços substitutivos versus leitos). O Ministério da Saúde coordena a RAPS e publica diretrizes, mas a construção de consensos interinstitucionais permanece desafiadora, refletindo diferentes matrizes teóricas e experiências de cuidado.[647][648]
.jpg) Aglomeracao de usuarios de crack na Cracolândia.
Aglomeracao de usuarios de crack na Cracolândia. - Cracolândia, drogas e redução de danos: A “Cracolândia” tornou-se símbolo de controvérsias sobre políticas de drogas no país, com alternância entre estratégias repressivas, internação compulsória/involuntária e abordagens de redução de danos. Evidências nacionais sugerem que cenas abertas de uso demandam respostas intersetoriais (moradia, trabalho, saúde, assistência social) e intervenções de alcance comunitário; a efetividade de ações centradas apenas em coerção é questionada na literatura, que recomenda continuidade do cuidado e vínculos territoriais.[649][650]
- Arsenal terapêutico no SUS e incorporação tecnológica: A RENAME prioriza medicamentos com efetividade e custo-efetividade estabelecidas. Críticas apontam ausência de determinados fármacos mais recentes (p. ex., alguns antipsicóticos e antidepressivos de última geração) na rede pública; decisões da CONITEC em geral ponderam evidências comparativas, segurança e impacto orçamentário, recomendando ou não a incorporação conforme análise técnico-científica.[651][652]
- Leitos, segurança e internação de alto risco: A oferta de leitos psiquiátricos para internações de curta duração (risco agudo para si ou terceiros, psicose grave, abstinência complicada) permanece aquém da demanda em diversos territórios, segundo análises acadêmicas e relatórios de gestores. Isso repercute em “boarding” em emergências e em encaminhamentos para longe do território de origem, dificultando a continuidade do cuidado.[653]
- Estigma (“psicofobia”) e gênero na profissão: O estigma social (campanhas no Brasil utilizam a expressão “psicofobia”) permanece obstáculo à busca de ajuda e à reintegração social, impactando diagnósticos como esquizofrenia e transtorno bipolar; estratégias de redução do estigma incluem educação, contato social e políticas antidiscriminatórias.
Psiquiatria, artes e cultura
A interface entre psiquiatria, artes e cultura popular é ampla e historicamente densa: obras literárias, filmes, séries e outras formas de expressão modelam percepções públicas sobre transtorno mental, influenciam padrões de busca de ajuda e, em alguns contextos, associam-se a efeitos comportamentais mensuráveis (p. ex., em suicídio).
Narrativas culturais moldam atitudes públicas. “Um Estranho no Ninho” (1975) cristalizou críticas a práticas manicomiais; “Uma Mente Brilhante” (2001) dramatizou a esquizofrenia de John Nash, com licenças artísticas; “Garota, Interrompida” (1999) tematizou transtorno de personalidade borderline; “Cisne Negro” (2010) abordou desintegração psíquica em ambiente performático; “O Lado Bom da Vida” (2012) retratou transtorno bipolar; “Joker” (2019) reavivou debates sobre violência, exclusão e medicalização. Revisões indicam que, em média, a mídia tende a superrepresentar violência e imprevisibilidade associadas ao transtorno mental, contribuindo para estigma social, embora produtos culturais também possam humanizar e ampliar empatia quando evitam estereótipos simplistas.[654][655]

Arte, subjetividade e clínica
A leitura biomédica retrospectiva de artistas consagrados é controversa, mas estudos médico-históricos discutem a possível contribuição de condições neuropsiquiátricas na obra de Vincent van Gogh (hipóteses de transtorno bipolar, epilepsia do lobo temporal, intoxicações), evitando determinismos causais; “A Noite Estrelada” é frequentemente mobilizada como metáfora visual para estados alterados de percepção e afeto, ainda que não deva ser reduzida a “símbolo de psicose”.[659] No Brasil, a psiquiatra Nise da Silveira estruturou ateliês de pintura e modelagem no Engenho de Dentro (RJ) e fundou o Museu de Imagens do Inconsciente, integrando expressão simbólica, vínculos afetivos e reabilitação psicossocial — um marco cultural e clínico frequentemente citado na crítica às práticas coercitivas do século XX.[660]
Criatividade e transtornos
Há décadas se investiga a associação entre criatividade e alguns transtornos. Estudos de base populacional na Suécia observaram maior probabilidade de profissão criativa entre pessoas com transtorno bipolar e parentes de indivíduos com esquizofrenia ou bipolaridade, sem aumento consistente de criatividade entre os próprios pacientes com esquizofrenia; os resultados sugerem relações não lineares (padrões em “U” ou efeitos familiares) e heterogeneidade por domínio criativo.[661] Na clínica e na autobiografia, a ciclotimia/hipomania é descrita como fonte potencial de energia e produção em uma minoria de indivíduos, contraposta a custos significativos em fases de episódio e ao longo do curso vital.[662] Quanto ao TDAH, revisões sugerem associação modesta com certos aspectos da criatividade (p. ex., pensamento divergente), sobretudo em tarefas ou contextos que valorizem ideação rápida e tolerância a risco; os efeitos variam por subtipo, comorbidades, tratamento e medida utilizada, recomendando-se cautela na extrapolação midiática de um suposto “benefício criativo generalizado”.[663] Para transtorno de personalidade borderline, a literatura é mais escassa e inconclusiva; alguns estudos pontuais descrevem maior intensidade emocional e engajamento artístico em subamostras, mas não se sustenta a ideia de que o transtorno “torne” as pessoas criativas em termos populacionais — e a condição associa-se, em média, a sofrimento e prejuízo funcional relevantes.[664]
Psicopatia, superdotação, true crime e interesse público

O interesse por psicopatia é alimentado por narrativas de crimes reais, frequentemente apresentando o “psicopata” como figura arquetípica do mal. Na pesquisa, modelos contemporâneos (p. ex., PCL‑R de Hare; modelo triárquico) descrevem traços de ousadia, desinibição e frieza afetiva em dimensões contínuas; debates acadêmicos destacam o risco de confundir o construto com criminalidade geral e o uso impreciso do termo em mídia e justiça criminal.[665][666] Em vez de glamourizar casos, recomenda-se que produtos culturais explorem responsabilidades institucionais (prevenção à violência, políticas de armas, serviços sociais) e apresentem nuances clínicas e legais de imputabilidade.
No Brasil, o gênero “True crime” ganhou fôlego com filmes e séries sobre casos notórios (p. ex., obras ficcionais sobre o “Caso Richthofen”; documentários como “Elize Matsunaga: Era Uma Vez um Crime”), reacendendo discussões sobre psicopatia e responsabilidade penal; análises jornalísticas apontam tanto riscos de glamorização quanto oportunidades de debate público sobre violência de gênero, justiça e mídia.[667]
Superdotação não constitui transtorno psiquiátrico; designa desempenho ou potencial significativamente acima da média em um ou mais domínios (intelectual, criativo, liderança, artes). A literatura diferencia trajetórias positivas (quando há apoio educacional e socioemocional) de vulnerabilidades específicas (p. ex., perfis de “dupla excepcionalidade”, em que altas habilidades coexistem com TDAH, transtorno do espectro do autismo ou distúrbios de aprendizagem). Diretrizes educacionais recomendam avaliação abrangente e suporte ao desenvolvimento socioemocional, evitando medicalizações indevidas e estereótipos midiáticos simplistas.[668]
Psiquiatria e imprensa no suicídio
A relação entre psiquiatria, jornalismo e prevenção do suicídio constitui um campo interdisciplinar consolidado, com base empírica robusta sobre como a cobertura midiática influencia comportamentos suicidas na população. Evidências acumuladas em revisões sistemáticas e séries temporais indicam dois efeitos principais: o “efeito Werther”, em que reportagens sensacionalistas, com detalhes de método e forte personalização (especialmente de celebridades), associam-se a aumentos subsequentes de suicídios; e o “efeito Papageno”, no qual narrativas de superação e de busca de ajuda, além de informação responsável e educativa, associam-se a reduções em ideação e tentativas. A partir dessa base, organismos internacionais e entidades nacionais produziram diretrizes para a imprensa e para produtores de conteúdo, com recomendações convergentes destinadas a reduzir risco de contágio e a potencializar mensagens protetivas.

Efeitos midiáticos
- Werther, “síndrome Yukiko” e Papageno: Desde o século XVIII, descreve-se o “Efeito Werther”: aumentos de suicídio após relatos midiáticos sensacionalistas ou detalhados sobre casos de grande notoriedade; metassínteses sugerem que a cobertura pode influenciar indivíduos vulneráveis, sobretudo quando há identificação com a pessoa retratada e explicitação de método. Recomendações internacionais descrevem práticas responsáveis (evitar glamorização, não mencionar método em destaque, oferecer serviços de ajuda), contrapostas ao “efeito Papageno”, no qual narrativas de superação e acesso a cuidado associam-se à redução de ideação e tentativas em grupos populacionais expostos.[669][670] No Japão, a morte da cantora idol Yukiko Okada (1986) foi seguida por série de suicídios de imitação, fenômeno popularmente referido como “síndrome Yukiko”, alinhado à literatura sobre contágio midiático em contextos de alta exposição e identificação cultural com celebridades.[671]
- A série 13 Reasons Why (2017–): análise temporal de séries nos EUA encontrou associação entre a estreia e aumento de suicídios entre adolescentes (com recortes por sexo e idade), embora haja controvérsias metodológicas e reanálises que relativizam o efeito ou assinalam vieses de especificação; o consenso mínimo recomenda que produções de grande alcance sobre suicídio incorporem salvaguardas e mensagens de prevenção.[672][673]
- Síndrome de Estocolmo: O termo “síndrome de Estocolmo” emergiu após o assalto ao banco de Norrmalmstorg (Estocolmo, 1973), designando suposta identificação afetiva de reféns com sequestradores. Revisões críticas, porém, questionam sua validade diagnóstica, a consistência empírica e o risco de uso retórico em litígios de violência doméstica e sequestros; a literatura propõe entendê-la, quando presente, como fenômeno situacional e não como entidade nosológica padronizada.[674]
- Caso de Viena (transporte metropolitano): a adoção de padrões de cobertura pelos meios locais, evitando pormenores e sensacionalismo, foi seguida de quedas substanciais em suicídios no metrô, sendo frequentemente citada como evidência de efetividade da cooperação mídia–saúde pública.[675]
Diretrizes internacionais
.jpg)
- Organização Mundial da Saúde (OMS): o recurso “Prevenção do suicídio: um recurso para profissionais da mídia (atualização 2017)” sistematiza recomendações, com ênfase em evitar detalhes de método, não simplificar causas, evitar manchetes sensacionalistas e imagens explícitas, utilizar linguagem não estigmatizante (“morreu por suicídio” em vez de “cometeu suicídio”), e incluir fontes de ajuda; também recomenda planejamento editorial para coberturas de casos de alta visibilidade.[676]
- OPAS/OMS (versões em português): adaptações regionais reforçam recomendações e oferecem listas práticas para repórteres e editores, salientando a inclusão de serviços de apoio (linhas de ajuda) e a consulta a especialistas em saúde mental.[677] Recomendações internacionais para reportagem (coalizão ReportingOnSuicide.org): guia multicritérios (EUA) endossa evitar pormenores de método e local, não apresentar o suicídio como inexplicável ou por “um único motivo”, não normalizar, e sempre “sinalizar” recursos de apoio; oferece checklists para redações e influenciadores digitais.[678]
- Diretrizes do Reino Unido (Samaritans): detalham linguagem apropriada, cobertura de celebridades, imagens e redes sociais, com materiais de formação e linhas diretas para jornalistas; influenciam também o regulador de autorregulação (IPSO) e redações locais.[679]
- Austrália (Mindframe): orienta mídia, entretenimento e comunicação governamental; inclui módulos para criadores de conteúdo (filmes/séries), marketing social e protocolos para incidentes críticos.[680]
- Canadá (Mindset): guia da Media Council/MHCC sobre linguagem, verificação, contexto e inclusão de serviços de apoio; contém seção específica para suicídio e crise.[681]
- Nova Zelândia: o enquadramento legal (Coroners Act) restringe divulgação de detalhes de método; o governo e o Media Council publicam guias interpretativos para equilibrar interesse público e prevenção.[682]
- Autorregulação no Reino Unido (IPSO): a orientação ao Clause 5 do Editors’ Code desestimula “detalhe excessivo” do método e recomenda cuidados especiais com casos que possam desencadear imitação.[683]
Conteúdo transversal das recomendações
- Evitar: manchetes sensacionalistas; linguagem glamurizada ou que normalize; explicações monocausais (“por causa de…”); descrições pormenorizadas de método, local e notas de despedida; uso de fotos do local, do corpo ou de instrumentos; termos que reforcem estigma (“cometeu suicídio”, “bem-sucedido/fracassado”).
- Preferir: linguagem neutra e não criminalizante (“morreu por suicídio”); contexto multicausal e informativo; citações de especialistas e dados de qualidade; incluir recursos de apoio (linhas de ajuda/serviços locais), com destaque igual ao da notícia; cautela e planejamento em coberturas de celebridades e clusters.[684][685][686]
- Evidência de efetividade das diretrizes: Além do caso de Viena, estudos após a adoção de guias editoriais mostram melhoria na qualidade da cobertura (menos detalhes de método; mais “sinalização” de ajuda) e, em alguns contextos, redução de suicídios ou de tentativas associadas a certos meios de comunicação; por contraste, coberturas de alto impacto sem observância de diretrizes (p. ex., suicídio de celebridades) têm sido associadas a aumentos temporários em taxas, especialmente entre jovens, o que reforça a necessidade de protocolos específicos para esses eventos.[687][688]
- Desafios contemporâneos: Redes sociais e moderação: a velocidade e a descentralização da circulação de conteúdos, inclusive imagens e pormenores de método, desafiam a aplicação de guias; entidades recomendam “safe messaging”, moderação ativa, remoção rápida de conteúdos nocivos e inclusão proativa de recursos de apoio em postagens virais.[689]
- Entretenimento e dramatizações: guias específicos para cinema/TV/jogos aconselham evitar cenas instrutivas de método, glamurização e explicações monocausais; recomendam contextualização, avisos de conteúdo e “sinalização” de ajuda ao fim de episódios.[690]
- Implementação em redações, capacitação e monitoramento: Políticas internas e checklists editoriais: adoção de manuais de redação e fluxos de aprovação específicos para conteúdos sobre suicídio; uso de listas de verificação em fechamento de pauta e edição.[691]
- Formação continuada: treinamentos periódicos para repórteres, editores e equipes de redes sociais, com simulações de coberturas de alto risco (p. ex., casos de grande repercussão).[692]
- Monitoramento e feedback: parcerias entre redações, universidades e serviços de saúde para auditoria de conteúdo e devolutivas; análise de indicadores (p. ex., proporção de peças que incluem recursos de apoio; redução de detalhes de método; engajamento com conteúdos protetivos).[693]
- Equilíbrios éticos: interesse público, liberdade de imprensa e prevenção As diretrizes reconhecem o dever de informar e o interesse público em coberturas de relevância social (inclusive em investigações oficiais), mas recomendam ponderações éticas para minimizar danos evitáveis: (a) informação suficiente, sem pormenores instrutivos; (b) evitar “efeitos de imitação” por glamourização; (c) dar voz a sobreviventes e especialistas em saúde pública de maneira contextualizada; (d) respeito a familiares e comunidades afetadas; (e) observância de normas legais locais quando existirem (p. ex., restrições a detalhes de método).[694][695]
- Adaptações regionais e recursos em língua portuguesa: No espaço lusófono e regional, materiais traduzidos/adaptados pela OPAS/OMS e iniciativas de organizações de prevenção (incluindo linhas de apoio) fornecem recursos operacionais para redações e comunicadores; recomenda-se a integração com estratégias nacionais de prevenção (p. ex., planos intersetoriais) e com serviços locais de atenção primária à saúde e de saúde mental.[696]
- Prioridades incluem: (i) mensurar a implementação e a fidelidade às diretrizes em ambientes multimídia; (ii) avaliar intervenções de capacitação em escala (incluindo redações regionais e plataformas digitais); (iii) estudar efeitos em subgrupos e contextos culturais diversos; (iv) desenvolver ferramentas automatizadas de auditoria (P/NL) para apoiar editores; (v) atualizar guias face a novas formas de conteúdo (streaming, curtas, IA generativa) e de circulação em rede.[697][698]
Psiquiatria na economia mundial

- Sede: New Brunswick, Nova Jersey, EUA
- Destaque: Líder global em antipsicóticos (risperidona, paliperidona) e antidepressivos inovadores (esketamina/Spravato).
- Áreas: Esquizofrenia, depressão resistente, bipolaridade
.jpg)
- Sede: Indianápolis, Indiana, Estados Unidos.
- Destaque: Pioneira em antidepressivos (Prozac, Cymbalta), antipsicóticos (Zyprexa) e TDAH (Strattera).
- Áreas: Depressão, esquizofrenia, TDAH, bipolaridade
A psiquiatria insere-se de modo singular na economia da saúde e na indústria farmacêutica: os transtornos mentais figuram entre as principais causas de incapacidade no mundo e impõem custos diretos (atendimento, hospitalizações, psicoterapia, medicamentos) e indiretos (queda de produtividade, absenteísmo, aposentadoria precoce, mortalidade por suicídio), ao mesmo tempo em que a produção científica, a regulação sanitária e os mercados de psicofármacos e de tecnologias (por exemplo, neuromodulação) moldam a oferta terapêutica e a organização dos serviços. Nas últimas décadas, países de alta renda (EUA, Canadá, Europa Ocidental, Israel, Japão, Coreia do Sul, Austrália, Nova Zelândia) consolidaram redes comunitárias e financiamento público/segurador; países de renda média expandiram cobertura com assimetrias regionais. Relatórios internacionais estimam que transtornos mentais respondem por parcela substancial dos anos vividos com incapacidade (YLDs) e por perdas econômicas relevantes; simulações macroeconômicas indicam que escalar intervenções custo‑efetivas para depressão e transtornos de ansiedade gera retorno social líquido positivo, por redução de absenteísmo e presenteísmo, especialmente quando integradas à atenção primária à saúde.[699][700] Em países da OCDE, custos com saúde mental incluem gastos de sistemas universais/seguros sociais e perdas de produtividade, motivando “scorecards” comparativos para acesso, qualidade e desfechos.[701]
O mercado global de psicofármacos (antidepressivos, antipsicóticos, estabilizadores do humor, ansiolíticos/hipnóticos, fármacos para TDAH, anti-craving) é significativo e historicamente dominado por empresas multinacionais; no entanto, a competição genérica após o “patent cliff” e as altas taxas de insucesso na pesquisa em sistema nervoso central (SNC) reduziram a intensidade de P&D em alguns períodos. Tendências recentes incluem o reposicionamento de moléculas, combinações (por ex., dextrometorfano‑bupropiona), adjuvantes de ação rápida (por ex., esketamina) e terapias administradas em ambientes regulados (por ex., brexanolona IV para depressão pós‑parto).[702][703]
Em 2019, a FDA aprovou a esketamina intranasal para depressão resistente, condicionada a programa de gestão de risco; no mesmo ano, aprovou‑se a brexanolona para depressão pós‑parto; em 2023, a zuranolona oral recebeu aprovação para episódios de depressão pós‑parto nos EUA, ilustrando a busca por início de ação rápido.[704][705][706] Países variam quanto a publicidade direta ao consumidor (legal nos EUA e na Nova Zelândia, vedada na UE), com implicações de demanda e regulação.[707]
Regulação, evidência e conflitos de interesse
Órgãos reguladores (FDA, EMA, PMDA Japão, TGA Austrália) moldam a oferta terapêutica; divergências regulatórias têm surgido em terapias assistidas por psicodélicos: a TGA reclassificou psilocibina e MDMA (2023) para uso médico controlado; em 2024, comitê consultivo da FDA recomendou contra a aprovação de MDMA para transtorno de estresse pós‑traumático, citando incertezas metodológicas e de segurança.[708][709] A literatura documenta vieses de publicação e marketing na indústria (por ex., superestimação da eficácia de antidepressivos em publicações seletivas), o que levou a reformas de transparência (registros de ensaios, divulgação de pagamentos—Sunshine Act nos EUA) e padrões editoriais mais rigorosos.[710][711]
Principais países e políticas:
- Estados Unidos: leis de paridade obrigam equivalência de cobertura entre saúde mental e clínica; a Affordable Care Act ampliou benefícios, mas redes insuficientes e coparticipações persistem.[712][713]
- Canadá: estratégia nacional propõe integração com cuidados primários e expansão de intervenções custo‑efetivas; desafios incluem tempos de espera e cobertura de psicoterapia.[714]
- Reino Unido/Europa Ocidental: modelos universais com “stepped care”; expansão de “Talking Therapies” (IAPT) e equipes de intervenção precoce em psicose; regulação de preços e avaliação por custo‑efetividade (NICE).[715]
- Japão/Coreia do Sul: reformas para reduzir internações prolongadas e fortalecer rede comunitária; Coreia do Sul implementa planos nacionais de prevenção do suicídio.[716][717]
- Austrália/Nova Zelândia: subsídios a psicoterapia e psiquiatria (Better Access) e reformas estruturais pós‑inquéritos nacionais, com foco em acesso na atenção primária e respostas culturalmente seguras (Maori/Pasifika).[718][719]
- Israel: reforma de 2015 integrou a saúde mental aos planos das HMOs, expandindo acesso e coordenação assistencial.[720]
Faculdades, hospitais de destaque e redes de pesquisa de referência
Instituições com liderança científica e assistencial incluem, entre outras: o National Institute of Mental Health (Estados Unidos), com maior orçamento público em psiquiatria; o Centre for Addiction and Mental Health (Canadá), maior hospital universitário de saúde mental do país; o Institute of Psychiatry, Psychology & Neuroscience (King's College London); o Max‑Planck‑Institut für Psychiatrie (Alemanha); o Karolinska Institutet (Suécia); a Charité – Universitätsmedizin Berlin; o INSERM (França) em redes de neuropsiquiatria; o RIKEN Center for Brain Science (Japão); a Department of Psychiatry da Seoul National University (Coreia do Sul); o Orygen/University of Melbourne e o Black Dog Institute (Austrália); e a Universidade de Otago (Nova Zelândia).[721][722][723][724][725][726]
Rankings internacionais por disciplina (clínicas e saúde) e especialidades médicas citam instituições como Harvard, Stanford, University College London, Karolinska e King's College de Londres entre líderes em pesquisa/ensino vinculados à psiquiatria; nos EUA, listas de especialidade em “psychiatry” apontam faculdades e hospitais (por exemplo, Hospital McLean, Massachusetts General Hospital, NewYork‑Presbyterian/Columbia‑Cornell, Sheppard Pratt, Menninger, CAMH no Canadá) entre referências em assistência e pesquisa, a depender do critério (produção científica, reputação entre pares, desfechos, volume). Tais listas variam por metodologia e não constituem consenso universal.[727][728][729]
Sistemas de redução de danos
Modelos robustos de redução de danos associados à psiquiatria (particularmente para transtorno por uso de substâncias) incluem: (a) descriminalização do uso em Portugal com reforço de tratamento e serviços sociais, associada a redução de sobrecarga penal e sinais de benefícios sanitários; (b) tratamento assistido por heroína e salas de consumo supervisionado na Suíça, com queda de mortalidade e criminalidade; (c) sites de consumo supervisionado no Canadá (p. ex., Insite/Vancouver) e na Austrália (Sydney MSIC), com evidências de redução de overdoses locais e aumento de encaminhamentos para tratamento; (d) expansão de naloxona e terapias agonistas (metadona/buprenorfina) em vários países.[730][731][732][733][734] Plataformas nacionais e internacionais estruturam dados para planejamento e avaliação: NHS Mental Health Services Data Set (Inglaterra), NSDUH/SAMHSA (EUA) para uso de substâncias e transtornos mentais, CIHI/PHAC (Canadá), AIHW (Austrália) e OCDE Health Statistics. O uso de “real‑world data”, registros clínicos e repositórios de ensaios aumenta a transparência e a análise de efetividade comparativa, embora demande governança de dados, proteção de privacidade e padronização.[735][736][737][738]
Ética, direitos e transparência
O desenvolvimento e a comercialização de tecnologias em saúde mental suscitam questões de ética e direitos humanos: redução de coerção, consentimento informado, justiça distributiva no acesso, integridade na comunicação de evidências e gestão de conflito de interesses. Diretrizes internacionais e legislações de transparência em pagamentos a médicos/bases públicas de ensaios clínicos configuram barreiras institucionais a distorções de mercado e de evidência.[739][740]
A interface entre psiquiatria, economia e indústria farmacêutica é marcada por tensões produtivas: de um lado, a necessidade de ampliar acesso a intervenções custo‑efetivas e de alto valor social; de outro, a obrigação de garantir que a inovação seja guiada por evidências robustas, por marcos éticos e por regulação responsável. As prioridades convergem para: integração com a atenção primária à saúde; expansão de psicoterapias e cuidados colaborativos; gestão qualificada de psicofármacos; fortalecimento de redes comunitárias e de redução de danos; e transparência em P&D e marketing. Centros acadêmicos e hospitais de referência, ao lado de estratégias nacionais bem‑avaliadas, desempenham papel crítico na qualificação da assistência, na formação de profissionais e na produção de conhecimento.
Incapacidade por condições neuropsiquiátricas no mundo

A psiquiatria e a epidemiologia global convergem para descrever a distribuição, os determinantes e o impacto dos transtornos mentais, neurológicos e por uso de substâncias (frequentemente agrupados sob o guarda‑chuva “condições neuropsiquiátricas”), quantificando especialmente a incapacidade associada. Diferentemente de muitas doenças transmissíveis e de várias condições cardiovasculares, nas quais a mortalidade domina os anos de vida perdidos (YLLs), a maior parte da carga dos transtornos neuropsiquiátricos decorre de anos vividos com incapacidade (YLDs), refletindo início precoce, curso crônico/recorrente e comorbidades significativas.
A incapacidade é mensurada por indicadores padronizados, como YLDs e ano de vida ajustado por incapacidade (DALYs), que combinam YLDs e YLLs. Para estimativa global e comparações entre países, utilizam‑se inquéritos com entrevistas diagnósticas padronizadas ancoradas em CID-11/DSM, registros administrativos e modelagem por consórcios (p.ex., Global Burden of Disease), corrigindo vieses de subregistro e heterogeneidade de instrumentos.[742][743] Em sentido amplo, “condições neuropsiquiátricas” incluem transtornos mentais, por uso de substâncias e várias condições neurológicas (p.ex., enxaqueca, epilepsia, doença de Parkinson e demência), cujo peso em YLDs é elevado em todas as regiões.[744]
Relatórios convergem que depressão unipolar e transtornos de ansiedade figuram entre as principais causas de YLDs no mundo, especialmente entre adolescentes e adultos jovens; transtorno bipolar e esquizofrenia têm prevalências menores, mas alto impacto por caso; transtornos alimentares exibem tendência ascendente em países de alta renda; transtorno por uso de substâncias (álcool, opioides, cannabis, estimulantes) acrescentam incapacidade e mortalidade; entre condições neurológicas, enxaqueca é líder de YLDs, seguida por dor de cabeça do tipo tensional, enquanto demência concentra DALYs em populações idosas e em países com rápido envelhecimento.[745][746] Em termos de distribuição geográfica, variações refletem tanto diferenças reais (p.ex., padrões de uso de substâncias, envelhecimento) quanto artefatos de medição (estigma, acesso ao diagnóstico, qualidade de registros), exigindo cautela interpretativa.[747]
Doenças e contribuições para incapacidade
- Transtornos depressivos e de ansiedade: responsáveis por grande fração de YLDs em todas as regiões, com maiores taxas em mulheres e pico em adultos jovens; determinantes sociais (pobreza, violência, desemprego) modulam risco e duração de incapacidade.[748]
- Transtorno bipolar e esquizofrenia: apesar da menor prevalência, geram incapacidades persistentes, requerendo reabilitação psicossocial, acesso a psicoterapia e manejo farmacológico contínuo; contribuem de forma desproporcional para afastamentos prolongados do trabalho.[749]
- Transtornos por uso de substâncias: incrementam YLDs e YLLs (overdose, cirrose, acidentes), com heterogeneidade regional (álcool mais elevado em partes da Europa; opioides na América do Norte; estimulantes variáveis); políticas de redução de danos e tratamento assistido por agonistas reduzem mortalidade e melhoram funcionalidade.[750]
- Condições neurológicas: enxaqueca lidera YLDs globais neurológicos; epilepsia e doença de Parkinson adicionam dependência e limitação funcional; demência (especialmente doença de Alzheimer) concentra incapacidade em idosos e impõe elevada sobrecarga familiar e social.[751]
Incapacidade e demandas
Nos países da OCDE, perturbações mentais figuram entre as principais causas de absenteísmo, presenteísmo e concessão de benefícios por incapacidade, frequentemente respondendo por 30–40% dos novos casos de invalidez em alguns sistemas. Evidências apontam que intervenções precoces, cuidados colaborativos na atenção primária à saúde, acesso ampliado a psicoterapias breves e programas de retorno ao trabalho reduzem afastamentos e melhoram produtividade. Modelos de emprego apoiado, como o Individual Placement and Support (IPS), aumentam significativamente as taxas de emprego competitivo em pessoas com transtornos mentais graves.[752][753] Em contraste, a falta de integração entre saúde, emprego e proteção social aumenta o risco de “ciclos de afastamento”, com custos elevados ao erário e ao indivíduo.[754]
Custos econômicos e retorno sobre o investimento
As perdas econômicas associadas à má saúde mental decorrem sobretudo de produtividade reduzida e saídas precoces do mercado de trabalho. Modelagens globais sugerem que escalar tratamento de depressão e transtornos de ansiedade gera benefícios econômicos que superam os custos, desde que combinados com melhoria de qualidade do cuidado e redução de barreiras de acesso.[755] Estratégias de prevenção do suicídio (restrição de meios, triagem e manejo de risco, seguimento pós‑alta) são custo‑efetivas e reduzem YLLs; programas de redução de danos diminuem morbimortalidade e os custos indiretos associados a transtorno por uso de substâncias.[756][757]
Incapacidade por determinantes sociais e meio-ambiente
A incidência e a cronicidade de incapacidade por transtornos neuropsiquiátricos são moduladas por determinantes sociais (pobreza, desigualdade social, desemprego, violência, racismo), por conflitos e deslocamentos e por eventos climáticos extremos. A Organização Mundial da Saúde recomenda integrar saúde mental aos planos de preparação/resposta a emergências e às políticas de adaptação climática, com componentes psicossociais e comunitários.[758][759]
Sistemas e políticas com ênfase em incapacidade
Experiências com avaliação e manejo da incapacidade por condições neuropsiquiátricas incluem: (a) “fit notes” e apoio ocupacional na Inglaterra, articulados à ampliação de “Talking Therapies”; (b) coordenação entre seguridade social e atenção primária no Canadá; (c) modelos de “care coordination” e paridade de cobertura nos Estados Unidos, ainda limitados por redes insuficientes; (d) estratégias de “wellbeing budgets” e integração culturalmente segura na Nova Zelândia; (e) reformas para reduzir internações prolongadas no Japão e expandir rede comunitária na Coreia do Sul.[760][761][762][763]
Medidas clínicas e psicossociais que reduzem incapacidade
- Cuidados colaborativos integrando médicos de família, psiquiatras e gestores de caso, com monitorização de desfechos, reduzem YLDs em depressão/ansiedade e melhoram retorno ao trabalho.[764]
- Individual Placement and Support (IPS) aumenta emprego competitivo em transtornos mentais graves, com efeitos sustentados e coste‑efetividade favorável.[765]
- Programas de redução de danos (salas de consumo supervisionado, agonistas de opioides, distribuição de naloxona) reduzem overdoses e melhoram funcionamento, sobretudo em centros urbanos com alta prevalência.[766]
- Prevenção do suicídio com restrição de meios, linhas de crise, seguimento pós‑alta e manejo de risco na APS mostram redução consistente de mortes e incapacidade associada a anos de vida perdidos.[767]
No plano científico e de dados, destacam‑se o National Institute of Mental Health (EUA), o Institute for Health Metrics and Evaluation (IHME) responsável pelo GBD, o Centre for Addiction and Mental Health (Canadá), o Institute of Psychiatry, Psychology & Neuroscience (King’s College London) e o Karolinska Institutet, entre outros, que sustentam estimativas globais e avaliações de políticas.[768][769][770]
A Convenção sobre os Direitos das Pessoas com Deficiência (CRPD) estabelece princípios de não discriminação, acesso a serviços e inclusão laboral, orientando reformas para reduzir coerção e ampliar tomada de decisão compartilhada. Sistemas de proteção social são chamados a assegurar benefícios adequados e políticas ativas de inclusão, evitando trajetórias de exclusão prolongada.[771]
Persistem lacunas: comparabilidade transcultural de instrumentos, subnotificação (especialmente em suicídio e transtorno por uso de substâncias), amostras sub‑representadas (zonas de conflito, populações indígenas, idosos muito longevos), necessidade de coortes longitudinais em países de baixa e média renda e integração de desfechos centrados na pessoa (funcionamento, qualidade de vida), além de maior reprodutibilidade em estudos de biomarcadores com potencial de estratificação prognóstica.[772]
A incapacidade por condições neuropsiquiátricas constitui um dos maiores desafios sanitários e socioeconômicos contemporâneos. Evidências robustas sustentam que ampliar o acesso a intervenções baseadas em evidência — na APS e em serviços especializados — e alinhar políticas de trabalho e proteção social reduz YLDs e melhora bem‑estar coletivo. O avanço dependerá de: (a) financiamento estável; (b) integração intersetorial; (c) redução de estigma e coerção; (d) monitorização por dados de alta qualidade; e (e) ciência aberta que traduza achados em práticas escaláveis e culturalmente seguras.
Diferenças entre a Psiquiatria e outras especialidades médicas
A psiquiatria distingue-se de outras especialidades médicas por uma combinação singular de características: centralidade do diagnóstico clínico sem biomarcadores diagnósticos de rotina; curso frequentemente crônico ou recorrente de muitos transtornos com remissão variável; determinantes socioculturais que modulam a definição de normalidade e sofrimento; histórico de transformações paradigmáticas (especialmente após a “revolução psicofarmacológica” das décadas de 1950–1960); escopo terapêutico predominantemente não cirúrgico (com raras interfaces neurocirúrgicas); forte ênfase em psicoterapia, psicofarmacologia e organização de cuidados comunitários; e um componente político e jurídico onipresente, dada a interface com direitos humanos, leis de internação involuntária e políticas públicas. Este artigo, de orientação enciclopédica e neutra, compara a psiquiatria com especialidades como cardiologia e neurologia, contextualizando diferenças, controvérsias e perspectivas.
- Diagnóstico clínico, ausência de exames confirmatórios e confiabilidade: Ao contrário de áreas como cardiologia (nas quais biomarcadores, imagem e testes fisiológicos confirmam entidades nosológicas), a maior parte dos diagnósticos em psiquiatria permanece essencialmente clínica, com suporte de entrevistas estruturadas e escalas, mas sem marcadores laboratoriais diagnósticos validados para uso rotineiro. Essa lacuna é reconhecida por agendas científicas e regulatórias e relaciona-se à elevada heterogeneidade etiológica e ao mapeamento incompleto entre níveis de análise (genes–circuitos–comportamento).[773][774] A confiabilidade de alguns diagnósticos categóricos, historicamente, também suscitou debate, motivando iniciativas dimensionais e transdiagnósticas, sem substituir, contudo, a classificação operacional vigente na prática.[775]
- Crônicidade, remissão e o conceito de “cura”: Em comparação a outras especialidades, muitos transtornos psiquiátricos exibem cursos crônicos ou recorrentes, com remissões parciais ou completas variáveis no tempo. Embora “cura” definitiva seja rara como conceito biomédico pontual (tal como na erradicação de uma infecção), desfechos de recuperação funcional e remissão sintomática são alcançáveis e documentados para diferentes quadros, com forte heterogeneidade individual e papel crítico de tratamento continuado e suporte psicossocial.[776][777]
- Determinantes socioculturais, normas e variações históricas: A psiquiatria opera no cruzamento entre biologia e cultura. Noções de normalidade, sofrimento e desvio comportamental variam com religião, cultura, gênero e contexto histórico, o que impacta estigma, acesso e classificação diagnóstica. Mudanças paradigmáticas ilustram essa plasticidade: a homossexualidade foi retirada do manual diagnóstico da Associação Americana de Psiquiatria em 1973, e a CID-11 revisou definições e localizações de categorias de saúde sexual e parafilias, enfatizando critérios de dano e consentimento.[778][779] Essa dimensão sociocultural não invalida a base biológica dos transtornos, mas ressalta que expressão clínica, rótulos e respostas sociais são moldados por valores e normas coletivas.[780]
- Evidência científica, mecanismos e comparação com a cardiologia: Em áreas como cardiologia, o conhecimento mecanístico está mais integrado a marcadores objetivos e a ferramentas preditivas consolidadas (por exemplo, fração de ejeção, troponina, escores de risco), com benefício direto na estratificação e nos ensaios clínicos. Em psiquiatria, apesar de avanços em genética (GWAS, risco poligênico), neuroimagem e neurociência translacional, a transposição para testes diagnósticos ou preditivos individualizados permanece limitada, e grande parte da avaliação clínica baseia-se em história, exame do estado mental e julgamento clínico estruturado.[781][782]
- Estigma, “psicofobia” e desigualdades: O estigma social ligado aos transtornos mentais (denominado por alguns autores como “psicofobia”) afeta busca de ajuda, adesão e inclusão social. Evidências mostram que visões públicas e autoestigma persistem apesar de campanhas educativas, exigindo estratégias multicomponentes (contato social, informação de qualidade, políticas antidiscriminatórias).[783][784] A OMS documenta que a carga de doença mental segue elevada e inequitativa, com lacunas de financiamento e acesso mesmo em países de alta renda.[785]
- Campo de prática, ausência relativa de cirurgia e interfaces com a neurologia: Diferentemente de especialidades com núcleo cirúrgico próprio, a psiquiatria centra-se em intervenções clínicas (psicofármacos, psicoterapia, terapias de neuromodulação como estimulação magnética transcraniana e eletroconvulsoterapia). Procedimentos cirúrgicos são raros e, quando indicados (p. ex., estimulação cerebral profunda para transtorno obsessivo-compulsivo refratário), são realizados por neurocirurgia dentro de protocolos éticos e regulatórios rigorosos, refletindo que a psiquiatria carece de um “campo cirúrgico” próprio, embora colabore intimamente com áreas afins.[786]
- Transformação histórica com os psicofármacos (1950–1960): A chegada de clorpromazina, imipramina, lítio e benzodiazepínicos entre as décadas de 1950 e 1960 reconfigurou profundamente a prática, reduzindo longas internações e inaugurando o manejo ambulatorial em larga escala. Esse ponto de inflexão diferenciou a psiquiatria de fases anteriores centradas no asilo e ainda molda sua identidade contemporânea.[787][788]
- Competências profissionais distintivas: A prática psiquiátrica requer um conjunto de competências particularmente valorizadas: comunicação clínica avançada (escuta ativa, empatia, manejo de emoções, negociação de planos), capacidade de avaliação biopsicossocial, integração de evidências farmacológicas e psicoterápicas e manejo de risco. Tais habilidades são estruturadas por modelos de ensino de entrevista clínica e por diretrizes profissionais.[789]
- Componente político, direitos e uso indevido histórico: A psiquiatria sempre operou em arenas reguladas por leis de saúde mental, políticas públicas e padrões éticos. Há registros de usos indevidos (por exemplo, abuso psiquiátrico para fins políticos em regimes autoritários), que motivaram reformas, vigilância internacional e fortalecimento de salvaguardas legais e de direitos humanos.[790][791]
- Organização de serviços e comparação estrutural com outras áreas: Desde meados do século XX, muitos países reduziram leitos psiquiátricos e expandiram redes comunitárias, atenção primária à saúde, reabilitação psicossocial e integração intersetorial (habitação, trabalho, educação). Essa arquitetura de cuidado, menos centrada em procedimentos e mais em longitudinalidade e coordenação, contrasta com a organização hospitalar-procedimental de especialidades cirúrgicas e com a ênfase diagnóstica-laboratorial típica de áreas internas como cardiologia.[792][793]
- Comparação de exames físicos: ambos partem de anamnese sistemática, exame físico dirigido e uso criterioso de exames complementares para confirmar/excluir hipóteses. Diferentes: (1) centralidade do EEM e da fenomenologia subjetiva em psiquiatria; (2) papel do contexto psicossocial e dos determinantes culturais; (3) avaliação formal de risco, capacidade e segurança ambiental; (4) longitudinalidade para captar curso e resposta; (5) maior ênfase em efeitos iatrogênicos neuropsiquiátricos e monitorização metabólica/cárdio‑elétrica de psicofármacos (p. ex., QTc com antipsicóticos), ao passo que o generalista privilegia sinais/sintomas por aparelhos e biomarcadores confirmatórios.[794][795] O registro clínico deve ser claro, objetivo e organizado (história do episódio atual; antecedentes; exame do estado mental; exame físico; testes; avaliação/diagnósticos diferenciais; plano), incluindo estimativa de risco e medidas de mitigação, informação colateral utilizada e justificativas para contenções/intervenções coercitivas, quando aplicáveis.[796] O exame físico psiquiátrico combina observação fenomenológica e avaliação biomédica para construir, em diálogo com o paciente e sua rede, uma compreensão clínica válida e operacional do sofrimento, guiando intervenções seguras e eficazes. Sua prática exige competências técnicas (psicopatologia, psicometria, exame neurológico, interpretação de exames), relacionais (comunicação empática, manejo de aliança terapêutica) e ético‑legais (consentimento, confidencialidade, proporcionalidade), articuladas num modelo biopsicossocial e culturalmente sensível.
Controvérsias e críticas
A instituição da psiquiatria tem atraído controvérsias desde o século XIX, inicialmente a partir de campanhas públicas de pessoas com experiência de vida em asilos, e, mais tarde, por correntes como a psiquiatria social, a psicanálise, a psicoterapia e a psiquiatria crítica, que questionam a hegemonia de uma visão estritamente biológica do transtorno mental e ressaltam dificuldades conceituais sobre a natureza do sofrimento psíquico e a autoridade clínica decorrente dessas concepções.[797] Entre os pontos recorrentes estão a distinção entre “transtornos da mente” e “doenças do cérebro” (e o risco de reducionismo),[797] o papel e a influência da indústria farmacêutica sobre a agenda de pesquisa, comunicação de benefícios e subnotificação de efeitos adversos,[797][798] e a crítica de que o conceito de “doença mental” pode, em contextos históricos e sociais específicos, ser mobilizado para rotular e exercer formas de controle social sobre crenças e comportamentos dissidentes (por exemplo, a classificação da homossexualidade como transtorno até a década de 1970, ou diagnósticos racializados no período escravista norte‑americano).[797]
A validade científica do diagnóstico psiquiátrico também é tema de debate. Em 2013, Thomas Insel, então diretor do National Institute of Mental Health (NIMH), afirmou que o DSM carece de validade porque suas categorias se baseiam em consensos clínicos e não em marcadores laboratoriais objetivos, defendendo investimentos em domínios mensuráveis de função cerebral e comportamental.[799] Outras análises apontam que explicações populares como a “teoria do desequilíbrio químico” da depressão (centrada na serotonina) carecem de sustentação empírica sólida e simplificam em excesso mecanismos complexos, recomendando comunicação pública mais cautelosa sobre eficácia e riscos de tratamentos.[800]
Críticas clássicas vindas de dentro e de fora do campo incluem as de Thomas Szasz, que descreveu a “doença mental” como um mito e enfatizou o risco de confundir problemas de vida e conflitos morais com entidades médico‑patológicas,[801] e as de Peter Breggin, que questionou a segurança e a relação benefício‑risco de intervenções biológicas, defendendo abordagens centradas na pessoa e maior transparência sobre efeitos adversos.[802] Paralelamente, organizações internacionais e movimentos de usuários e sobreviventes têm demandado a redução de práticas coercitivas, a ampliação do cuidado centrado na pessoa e a adoção de serviços comunitários orientados por direitos humanos.[803]
O termo antipsiquiatria foi cunhado pelo psiquiatra David Cooper em 1967 e popularizado por autores como Szasz; já o vocábulo alemão Antipsychiatrie era usado desde o início do século XX. A premissa básica atribuída ao movimento antipsiquiatria inclui a crítica à medicalização do desvio, a denúncia de tratamentos potencialmente danosos e a ênfase em determinantes sociais e políticos do sofrimento psíquico.[804][805] Tais críticas ganharam força histórica diante de intervenções hoje consideradas arriscadas, como a psicocirurgia — por exemplo, a lobotomia frontal —, cujo uso declinou acentuadamente a partir do fim da década de 1970.[806]
No interior do próprio campo, autores da psiquiatria crítica sustentam posições predominantemente antirreducionistas, enquanto outros argumentam que a ciência contemporânea da saúde mental tem avançado para modelos biopsicossociais e integrativos, coexistindo com a psiquiatria “ortodoxa”, ainda que várias objeções permaneçam em aberto.[807] Em síntese, as controvérsias na psiquiatria refletem incertezas conceituais, empíricas e éticas persistentes; propostas de reforma apontam para a necessidade de abertura ao escrutínio, pluralismo de modelos explicativos e práticas baseadas em evidências e em direitos.
Ver também
- Antipsiquiatria
- Controvérsias envolvendo a psiquiatria
- Psiquiatria biológica
- Movimento antimanicomial
- Neurociência
- Neuropsiquiatria
- Psicanálise
Listas
Notas e referências
- ↑ Mike Moran (maio de 2015). «New APA Logo Unifies Image of Psychiatry». Psychiatric News (em inglês). doi:10.1176/appi.pn.2015.6a14. Consultado em 14 de abril de 2026
- ↑ «ABP lança nova identidade visual». Conselho Regional de Medicina do Paraná. Abril de 2008. Consultado em 14 de abril de 2026
- ↑ «DSM-5-TR: Diagnostic and Statistical Manual of Mental Disorders, Text Revision» (em inglês). American Psychiatric Association. Março de 2022. Consultado em 14 de abril de 2026
- ↑ «ICD-11 Browser: Mental, behavioural or neurodevelopmental disorders» (em inglês). World Health Organization. Fevereiro de 2022. Consultado em 14 de abril de 2026
- ↑ «DSM-5-TR: Diagnostic and Statistical Manual of Mental Disorders (Text Revision)» (em inglês). American Psychiatric Association. Março de 2022. Consultado em 14 de abril de 2026
- ↑ «ICD-11 Browser: Mental, behavioural or neurodevelopmental disorders» (em inglês). World Health Organization. Fevereiro de 2022. Consultado em 14 de abril de 2026
- ↑ Kroenke, K.; Spitzer, R. L.; Williams, J. B. W. (setembro de 2001). «The PHQ-9: Validity of a Brief Depression Severity Measure». Journal of General Internal Medicine. 16 (9): 606–613. doi:10.1046/j.1525-1497.2001.016009606.x
- ↑ Spitzer, R. L.; Kroenke, K.; Williams, J. B. W.; Löwe, B. (maio de 2006). «A brief measure for assessing generalized anxiety disorder: the GAD-7». Archives of Internal Medicine. 166 (10): 1092–1097. doi:10.1001/archinte.166.10.1092
- ↑ Posner, K.; et al. (dezembro de 2011). «The Columbia–Suicide Severity Rating Scale (C-SSRS): Initial Validity and Internal Consistency Findings from Three Multisite Studies». The American Journal of Psychiatry. 168 (12): 1266–1277. doi:10.1176/appi.ajp.2011.10111704
- ↑ «The ASSIST: Guidelines for Use in Primary Care (V.3.0)» (em inglês). World Health Organization. 2010. Consultado em 14 de abril de 2026
- ↑ «AUDIT: Guidelines for Use in Primary Care (2nd ed.)» (em inglês). World Health Organization. 2001. Consultado em 14 de abril de 2026
- ↑ «WHODAS 2.0: WHO Disability Assessment Schedule» (em inglês). World Health Organization. S.d. Consultado em 14 de abril de 2026
- ↑ «Sistema de Avaliação de Testes Psicológicos (SATEPSI)». Conselho Federal de Psicologia. S.d. Consultado em 14 de abril de 2026
- ↑ «Posso usar escalas, testes e questionários para o diagnóstico de transtornos mentais?». Sapiens Psi. S.d. Consultado em 14 de abril de 2026
- ↑ Mike Moran (maio de 2015). «New APA Logo Unifies Image of Psychiatry». Psychiatric News (em inglês). doi:10.1176/appi.pn.2015.6a14. Consultado em 14 de abril de 2026
- ↑ «ABP lança nova identidade visual». Conselho Regional de Medicina do Paraná. Abril de 2008. Consultado em 14 de abril de 2026
- ↑ Johann Christian Reil (1808). Rhapsodieen über die Anwendung der psychischen Curmethode auf die Geisteszerrüttungen (em alemão). [S.l.: s.n.]
- ↑ Edward Shorter (1997). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês). [S.l.]: John Wiley & Sons. p. 1. ISBN 978-0471245315
- ↑ «Psychiatry (definition & etymology)». Merriam-Webster (em inglês). Consultado em 10 abr. 2026
- ↑ «What is a psychiatrist?». Royal College of Psychiatrists (em inglês). RCPsych. Consultado em 10 abr. 2026
- ↑ «WHO logo and emblem» (em inglês). World Health Organization. S.d. Consultado em 14 de abril de 2026
- ↑ Scull, Andrew (org.) (2014). Cultural Sociology of Mental Illness: An A-to-Z Guide (em inglês). 1. [S.l.]: SAGE Publications. p. 386. ISBN 978-1-4833-4634-2
- ↑ Levinson, David; Gaccione, Lisa (1997). Health and Illness: A Cross-cultural Encyclopedia (em inglês). Santa Barbara, CA: ABC-CLIO. p. 42. ISBN 978-0-87436-876-5
- ↑ Koenig, Harold G. (2005). Faith and Mental Health: Religious Resources for Healing (em inglês). West Conshohocken: Templeton Foundation Press. p. 36. ISBN 978-1-59947-078-8
- ↑ «A Medicina na Antiga Mesopotâmia - Médicos e diagnósticos». Apaixonados por História. Consultado em 10 de abril de 2026
- ↑ «Breve história da psicossomática: da pré-história à era romântica». RMMG. Consultado em 10 de abril de 2026
- ↑ «Aspectos históricos e fundamentos da psiquiatria». UNASUS/UFSC. Consultado em 10 de abril de 2026
- ↑ Douglas de Macedo (2 de abril de 2022). «A teoria humoral ou dos temperamentos de Hipócrates». Psicólogo Douglas de Macedo. Consultado em 10 de abril de 2026
- ↑ «Personalidades da História da Saúde I: Cláudio Galeno». RBAC. Consultado em 10 de abril de 2026
- ↑ «Os árabes e suas contribuições para a ciência e medicina». Icarabe. Consultado em 10 de abril de 2026
- ↑ Alain Boureau (2016). «O nascimento da demonologia na Europa medieval (1280-1330)». Resenha Crítica. Consultado em 10 de abril de 2026
- ↑ Roy Porter (2004). Madmen: A Social History of Madhouses, Mad Doctors & Lunatics. [S.l.]: Tempus. ISBN 9780752431602 Verifique
|isbn=(ajuda) - ↑ Livianos Aldana L, Sierra San Miguel P, Rojo Moreno L (2012). «Origins of Psychiatric Hospitalization in Medieval Spain». ResearchGate (em inglês). Consultado em 10 de abril de 2026
- ↑ Roy Porter (2004). Madmen: A Social History of Madhouses, Mad Doctors & Lunatics. [S.l.]: Tempus. ISBN 9780752431602 Verifique
|isbn=(ajuda) - ↑ «Pinel e o nascimento do alienismo». PePSIC. Consultado em 10 de abril de 2026
- ↑ «BBC - History - Historic Figures: William Tuke (1732 - 1822)». BBC. Consultado em 10 de abril de 2026
- ↑ «Vincenzo Chiarugi: la Pazzia y el reglamento de Bonifacio en los orígenes de la psiquiatria moderna». Asclepio. Consultado em 10 de abril de 2026
- ↑ «Patient Work before World War I - Work and Occupation in French and English Mental Hospitals, c.1918-1939». NCBI Bookshelf. Consultado em 10 de abril de 2026
- ↑ Edward Shorter (1997). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês). [S.l.]: John Wiley & Sons. pp. 1, 5
- ↑ «The Bethel Hospital». Norwich HEART: Heritage Economic & Regeneration Trust (em inglês). Norwich HEART. Consultado em 10 abr. 2026. Cópia arquivada em 13 nov. 2011
- ↑ Laffey, P. (out. 2003). «Psychiatric therapy in Georgian Britain». Psychological Medicine (em inglês). 33 (7): 1285–1297. PMID 14580082. doi:10.1017/S0033291703008109
- ↑ Gerard, D. L. (set. 1997). «Chiarugi and Pinel considered: Soul's brain/person's mind». Journal of the History of the Behavioral Sciences (em inglês). 33 (4): 381–403. doi:10.1002/(SICI)1520-6696(199723)33:4<381::AID-JHBS3>3.0.CO;2-S
- ↑ Suzuki, A. (jan. 1995). «The politics and ideology of non‑restraint: the case of the Hanwell Asylum». Medical History (em inglês). 39 (1): 1–17. PMC 1036935
 . PMID 7877402. doi:10.1017/S0025727300059457
. PMID 7877402. doi:10.1017/S0025727300059457 - ↑ Bynum, W. F.; Porter, R.; Shepherd, M. (eds.) (1988). The Anatomy of Madness: Essays in the History of Psychiatry. Vol. 3: The Asylum and its Psychiatry (em inglês). Londres: Routledge. ISBN 978-0-415-00859-4
- ↑ Wright, David (1999). «Mental Health Timeline». —. —
- ↑ Yanni, Carla (2007). The Architecture of Madness: Insane Asylums in the United States (em inglês). Minneapolis: University of Minnesota Press. ISBN 978-0-8166-4939-6. Cópia arquivada em 22 de novembro de 2025
- ↑ Edward Shorter (1997). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês). [S.l.]: John Wiley & Sons. p. 34
- ↑ Rothman, D. J. (1990). The Discovery of the Asylum: Social Order and Disorder in the New Republic (em inglês). Boston: Little, Brown. p. 239. ISBN 978-0-316-75745-4
- ↑ Andrew Scull (2019). Psychiatry and Its Discontents. [S.l.]: University of California Press. ISBN 9780520305498 Verifique
|isbn=(ajuda) - ↑ Andrew Scull (2019). Psychiatry and Its Discontents. [S.l.]: University of California Press. ISBN 9780520305498 Verifique
|isbn=(ajuda) - ↑ Eric J. Engstrom; Matthias M. Weber; Wolfgang Burgmair (2009). Kraepelin and the Origins of Psychiatry. [S.l.]: Cambridge University Press. ISBN 9780521878496 Verifique
|isbn=(ajuda) - ↑ Georges Didi-Huberman (2013). A Invenção da Histeria: Charcot e a Iconografia Fotográfica da Salpêtrière. [S.l.]: Editora 34. ISBN 9788573265682
- ↑ Andrew Scull (2019). Psychiatry and Its Discontents. [S.l.]: University of California Press. ISBN 9780520305498 Verifique
|isbn=(ajuda) - ↑ Andrew Scull (2019). Psychiatry and Its Discontents. [S.l.]: University of California Press. ISBN 9780520305498 Verifique
|isbn=(ajuda) - ↑ Evelyn Fox Keller (2000). The Century of the Gene. [S.l.]: Harvard University Press. ISBN 9780674005275 Verifique
|isbn=(ajuda) - ↑ «História dos psicofármacos: reabertura do debate». SciELO Brasil. Consultado em 13 de abril de 2026
- ↑ «Anúncio do Thorazine (clorpromazina) do início da década de 1960»
- ↑ Edward Shorter (1997). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês) 1ª ed. [S.l.]: John Wiley & Sons. pp. 229–272. ISBN 978-0471245315
- ↑ David Healy (1997). The Antidepressant Era (em inglês) 1ª ed. [S.l.]: Harvard University Press. ISBN 978-0674034310
- ↑ Kane, J. M.; Honigfeld, G.; Singer, J.; Meltzer, H. Y. (1987). «Clozapine for the Treatment-Resistant Schizophrenic». The New England Journal of Medicine (em inglês). 317 (4): 246–250. doi:10.1056/NEJM198707233170402
- ↑ Andrea Tone (2009). The Age of Anxiety: A History of America’s Turbulent Affair with Tranquilizers (em inglês). [S.l.]: Basic Books. ISBN 978-0465008688 Verifique
|isbn=(ajuda) - ↑ Jack D. Pressman (1998). Last Resort: Psychosurgery and the Limits of Medicine (em inglês). [S.l.]: Cambridge University Press. ISBN 978-0521629362
- ↑ Max Fink (1999). Electroshock: Restoring the Mind (em inglês). [S.l.]: Oxford University Press. ISBN 978-0195136046 Verifique
|isbn=(ajuda) - ↑ «A GUERRA DA CLORPROMAZINA OU A PERDA DO NOBEL PELA FRANÇA». Psychiatry Online Brasil. Fevereiro de 2019. Consultado em 13 de abril de 2026
- ↑ Feighner, J. P.; et al. (1972). «Diagnostic Criteria for Use in Psychiatric Research». Archives of General Psychiatry (em inglês). 26 (1): 57–63. doi:10.1001/archpsyc.1972.01750190059011
- ↑ Spitzer, R. L.; Endicott, J.; Robins, E. (1978). «Research Diagnostic Criteria: rationale and reliability». Archives of General Psychiatry (em inglês). 35 (6): 773–782. doi:10.1001/archpsyc.1978.01770300115013
- ↑ Herbert A. Kutchins; Stuart A. Kirk (1997). Making Us Crazy: DSM—The Psychiatric Bible and the Creation of Mental Disorders (em inglês). [S.l.]: The Free Press. ISBN 978-0684823713
- ↑ World Health Organization (1992 (atualizações subsequentes)). «International Statistical Classification of Diseases and Related Health Problems 10th Revision (ICD‑10)». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026 Verifique data em:
|data=(ajuda) - ↑ E. Fuller Torrey (1980). Schizophrenia and Civilization (em inglês). [S.l.]: Jason Aronson. ISBN 978-0876689600 Verifique
|isbn=(ajuda) - ↑ Andreasen, N. C. (1988). «Brain Imaging: Applications in Psychiatry». Science (em inglês). 239 (4845): 1381–1388. doi:10.1126/science.3277273
- ↑ Aaron T. Beck; Rush, A. J.; Shaw, B. F.; Emery, G. (1979). Cognitive Therapy of Depression (em inglês). [S.l.]: Guilford Press. ISBN 978-0898629194
- ↑ Falloon, I. R. H.; et al. (1982). «Family management in the prevention of morbidity of schizophrenia». Archives of General Psychiatry (em inglês). 39 (12): 1293–1300. doi:10.1001/archpsyc.1982.04290120017003
- ↑ Andrew Scull (1977). Decarceration: Community Treatment and the Deviant—A Radical View (em inglês). [S.l.]: Polity Press. ISBN 978-0745600173 Verifique
|isbn=(ajuda) - ↑ Franco Basaglia (org.) (1968). L’istituzione negata (em italiano). [S.l.]: Einaudi. ISBN 978-8806004395 Verifique
|isbn=(ajuda) - ↑ Lamb, H. R.; Weinberger, L. E. (1998). «Persons with severe mental illness in jails and prisons: A review». Psychiatric Services (em inglês). 49 (4): 483–492. doi:10.1176/ps.49.4.483
- ↑ Supreme Court of the United States (1975). «O'Connor v. Donaldson, 422 U.S. 563 (1975)». Justia (em inglês). Justia. Consultado em 10 abr. 2026
- ↑ Bloch, S.; Reddaway, P. (1973). «Russia's Political Hospitals: The Abuse of Psychiatry in the Soviet Union». British Medical Journal (resenha) (em inglês). 2 (6045): —. doi:10.1136/bmj.2.5867.— Verifique
|doi=(ajuda) - ↑ World Medical Association (1964 (revisões)). «Declaration of Helsinki». WMA (em inglês). World Medical Association. Consultado em 10 abr. 2026. Cópia arquivada em 18 de janeiro de 2025 Verifique data em:
|data=(ajuda) - ↑ R. D. Laing (1960). The Divided Self: An Existential Study in Sanity and Madness (em inglês). [S.l.]: Penguin. ISBN 978-0141189376
- ↑ Thomas Szasz (1961). The Myth of Mental Illness (em inglês). [S.l.]: Harper & Row. ISBN 978-0060911517 Verifique
|isbn=(ajuda) - ↑ Michel Foucault (1978 (1961)). História da loucura na Idade Clássica. [S.l.]: Perspectiva. ISBN 978-8527300579 Verifique
|isbn=(ajuda) Verifique data em:|ano=(ajuda) - ↑ Erving Goffman (1961). Asylums: Essays on the Social Situation of Mental Patients and Other Inmates (em inglês). [S.l.]: Anchor Books. ISBN 978-0385000161
- ↑ Ronald Bayer (1987). Homosexuality and American Psychiatry: The Politics of Diagnosis (em inglês). [S.l.]: Princeton University Press. ISBN 978-0691028377 Verifique
|isbn=(ajuda) - ↑ Arthur Kleinman (1980). Patients and Healers in the Context of Culture (em inglês). [S.l.]: University of California Press. ISBN 978-0520045118
- ↑ World Health Organization (1992). The ICD‑10 Classification of Mental and Behavioural Disorders (em inglês). [S.l.]: WHO. ISBN 978-9241544222 Verifique
|isbn=(ajuda) - ↑ National Institute of Mental Health (2024). «Research Domain Criteria (RDoC)». NIMH (em inglês). U.S. Department of Health and Human Services. Consultado em 10 abr. 2026. Cópia arquivada em 11 de março de 2026
- ↑ World Health Organization (2022). «ICD-11 for Mortality and Morbidity Statistics». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ Santomauro, D. F.; et al. (out. 2021). «Global prevalence and burden of depressive and anxiety disorders in 204 countries and territories in 2020 due to the COVID-19 pandemic». The Lancet Psychiatry (em inglês). Elsevier. Consultado em 10 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ Sullivan, P. F.; Geschwind, D. H. (jan. 2019). «Psychiatric genomics: an update and an agenda». Nature Reviews Genetics (em inglês). Nature. Consultado em 10 abr. 2026
- ↑ Kapur, S.; Phillips, A. G.; Insel, T. R. (out. 2020). «Toward Precision Psychiatry: Promises and Pitfalls of Biomarkers». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 abr. 2026
- ↑ U.S. Food and Drug Administration (mar. 2019). «FDA approves new nasal spray medication for treatment-resistant depression». FDA (em inglês). FDA. Consultado em 10 abr. 2026
- ↑ Meltzer-Brody, S.; et al. (mar. 2019). «Brexanolone Injection in Postpartum Depression». The New England Journal of Medicine (em inglês). NEJM. Consultado em 10 abr. 2026
- ↑ Tabuteau, H.; et al. (dez. 2022). «Dextromethorphan–Bupropion for Major Depressive Disorder: Randomized Clinical Trial». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 abr. 2026
- ↑ Kane, J. M.; et al. (dez. 2019). «Trial of Lumateperone for Schizophrenia». The New England Journal of Medicine (em inglês). NEJM. Consultado em 10 abr. 2026
- ↑ Mutz, J.; et al. (jul. 2019). «Comparative efficacy and acceptability of non-surgical brain stimulation for depression: systematic review and network meta-analysis». BMJ (em inglês). BMJ Publishing Group. Consultado em 10 abr. 2026. Cópia arquivada em 23 de dezembro de 2025
- ↑ Mallet, L.; et al. (out. 2008). «Subthalamic Nucleus Stimulation in Severe Obsessive–Compulsive Disorder». The New England Journal of Medicine (em inglês). NEJM. Consultado em 10 abr. 2026. Cópia arquivada em 13 de abril de 2024
- ↑ Cuijpers, P.; et al. (2019). «Cognitive behaviour therapy for anxiety and depression in primary care: a systematic review and meta-analysis». Cochrane Database of Systematic Reviews (em inglês). Wiley. Consultado em 10 abr. 2026
- ↑ Torous, J.; Wykes, T. (out. 2020). «Digital mental health and COVID‑19: using technology today to accelerate the curve on access and quality tomorrow». World Psychiatry (em inglês). Wiley-Blackwell. Consultado em 10 abr. 2026
- ↑ Goodwin, G. M.; et al. (nov. 2022). «Single‑Dose Psilocybin for a Treatment‑Resistant Episode of Major Depression». The New England Journal of Medicine (em inglês). NEJM. Consultado em 10 abr. 2026
- ↑ Mitchell, J. M.; et al. (mai. 2021). «MDMA‑assisted therapy for severe PTSD: a randomized, double‑blind, placebo‑controlled phase 3 study». Nature Medicine (em inglês). Nature. Consultado em 10 abr. 2026 Verifique data em:
|data=(ajuda) - ↑ Sanacora, G.; et al. (abr. 2017). «A Consensus Statement on the Use of Ketamine in the Treatment of Mood Disorders». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 abr. 2026
- ↑ World Health Organization (jun. 2021). «Guidance on community mental health services: promoting person‑centred and rights‑based approaches». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ World Health Organization (2014). «Social Determinants of Mental Health». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ American Psychiatric Association (2020–2024). «Telepsychiatry Toolkit». APA (em inglês). American Psychiatric Association. Consultado em 10 abr. 2026
- ↑ Huckvale, K.; Torous, J.; Larsen, M. E. (nov. 2019). «Ethical issues in digital mental health: privacy, transparency and trust». BMJ (em inglês). BMJ Publishing Group. Consultado em 10 abr. 2026
- ↑ Insel, T. R.; Cuthbert, B. N.; et al. (out. 2021). «Precision psychiatry: a new era of personalized mental health care». Nature Medicine (em inglês). Nature. Consultado em 10 abr. 2026
- ↑ Patel, V.; Saxena, S.; et al. (2018). «The Lancet Commission on Global Mental Health and Sustainable Development». The Lancet (em inglês). Elsevier. Consultado em 10 abr. 2026
- ↑ Edward Shorter (1998). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês) 1ª ed. [S.l.]: Wiley. pp. 50–52. ISBN 978-0471245315
- ↑ Gerald N. Grob (1994). The Mad Among Us: A History of the Care of America's Mentally Ill (em inglês) 1ª ed. [S.l.]: Free Press. pp. 120–122. ISBN 978-0674541207
- ↑ Peter Gay (1998). Freud: A Life for Our Time (em inglês) 1ª ed. [S.l.]: W. W. Norton & Company. pp. 200–205. ISBN 978-0393319873
- ↑ Noll, Richard (2007). The Encyclopedia of Schizophrenia and Other Psychotic Disorders (em inglês) 3ª ed. [S.l.]: Facts on File. pp. 67–70. ISBN 978-0816064026 Verifique
|isbn=(ajuda) - ↑ Ter Brugge, K. G. (2006). «Cerebral angiography: past, present, and future». Canadian Journal of Neurological Sciences (em inglês). 33 (1): 5–10
- ↑ Pressman, Jack D. (1998). Last Resort: Psychosurgery and the Limits of Medicine (em inglês) 1ª ed. [S.l.]: Cambridge University Press. ISBN 978-0521629362
- ↑ Nobel Prize Outreach (1949). «The Nobel Prize in Physiology or Medicine 1949». nobelprize.org (em inglês). Nobel Prize Outreach AB. Consultado em 13 abr. 2026
- ↑ Valenstein, Elliot S. (1986). Great and Desperate Cures (em inglês) 1ª ed. [S.l.]: Basic Books. ISBN 978-0465026248 Verifique
|isbn=(ajuda) - ↑ Pressman, Jack D. (1998). Last Resort: Psychosurgery and the Limits of Medicine (em inglês) 1ª ed. [S.l.]: Cambridge University Press. ISBN 978-0521629362
- ↑ Museu de Imagens do Inconsciente (2025). «Museu de Imagens do Inconsciente – História e acervo». mii.org.br. MII. Consultado em 13 abr. 2026
- ↑ Casa das Palmeiras (2024). «Casa das Palmeiras – Histórico e objetivos». casadaspalmeiras.com.br. Casa das Palmeiras. Consultado em 13 abr. 2026
- ↑ BBC Brasil (2016). «Nise da Silveira: a psiquiatra que revolucionou o tratamento no Brasil». bbc.com. BBC. Consultado em 13 abr. 2026
- ↑ Silveira, Nise da (1981). Imagens do Inconsciente 1ª ed. [S.l.]: Alhambra
- ↑ Scurlock, JoAnn; Andersen, Burton R. (2005). Diagnoses in Assyrian and Babylonian Medicine (em inglês) 1ª ed. [S.l.]: University of Illinois Press. ISBN 978-0252029559 Verifique
|isbn=(ajuda) - ↑ Roberts, Charlotte; Manchester, Keith (2007). The Archaeology of Disease (em inglês) 3ª ed. [S.l.]: Cornell University Press. ISBN 978-0801446337
- ↑ Nunn, John F. (1996). Ancient Egyptian Medicine (em inglês) 1ª ed. [S.l.]: British Museum Press. ISBN 978-0714109890 Verifique
|isbn=(ajuda) - ↑ Lloyd, G. E. R. (org.) (1983). Hippocratic Writings (em inglês). [S.l.]: Penguin Classics. ISBN 978-0140444513
- ↑ Singer, Peter N. (org.) (2013). Galen: Psychological Writings (em inglês) 1ª ed. [S.l.]: Cambridge University Press. ISBN 978-0521110563
- ↑ Porter, Roy (2002). Madness: A Brief History (em inglês) 1ª ed. [S.l.]: Oxford University Press. ISBN 978-0192802663 Verifique
|isbn=(ajuda) - ↑ Pormann, Peter E.; Savage‑Smith, Emilie (2007). Medicina no Islã Medieval 1ª ed. [S.l.]: Oxford University Press. ISBN 978-0199292383 Verifique
|isbn=(ajuda) - ↑ Levack, Brian P. (2016). The Witch‑Hunt in Early Modern Europe (em inglês) 4ª ed. [S.l.]: Routledge. ISBN 978-1138808102
- ↑ Weyer, Johann (1967 (1563)). De Praestigiis Daemonum (em latim). [S.l.]: Olms. ISBN 978-3487042818 Verifique
|isbn=(ajuda) Verifique data em:|ano=(ajuda) - ↑ Scull, Andrew (1993). The Most Solitary of Afflictions: Madness and Society in Britain 1700–1900 (em inglês). [S.l.]: Yale University Press. ISBN 978-0300056717 Verifique
|isbn=(ajuda) - ↑ «Pinel e o nascimento do alienismo». PePSIC. PePSIC. 01 ago. 2019. Consultado em 10 abr. 2026 Verifique data em:
|data=(ajuda) - ↑ Digby, Anne (1985). Madness, Morality and Medicine: A Study of the York Retreat, 1796–1914 (em inglês). [S.l.]: Cambridge University Press. ISBN 978-0521259729
- ↑ Jablensky, Assen (2007). Kraepelin’s legacy (em inglês). [S.l.]: Oxford University Press. ISBN 978-0199204850 Verifique
|isbn=(ajuda) - ↑ Engstrom, E. J.; Weber, M. M. (2005). «Da teoria da degeneração de Morel à classificação das doenças mentais de Kraepelin». História, Ciências, Saúde – Manguinhos. Fiocruz. Consultado em 10 abr. 2026
- ↑ «Psicanálise e pesquisa». Revista Brasileira de Psicanálise. SciELO. Consultado em 10 abr. 2026
- ↑ Healy, David (2002). The Creation of Psychopharmacology (em inglês) 1ª ed. [S.l.]: Harvard University Press. ISBN 978-0674006195
- ↑ Fink, Max (1999). Electroshock: Restoring the Mind (em inglês). [S.l.]: Oxford University Press. ISBN 978-0195136049 Verifique
|isbn=(ajuda) - ↑ Kirk, Stuart; Kutchins, Herb (1997). Making Us Crazy: DSM—The Psychiatric Bible and the Creation of Mental Disorders (em inglês) 1ª ed. [S.l.]: The Free Press. ISBN 978-0684823713
- ↑ Szasz, Thomas (1961). The Myth of Mental Illness (em inglês). [S.l.]: Harper & Row. ISBN 978-0060911517 Verifique
|isbn=(ajuda) - ↑ Basaglia, Franco (org.) (1968). L’istituzione negata (em italiano). [S.l.]: Einaudi. ISBN 978-8806004395 Verifique
|isbn=(ajuda) - ↑ Amarante, Paulo (2015). «Um balanço da reforma psiquiátrica brasileira». Ciência & Saúde Coletiva. SciELO. Consultado em 10 abr. 2026
- ↑ Engel, George L. (1977). «The Need for a New Medical Model: A Challenge for Biomedicine». Science (em inglês). AAAS. Consultado em 10 abr. 2026
- ↑ Ghaemi, S. Nassir (2009). The Rise and Fall of the Biopsychosocial Model (em inglês). [S.l.]: Johns Hopkins University Press. ISBN 978-0801893902
- ↑ Frankel, R. M.; Quill, T. E.; McDaniel, S. H. (2003). «The Biopsychosocial Model 25 Years Later». Families, Systems, & Health (em inglês). APA. Consultado em 10 abr. 2026
- ↑ National Institute of Mental Health (2024). «Research Domain Criteria (RDoC)». nimh.nih.gov (em inglês). NIMH. Consultado em 10 abr. 2026
- ↑ S. B. Guze (1992). Why Psychiatry is a Medical Discipline (em inglês). [S.l.]: Oxford University Press. p. 4. ISBN 978-0195071850 Verifique
|isbn=(ajuda) - ↑ H. A. Storrow (1969). Outline of Clinical Psychiatry (em inglês). [S.l.]: Appleton‑Century‑Crofts. p. 1. ISBN 978-0390850751
- ↑ Linda Gask (2004). A Short Introduction to Psychiatry (em inglês). [S.l.]: Sage Publications. p. 7. ISBN 978-0761971396 Verifique
|isbn=(ajuda) - ↑ H. A. Storrow (1969). Outline of Clinical Psychiatry (em inglês). [S.l.]: Appleton‑Century‑Crofts. p. 1. ISBN 978-0390850751
- ↑ S. B. Guze (1992). Why Psychiatry is a Medical Discipline (em inglês). [S.l.]: Oxford University Press. p. 131. ISBN 978-0195071850 Verifique
|isbn=(ajuda) - ↑ Linda Gask (2004). A Short Introduction to Psychiatry (em inglês). [S.l.]: Sage Publications. p. 113. ISBN 978-0761971396 Verifique
|isbn=(ajuda) - ↑ Edward Shorter (1997). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês). [S.l.]: John Wiley & Sons. p. 326. ISBN 978-0471245315
- ↑ Pietrini, P. (nov. 2003). «Toward a biochemistry of mind?». The American Journal of Psychiatry (em inglês). 160 (11): 1907–1908. doi:10.1176/appi.ajp.160.11.1907
- ↑ Edward Shorter (1997). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês). [S.l.]: John Wiley & Sons. p. 326. ISBN 978-0471245315
- ↑ «The Multifaceted Role of the Ventromedial Prefrontal Cortex in Emotion, Decision Making, Social Cognition, and Psychopathology». PubMed (em inglês). 2017. Consultado em 10 de abril de 2026. Cópia arquivada em 9 de fevereiro de 2026
- ↑ «Frontal-subcortical neuronal circuits and clinical neuropsychiatry: an update». PubMed (em inglês). 2002. Consultado em 10 de abril de 2026
- ↑ «The default mode network and self-referential processes in depression». PubMed (em inglês). 2009. Consultado em 10 de abril de 2026
- ↑ «Reward Circuitry in Addiction». PubMed (em inglês). 2017. Consultado em 10 de abril de 2026
- ↑ «Linking cerebellar functional gradients to transdiagnostic behavioral dimensions of psychopathology». PubMed (em inglês). 2022. Consultado em 10 de abril de 2026
- ↑ Stahl, S.M. (2021). Stahl's Essential Psychopharmacology 5ª ed. [S.l.]: Cambridge University Press. ISBN 9781108926014 Verifique
|isbn=(ajuda) - ↑ «Increased dopamine transmission in schizophrenia». Biological Psychiatry. Consultado em 10 de abril de 2026
- ↑ «SERT-ainly Involved in Depression, But When?». American Journal of Psychiatry. Consultado em 10 de abril de 2026
- ↑ Stahl, S.M. (2021). Stahl's Essential Psychopharmacology 5ª ed. [S.l.]: Cambridge University Press. ISBN 9781108926014 Verifique
|isbn=(ajuda) - ↑ «Associations Between Cognitive Function and Levels of Glutamatergic Metabolites and Gamma-Aminobutyric Acid in Antipsychotic-Naïve Patients With Schizophrenia or Psychosis». Biological Psychiatry. Consultado em 10 de abril de 2026
- ↑ Goodman & Gilman (2018). The Pharmacological Basis of Therapeutics 13ª ed. [S.l.]: McGraw-Hill. ISBN 9781259584732
- ↑ «Corticotropin-Releasing Factor Release From a Unique Subpopulation of Accumbal Neurons». Biological Psychiatry. Consultado em 10 de abril de 2026
- ↑ «Neuroimagem funcional». Infosus. Consultado em 10 de abril de 2026
- ↑ «Changes of Functional Brain Networks in Major Depressive Disorder: A Graph Theoretical Analysis of Resting-State fMRI». PLOS One. Consultado em 10 de abril de 2026
- ↑ «Functional Neuroimaging in Psychiatry—Aiding in Diagnosis and Guiding Treatment». Frontiers in Psychiatry. Consultado em 10 de abril de 2026. Cópia arquivada em 28 de janeiro de 2026
- ↑ «Functional Neuroimaging in Psychiatry—Aiding in Diagnosis and Guiding Treatment». Frontiers in Psychiatry. Consultado em 10 de abril de 2026. Cópia arquivada em 28 de janeiro de 2026
- ↑ «Depression, Neuroimaging and Connectomics: A Selective Overview». Biological Psychiatry. Consultado em 10 de abril de 2026
- ↑ «Associations Between Cognitive Function and Levels of Glutamatergic Metabolites and Gamma-Aminobutyric Acid in Antipsychotic-Naïve Patients With Schizophrenia or Psychosis». Biological Psychiatry. Consultado em 10 de abril de 2026
- ↑ «Neurotrophic factors and neuroplasticity pathways in the pathophysiology and treatment of depression». Psychopharmacology. Consultado em 10 de abril de 2026
- ↑ «Re-Examination of Inflammation in Major Depressive Disorder: Bridging Systemic and Neuroinflammatory Insights». Biomolecules. Consultado em 10 de abril de 2026
- ↑ «The Microbiota–Gut–Brain Axis in Psychiatric Disorders». International Journal of Molecular Sciences. Consultado em 10 de abril de 2026. Cópia arquivada em 19 de fevereiro de 2026
- ↑ «The connectomics of brain disorders». Nature Reviews Neuroscience. Consultado em 10 de abril de 2026
- ↑ «Efficacy of brain stimulation therapies across psychiatric, movement, and cognitive disorders: an umbrella review synthesizing meta-analyses of randomized controlled trials». eClinicalMedicine. Consultado em 10 de abril de 2026
- ↑ McGue M, Iacono WG (3 de fevereiro de 2023). «A Century of Behavioral Genetics at the University of Minnesota». Cambridge Core (em inglês). Cambridge University Press. Consultado em 10 de abril de 2026
- ↑ Gejman PV, Sanders AR, Duan J (22 de junho de 2017). «Genetics of Schizophrenia: Overview of Methods, Findings and Limitations». PMC (em inglês). National Institutes of Health. Consultado em 10 de abril de 2026
- ↑ Kendler KS (30 de abril de 2013). «What psychiatric genetics has taught us about the nature of psychiatric illness and what is left to learn». Nature (em inglês). Springer Nature. Consultado em 10 de abril de 2026
- ↑ Gräff J, Tsai LH (3 de fevereiro de 2021). «From Circuits to Chromatin: The Emerging Role of Epigenetics in Mental Health». PMC (em inglês). National Institutes of Health. Consultado em 10 de abril de 2026. Cópia arquivada em 4 de fevereiro de 2025
- ↑ «The clinical use of epigenetics in psychiatry: a narrative review of epigenetic mechanisms, key candidate genes, and precision psychiatry». PMC (em inglês). 29 de outubro de 2025. Consultado em 10 de abril de 2026
- ↑ Akbarian S; et al. (13 de novembro de 2012). «Epigenetic Mechanisms in Psychiatry». Nature (em inglês). Springer Nature. Consultado em 10 de abril de 2026
- ↑ Pettersson E, Lichtenstein P, Larsson H (17 de setembro de 2018). «Genetic influences on eight psychiatric disorders based on family data of 4 408 646 full and half-siblings, and genetic data of 333 748 cases and controls». PMC (em inglês). Consultado em 10 de abril de 2026
- ↑ Andreassen OA; et al. (2023). «New insights from the last decade of research in psychiatric genetics: discoveries, challenges and clinical implications». PMC (em inglês). Consultado em 10 de abril de 2026. Cópia arquivada em 6 de março de 2026
- ↑ Anttila V; et al. (17 de março de 2021). «Shared Genetic Architecture across Psychiatric Disorders». PMC (em inglês). Consultado em 10 de abril de 2026
- ↑ Cross-Disorder Group of the Psychiatric Genomics Consortium (11 de agosto de 2013). «Genetic relationship between five psychiatric disorders estimated from genome-wide SNPs». Nature Genetics (em inglês). Consultado em 10 de abril de 2026. Cópia arquivada em 7 de abril de 2026
- ↑ Andreassen OA; et al. (2023). «New insights from the last decade of research in psychiatric genetics: discoveries, challenges and clinical implications». PMC (em inglês). Consultado em 10 de abril de 2026. Cópia arquivada em 6 de março de 2026
- ↑ «Epigenetics in Neurological and Psychiatric Disorders: A Comprehensive Review of Current Understanding and Future Perspectives». PMC (em inglês). 23 de agosto de 2023. Consultado em 10 de abril de 2026
- ↑ «The clinical use of epigenetics in psychiatry: a narrative review of epigenetic mechanisms, key candidate genes, and precision psychiatry». PMC (em inglês). 29 de outubro de 2025. Consultado em 10 de abril de 2026
- ↑ «A Review of epigenetics in psychiatry: focus on environmental risk factors». De Gruyter (em inglês). 1 de maio de 2020. Consultado em 10 de abril de 2026
- ↑ «The clinical use of epigenetics in psychiatry: a narrative review of epigenetic mechanisms, key candidate genes, and precision psychiatry». PMC (em inglês). 29 de outubro de 2025. Consultado em 10 de abril de 2026
- ↑ «Epigenetics in Neurological and Psychiatric Disorders: A Comprehensive Review of Current Understanding and Future Perspectives». PMC (em inglês). 23 de agosto de 2023. Consultado em 10 de abril de 2026
- ↑ «Early Environments, Stress, and the Epigenetics of Human Health». Annual Reviews (em inglês). Consultado em 10 de abril de 2026
- ↑ Caspi A, Sugden K, Moffitt TE; et al. (2003). «Influence of life stress on depression: moderation by a polymorphism in the 5-HTT gene». PubMed (em inglês). Science. Consultado em 10 de abril de 2026
- ↑ Kim-Cohen J, Caspi A, Taylor A; et al. (2006). «MAOA, maltreatment, and gene–environment interaction predicting children's mental health: new evidence and a meta-analysis». Nature (em inglês). Molecular Psychiatry. Consultado em 10 de abril de 2026
- ↑ Uher R (2014). «Gene–environment interaction in psychiatric disorders: review and future directions». Springer (em inglês). Journal of Neural Transmission. Consultado em 10 de abril de 2026
- ↑ Engel, G.L. (1977). The Need for a New Medical Model: A Challenge for Biomedicine (em inglês). [S.l.]: Science. pp. 129–136. doi:10.1126/science.847460
- ↑ Guillemin, M.; Barnard, E. (2015). George Libman Engel: The Biopsychosocial Model and the Construction of Medical Practice (em inglês). [S.l.]: Springer. pp. 169–187. ISBN 9781137355621
- ↑ Telangana Journal of Psychiatry (2024). «The stalwart – Adolf Meyer». TJPy (em inglês). TJPy. Consultado em 10 de abril de 2026
- ↑ ResearchGate. «The biopsychosocial model – history, controversy and Engel» (em inglês). Consultado em 10 de abril de 2026
- ↑ Miles, E. (2013). Biopsychosocial Model (em inglês). [S.l.]: Springer. 1095 páginas. ISBN 978-1-4419-1005-9
- ↑ Wade, D.T.; Halligan, P.W. (2017). «The biopsychosocial model of illness: a model whose time has come». SAGE Journals (em inglês). SAGE. Consultado em 10 de abril de 2026
- ↑ Bolton, D. & Gillett, G. (2019). «The Biopsychosocial Model 40 Years On». NCBI Bookshelf (em inglês). Springer. Consultado em 10 de abril de 2026. Cópia arquivada em 22 de dezembro de 2025
- ↑ Schmaal, L.; et al. (2021). «Genetic factors influencing a neurobiological substrate for psychiatric disorders». Translational Psychiatry (em inglês). Nature. Consultado em 10 de abril de 2026
- ↑ Zhang, Y.; et al. (2023). «Epigenetic regulation in major depression and other stress-related disorders: molecular mechanisms, clinical relevance and therapeutic potential». Signal Transduction and Targeted Therapy (em inglês). Nature. Consultado em 10 de abril de 2026
- ↑ Zhu, Z.; et al. (2023). «Role of the Gut-Brain Axis in the Shared Genetic Etiology Between Gastrointestinal Tract Diseases and Psychiatric Disorders». JAMA Psychiatry (em inglês). JAMA Network. Consultado em 10 de abril de 2026
- ↑ Pariante CM, Lightman SL (2008). «The role of the hypothalamic–pituitary–adrenal axis in neuropsychiatric disorders». Nature (em inglês). Neuropsychopharmacology. Consultado em 10 de abril de 2026
- ↑ Uher R (2020). «Gene–environment interactions in psychiatry: recent evidence and clinical implications». PMC (em inglês). Consultado em 10 de abril de 2026
- ↑ Notaras M, van den Buuse M (2016). «BDNF Val66Met polymorphism and stress: A systematic review of gene–environment interactions in depression». Elsevier (em inglês). Brain Research. Consultado em 10 de abril de 2026. Cópia arquivada em 6 de maio de 2023
- ↑ Uher R (2020). «Gene–environment interactions in psychiatry: recent evidence and clinical implications». PMC (em inglês). Consultado em 10 de abril de 2026
- ↑ «The clinical use of epigenetics in psychiatry: a narrative review of epigenetic mechanisms, key candidate genes, and precision psychiatry». PMC (em inglês). 29 de outubro de 2025. Consultado em 10 de abril de 2026
- ↑ «Epigenetics in Neurological and Psychiatric Disorders: A Comprehensive Review of Current Understanding and Future Perspectives». PMC (em inglês). 23 de agosto de 2023. Consultado em 10 de abril de 2026
- ↑ Kinderman, P. (2005). «A psychological model of mental disorder». PubMed (em inglês). American Journal of Psychiatry. Consultado em 10 de abril de 2026
- ↑ Provencal, N. & Binder, E.B. (2020). «The applied implications of epigenetics in anxiety, affective and stress-related disorders». ScienceDirect (em inglês). Elsevier. Consultado em 10 de abril de 2026
- ↑ Bolton, D. & Gillett, G. (2019). «Biopsychosocial Conditions of Health and Disease». NCBI Bookshelf (em inglês). Springer. Consultado em 10 de abril de 2026
- ↑ Kendler, K.S.; et al. (1993). «Biopsychosocial Model - an overview». ScienceDirect (em inglês). Elsevier. Consultado em 10 de abril de 2026. Cópia arquivada em 12 de dezembro de 2023
- ↑ Uher R (2020). «Gene–environment interactions in psychiatry: recent evidence and clinical implications». PMC (em inglês). Consultado em 10 de abril de 2026
- ↑ Zhang, Y.; et al. (2023). «Epigenetic regulation in major depression and other stress-related disorders: molecular mechanisms, clinical relevance and therapeutic potential». Signal Transduction and Targeted Therapy (em inglês). Nature. Consultado em 10 de abril de 2026
- ↑ S. Nassir Ghaemi (2010). The Rise and Fall of the Biopsychosocial Model. [S.l.]: Johns Hopkins University Press. ISBN 9780801893902
- ↑ Francesc Borrell-Carrió, Anthony L. Suchman, Ronald M. Epstein. "The Biopsychosocial Model 25 Years Later: Principles, Practice, and Scientific Inquiry" .
- ↑ Francesc Borrell-Carrió, Anthony L. Suchman, Ronald M. Epstein. "The Biopsychosocial Model 25 Years Later: Principles, Practice, and Scientific Inquiry" .
- ↑ Bolton, D. & Gillett, G. (2024). «A revitalized biopsychosocial model: core theory, research paradigms, and clinical implications». PMC (em inglês). Cambridge University Press. Consultado em 10 de abril de 2026
- ↑ American Psychiatric Association (2022). Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, Text Revision (DSM-5-TR) (em inglês) 1 ed. [S.l.]: American Psychiatric Publishing. ISBN 978-0890425763
- ↑ World Health Organization (janeiro de 2022). «ICD-11 for Mortality and Morbidity Statistics (Version 2022)». icd.who.int (em inglês). WHO. Consultado em 10 de abril de 2026
- ↑ Michael B. First;Geoffrey M. Reed;Shekhar Saxena;T. Bedirhan Üstün (junho de 2015). «Harmonization of ICD-11 and DSM-5: opportunities and challenges». World Psychiatry (em inglês). Wiley. Consultado em 10 de abril de 2026. Cópia arquivada em 26 de julho de 2025
- ↑ American Psychiatric Association (2022). Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, Text Revision (DSM-5-TR) (em inglês) 1 ed. [S.l.]: American Psychiatric Publishing. ISBN 978-0890425763
- ↑ Michael B. First (outubro de 2022). «DSM-5-TR: Overview of Updates». Focus (American Psychiatric Association) (em inglês). APA Publishing. Consultado em 10 de abril de 2026
- ↑ American Psychiatric Association (outubro de 2022). «DSM-5-TR and ICD-10-CM Codes». psychiatry.org (em inglês). American Psychiatric Association. Consultado em 10 de abril de 2026
- ↑ American Psychiatric Association (março de 2022). «What's New in DSM-5-TR». psychiatry.org (em inglês). American Psychiatric Association. Consultado em 10 de abril de 2026
- ↑ Ellen Barry (março de 2022). «Psychiatry Has a New Diagnosis. It's Called Prolonged Grief Disorder.». The New York Times (em inglês). The New York Times Company. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ World Health Organization (2022). «ICD-11 Reference Guide». icd.who.int (em inglês). WHO. Consultado em 10 de abril de 2026
- ↑ Geoffrey M. Reed;Michael B. First;Shekhar Saxena (junho de 2019). «Innovations and changes in the ICD-11 classification of mental, behavioural and neurodevelopmental disorders». World Psychiatry (em inglês). Wiley. Consultado em 10 de abril de 2026
- ↑ World Health Organization (junho de 2018). «Inclusion of gaming disorder in ICD-11». who.int (em inglês). WHO. Consultado em 10 de abril de 2026
- ↑ World Health Organization (2022). «ICD-11 6B41 Complex post traumatic stress disorder». icd.who.int (em inglês). WHO. Consultado em 10 de abril de 2026. Cópia arquivada em 8 de fevereiro de 2024
- ↑ World Health Organization (2022). «ICD-11 6B42 Prolonged grief disorder». icd.who.int (em inglês). WHO. Consultado em 10 de abril de 2026
- ↑ World Health Organization (julho de 2019). «WHO and IHTSDO collaborate to link SNOMED CT and ICD-11». who.int (em inglês). WHO. Consultado em 10 de abril de 2026
- ↑ Michael B. First;Geoffrey M. Reed;Shekhar Saxena;T. Bedirhan Üstün (junho de 2015). «Harmonization of ICD-11 and DSM-5: opportunities and challenges». World Psychiatry (em inglês). Wiley. Consultado em 10 de abril de 2026. Cópia arquivada em 26 de julho de 2025
- ↑ World Health Organization (janeiro de 2022). «ICD-11 for Mortality and Morbidity Statistics (Version 2022)». icd.who.int (em inglês). WHO. Consultado em 10 de abril de 2026
- ↑ David A. Regier; et al. (maio de 2013). «DSM-5 Field Trials in the United States and Canada, Part II: Test-Retest Reliability of Selected Categorical Diagnoses». American Journal of Psychiatry (em inglês). American Psychiatric Association. Consultado em 10 de abril de 2026
- ↑ Roman Kotov;Robert F. Krueger;David Watson; et al. (maio de 2017). «The Hierarchical Taxonomy of Psychopathology (HiTOP): A Dimensional Alternative to Traditional Nosologies». Annual Review of Clinical Psychology (em inglês). Annual Reviews. Consultado em 10 de abril de 2026
- ↑ Michael B. First (outubro de 2022). «DSM-5-TR: Overview of Updates». Focus (American Psychiatric Association) (em inglês). APA Publishing. Consultado em 10 de abril de 2026
- ↑ Ellen Barry (março de 2022). «Psychiatry Has a New Diagnosis. It's Called Prolonged Grief Disorder.». The New York Times (em inglês). The New York Times Company. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Thomas R. Insel (abril de 2013). «Transforming Diagnosis». nimh.nih.gov (em inglês). NIMH. Consultado em 10 de abril de 2026
- ↑ Bruce N. Cuthbert (fevereiro de 2014). «The RDoC framework: facilitating the development of the neuroscience of mental disorders». World Psychiatry (em inglês). Wiley. Consultado em 10 de abril de 2026
- ↑ National Institute of Mental Health (abril de 2024). «Research Domain Criteria (RDoC)». nimh.nih.gov (em inglês). NIMH. Consultado em 10 de abril de 2026. Cópia arquivada em 11 de março de 2026
- ↑ Geoffrey M. Reed;Michael B. First;Shekhar Saxena (junho de 2019). «Innovations and changes in the ICD-11 classification of mental, behavioural and neurodevelopmental disorders». World Psychiatry (em inglês). Wiley. Consultado em 10 de abril de 2026
- ↑ American Psychiatric Association (2022). Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, Text Revision (DSM-5-TR) (em inglês) 1 ed. [S.l.]: American Psychiatric Publishing. ISBN 978-0890425763
- ↑ American Board of Medical Specialties (2020). «Specialty and Subspecialty Certificates». abms.org (em inglês). ABMS. Consultado em 10 abr. 2026. Cópia arquivada em 23 jan. 2020
- ↑ Edward Shorter (1997). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês). [S.l.]: John Wiley & Sons. p. 326. ISBN 978-0471245315
- ↑ Royal College of Psychiatrists (2024). «What is a psychiatrist?». rcpsych.ac.uk (em inglês). RCPsych. Consultado em 10 abr. 2026
- ↑ National Institute of Mental Health (2006). «Information about Mental Illness and the Brain (Education materials)». nih.gov (em inglês). NIMH. Consultado em 10 abr. 2026. Cópia arquivada em 12 out. 2007
- ↑ International Network of Interventional Psychiatry (27 jul. 2024). «Handbook of Interventional Psychiatry». interventionalpsych.org (em inglês). INIP. Consultado em 28 ago. 2024
- ↑ Forbes, M.; et al. (2024). «Efficacy of brain stimulation therapies across psychiatric, movement, and cognitive disorders: umbrella review». eClinicalMedicine (em inglês). The Lancet. Consultado em 10 abr. 2026
- ↑ Benjamin J. Sadock; Virginia A. Sadock; Pedro Ruiz (2021). Kaplan & Sadock’s Synopsis of Psychiatry (em inglês) 12ª ed. [S.l.]: Wolters Kluwer. ISBN 978-1975145570 Verifique
|isbn=(ajuda) - ↑ World Health Organization (2022). «ICD‑11 for Mortality and Morbidity Statistics». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ American Psychiatric Association (mar. 2022). «DSM-5-TR: Highlights and Updates». psychiatry.org (em inglês). APA. Consultado em 10 abr. 2026
- ↑ Michael J. Aminoff; S. Andrew Josephson (eds.) (2014). Aminoff’s Neurology and General Medicine (em inglês) 5ª ed. [S.l.]: Elsevier. pp. —. ISBN 978-0124077102
- ↑ David G. Gardner; Andrea Fagiolini; Gianluca Serafini (eds.) (2022). Handbook of Geriatric Psychiatry (em inglês) 1ª ed. [S.l.]: Springer. ISBN 978-3030985894 Verifique
|isbn=(ajuda) - ↑ Maryellen Piontek; Paul H. Earls (eds.) (2021). Women’s Mental Health Across the Lifespan (em inglês) 1ª ed. [S.l.]: Cambridge University Press. ISBN 978-1108475727 Verifique
|isbn=(ajuda) - ↑ J. C. Markowitz; S. H. Friedman (2023). The Clinical Guide to Evidence‑Based Psychotherapies (em inglês) 3ª ed. [S.l.]: Oxford University Press. ISBN 978-0197527071 Verifique
|isbn=(ajuda) - ↑ Shiri Noyman; Charles P. O’Brien; George E. Woody (eds.) (2019). Addiction: A Comprehensive Guidebook (em inglês) 2ª ed. [S.l.]: Oxford University Press. ISBN 978-0190620939 Verifique
|isbn=(ajuda) - ↑ Forbes, M.; et al. (ago. 2024). «Efficacy of brain stimulation therapies across psychiatric, movement, and cognitive disorders: umbrella review of meta‑analyses». eClinicalMedicine (em inglês). The Lancet. Consultado em 10 abr. 2026
- ↑ Theodore A. Stern; Oliver Freudenreich; Felicia A. Smith; Gregory L. Fricchione (eds.) (2018). Massachusetts General Hospital Handbook of General Hospital Psychiatry (em inglês) 7ª ed. [S.l.]: Elsevier. ISBN 978-0323298940
- ↑ Keith Rix; Nigel Eastman; Gwen Adshead (eds.) (2021). Rix’s Expert Psychiatric Evidence (em inglês) 3ª ed. [S.l.]: RCPsych/Cambridge University Press. ISBN 978-1108726287 Verifique
|isbn=(ajuda) - ↑ Lawrence Kirmayer; Jaswant Guzder; Cécile Rousseau (eds.) (2013). Cultural Consultation: Encountering the Other in Mental Health Care (em inglês) 1ª ed. [S.l.]: Springer. ISBN 978-1-4614-7614-1 Verifique
|isbn=(ajuda) - ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ National Institute of Mental Health (2024). «Research Domain Criteria (RDoC)». NIMH (em inglês). U.S. Department of Health and Human Services. Consultado em 10 abr. 2026. Cópia arquivada em 11 de março de 2026
- ↑ American Psychiatric Association (2024). «Telepsychiatry Toolkit». APA (em inglês). American Psychiatric Association. Consultado em 10 abr. 2026
- ↑ Benjamin J. Sadock;Virginia A. Sadock;Pedro Ruiz (2021). Kaplan & Sadock’s Synopsis of Psychiatry (em inglês) 12 ed. [S.l.]: Wolters Kluwer. ISBN 978-1975145570 Verifique
|isbn=(ajuda) - ↑ World Health Organization (2016). «mhGAP Intervention Guide – Version 2.0». who.int (em inglês). WHO. Consultado em 10 de abril de 2026. Cópia arquivada em 5 de maio de 2022
- ↑ Vikram Patel;Crick Lund;Charlotte Hanlon; et al. (outubro de 2018). «The Lancet Commission on global mental health and sustainable development». The Lancet (em inglês). 392: 1553–1598. doi:10.1016/S0140-6736(18)31612-X. Consultado em 10 de abril de 2026
- ↑ American Psychiatric Association (2020). «The American Psychiatric Association Practice Guideline for the Treatment of Patients With Schizophrenia (3rd ed.)» (PDF). psychiatry.org (em inglês). APA. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ American Psychiatric Association (2022). Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, Text Revision (DSM-5-TR) (em inglês) 1 ed. [S.l.]: American Psychiatric Publishing. ISBN 978-0890425763
- ↑ James L. Levenson (org.) (2018). The American Psychiatric Association Publishing Textbook of Psychosomatic Medicine and Consultation-Liaison Psychiatry (em inglês) 3 ed. [S.l.]: APA Publishing. ISBN 978-1615371363 Verifique
|isbn=(ajuda) - ↑ Robert I. Simon; Liza H. Gold (orgs.) (2015). The American Psychiatric Publishing Textbook of Forensic Psychiatry (em inglês) 3 ed. [S.l.]: American Psychiatric Publishing. ISBN 978-1585624959
- ↑ Benjamin J. Sadock; Virginia A. Sadock; Pedro Ruiz (2021). Kaplan & Sadock’s Synopsis of Psychiatry (em inglês) 12ª ed. [S.l.]: Wolters Kluwer. ISBN 978-1975145570 Verifique
|isbn=(ajuda) - ↑ American Psychiatric Association (2016). «The APA Practice Guideline for the Psychiatric Evaluation of Adults (3rd ed.)». psychiatryonline.org (em inglês). APA. Consultado em 13 abr. 2026
- ↑ Royal College of Psychiatrists (2021). «Good Psychiatric Practice: Confidentiality and Information Sharing» (PDF). rcpsych.ac.uk (em inglês). RCPsych. Consultado em 13 abr. 2026
- ↑ John Geddes; Nancy C. Andreasen; Guy M. Goodwin (eds.) (2020). New Oxford Textbook of Psychiatry (em inglês) 3ª ed. [S.l.]: Oxford University Press. ISBN 978-0198713009 Verifique
|isbn=(ajuda) - ↑ Posner, K.; et al. (2011). «The Columbia–Suicide Severity Rating Scale: Initial validity and internal consistency findings». American Journal of Psychiatry (em inglês). 168 (12): 1266–1277. doi:10.1176/appi.ajp.2011.10111704
- ↑ Femi Oyebode (2015). Sims’ Symptoms in the Mind: An Introduction to Descriptive Psychopathology (em inglês) 6ª ed. [S.l.]: Elsevier. ISBN 978-0702055556 Verifique
|isbn=(ajuda) - ↑ Folstein, M. F.; Folstein, S. E.; McHugh, P. R. (1975). «"Mini‑Mental State": a practical method for grading the cognitive state of patients». Journal of Psychiatric Research (em inglês). 12 (3): 189–198. doi:10.1016/0022-3956(75)90026-6
- ↑ Nasreddine, Z. S.; et al. (2005). «The Montreal Cognitive Assessment, MoCA: a brief screening tool for mild cognitive impairment». Journal of the American Geriatrics Society (em inglês). 53 (4): 695–699. doi:10.1111/j.1532-5415.2005.53221.x
- ↑ Appelbaum, P. S. (2013). «Assessment of Patients' Competence to Consent to Treatment». NEJM (em inglês). Massachusetts Medical Society. Consultado em 13 abr. 2026
- ↑ Theodore A. Stern; Oliver Freudenreich; Gregory L. Fricchione; Felicia A. Smith (eds.) (2018). Massachusetts General Hospital Handbook of General Hospital Psychiatry (em inglês) 7ª ed. [S.l.]: Elsevier. ISBN 978-0323298940
- ↑ Philip Graham; Shirley Reynolds (2013). Cognitive Behaviour Therapy for Children and Families (em inglês) 3ª ed. [S.l.]: Cambridge University Press. ISBN 978-1107681471 Verifique
|isbn=(ajuda) - ↑ David G. Gardner; Andrea Fagiolini; Gianluca Serafini (eds.) (2022). Handbook of Geriatric Psychiatry (em inglês) 1ª ed. [S.l.]: Springer. ISBN 978-3030985894 Verifique
|isbn=(ajuda) - ↑ Katherine L. Wisner; Yael Nillni (eds.) (2020). Perinatal Depression (em inglês) 1ª ed. [S.l.]: American Psychiatric Publishing. ISBN 978-1615372369 Verifique
|isbn=(ajuda) - ↑ Vikram Patel;Crick Lund;Charlotte Hanlon; et al. (outubro de 2018). «The Lancet Commission on global mental health and sustainable development». The Lancet (em inglês). 392: 1553–1598. doi:10.1016/S0140-6736(18)31612-X. Consultado em 10 de abril de 2026
- ↑ World Health Organization (2016). «mhGAP Intervention Guide – Version 2.0». who.int (em inglês). WHO. Consultado em 10 de abril de 2026. Cópia arquivada em 5 de maio de 2022
- ↑ American Psychiatric Association (2020). «The American Psychiatric Association Practice Guideline for the Treatment of Patients With Schizophrenia (3rd ed.)» (PDF). psychiatry.org (em inglês). APA. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ National Institute for Health and Care Excellence (junho de 2022). «Depression in adults: treatment and management (NG222)». NICE (em inglês). NICE. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Ella J. Daly; et al. (setembro de 2019). «Esketamine Nasal Spray for Treatment-Resistant Depression: Efficacy and Safety in a Randomized Clinical Trial». JAMA Psychiatry (em inglês). 76: 893–903. doi:10.1001/jamapsychiatry.2019.1189. Consultado em 10 de abril de 2026
- ↑ Jean-Pascal Lefaucheur; et al. (maio de 2020). «Evidence-based guidelines on the therapeutic use of repetitive transcranial magnetic stimulation (rTMS), 2014–2018». Clinical Neurophysiology (em inglês). 131: 474–528. doi:10.1016/j.clinph.2019.11.002. Consultado em 10 de abril de 2026
- ↑ Daniel M. Blumberger; et al. (agosto de 2018). «Randomized Controlled Trial of Bilateral Theta Burst Stimulation for Treatment-Resistant Depression». The New England Journal of Medicine (em inglês). 378: 205–215. doi:10.1056/NEJMoa1807618. Consultado em 10 de abril de 2026
- ↑ Harold A. Sackeim; et al. (março de 2017). «Effectiveness of Electroconvulsive Therapy in Routine Clinical Practice and Cognitive Effects». JAMA Psychiatry (em inglês). 74: 101–108. doi:10.1001/jamapsychiatry.2016.2773. Consultado em 10 de abril de 2026
- ↑ Chantal W. Slotema; et al. (novembro de 2014). «Should We Expand the Toolbox of rTMS for Auditory Verbal Hallucinations? A Meta-analysis». Schizophrenia Bulletin (em inglês). 40: 1433–1442. doi:10.1093/schbul/sbu005. Consultado em 10 de abril de 2026
- ↑ David M. Taylor;Thomas R. E. Barnes;Allan H. Young (2021). The Maudsley Prescribing Guidelines in Psychiatry (em inglês) 14 ed. [S.l.]: Wiley-Blackwell. ISBN 978-1119772224
- ↑ Bagby, R. Michael; Ryder, Andrew G.; Schuller, Deanna R.; Marshall, Martin B. (novembro de 2004). «The Hamilton Depression Rating Scale: has the gold standard become a lead weight?». CMAJ (em inglês). Canadian Medical Association Journal. Consultado em 10 abril 2026
- ↑ American Psychiatric Association (2008). Handbook of Psychiatric Measures (em inglês) 2ª ed. [S.l.]: American Psychiatric Publishing. ISBN 978-1585622178 Verifique
|isbn=(ajuda) - ↑ Kroenke, Kurt; Spitzer, Robert L.; Williams, Janet B. W. (setembro de 2001). «The PHQ-9: Validity of a Brief Depression Severity Measure». Journal of General Internal Medicine (em inglês). Springer. Consultado em 10 abril 2026
- ↑ Spitzer, Robert L.; Kroenke, Kurt; Williams, Janet B. W.; Löwe, Bernd (maio de 2006). «A Brief Measure for Assessing Generalized Anxiety Disorder: The GAD-7». Archives of Internal Medicine (em inglês). American Medical Association. Consultado em 10 abril 2026. Cópia arquivada em 18 de fevereiro de 2026
- ↑ Leucht, Stefan; Kane, John M.; Kissling, Werner; Hamann, Johannes; Etschel, Eva; Engel, Rolf R. (julho de 2005). «Clinical implications of Brief Psychiatric Rating Scale scores». American Journal of Psychiatry (em inglês). American Psychiatric Association. Consultado em 10 abril 2026
- ↑ Folstein, Marshal F.; Folstein, Susan E.; McHugh, Paul R. (novembro de 1975). «"Mini-mental state": A practical method for grading the cognitive state of patients for the clinician». Journal of Psychiatric Research (em inglês). Elsevier. Consultado em 10 abril 2026
- ↑ Nasreddine, Ziad S.; Phillips, Natalie A.; Bédirian, Valérie; et al. (abril de 2005). «The Montreal Cognitive Assessment (MoCA): A Brief Screening Tool For Mild Cognitive Impairment». Journal of the American Geriatrics Society (em inglês). Wiley. Consultado em 10 abril 2026
- ↑ Brucki, Sônia M. D.; Nitrini, Ricardo; Caramelli, Paulo; Bertolucci, Paulo H. F.; Okamoto, Ivan H. (setembro de 2003). «Sugestões para o uso do Mini-Exame do Estado Mental no Brasil». Arquivos de Neuro-Psiquiatria. Associação Arquivos de Neuro-Psiquiatria. Consultado em 10 abril 2026
- ↑ American Psychiatric Association (2013). Diagnostic and Statistical Manual of Mental Disorders (DSM-5) (em inglês) 5ª ed. [S.l.]: American Psychiatric Publishing. ISBN 978-0890425558
- ↑ JAMA Network (2026). «JAMA Network». jamanetwork.com (em inglês). American Medical Association. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ CANMAT (2026). «Canadian Network for Mood and Anxiety Treatments (CANMAT)». canmat.org (em inglês). CANMAT. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ CANMAT (2023). «Resources and Clinical Guidelines». canmat.org (em inglês). CANMAT. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ JAMA (2025). «Instructions for Authors: Review and Clinical Guidelines Synopsis Articles». jamanetwork.com (em inglês). American Medical Association. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Sidney H. Kennedy;Raymond W. Lam;Roger S. McIntyre; et al. (agosto de 2023). «Canadian Network for Mood and Anxiety Treatments (CANMAT) 2023 Clinical Guidelines for the Management of Adults with Major Depressive Disorder». The Canadian Journal of Psychiatry (em inglês). SAGE. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ CANMAT (2023). «CANMAT 2023 Depression Guidelines: Algorithms and Patient Tools». canmat.org (em inglês). CANMAT. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Lakshmi N. Yatham;Roumen Milev;Sidney H. Kennedy; et al. (março de 2018). «Canadian Network for Mood and Anxiety Treatments (CANMAT) and International Society for Bipolar Disorders (ISBD) 2018 Guidelines for the Management of Patients with Bipolar Disorder». Bipolar Disorders (em inglês). Wiley. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ CANMAT (2021). «CANMAT–ISBD Bipolar Guidelines: Clinician and Patient Resources». canmat.org (em inglês). CANMAT. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Elizabeth A. Hoge;Alexandra Ivkovic;Gregory L. Fricchione (setembro de 2022). «Generalized Anxiety Disorder and Panic Disorder in Adults: A Review». JAMA (em inglês). American Medical Association. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Ella J. Daly; et al. (junho de 2019). «Efficacy and Safety of Esketamine Nasal Spray Plus Oral Antidepressant in Treatment-Resistant Depression». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Harold A. Sackeim; et al. (março de 2017). «Effectiveness of Electroconvulsive Therapy in Routine Clinical Practice and Cognitive Effects». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 de abril de 2026. Cópia arquivada em 5 de dezembro de 2018
- ↑ Daniel E. Jonas; et al. (maio de 2014). «Pharmacotherapy for Adults With Alcohol Use Disorders in Outpatient Settings: A Systematic Review and Meta-analysis». JAMA (em inglês). American Medical Association. Consultado em 10 de abril de 2026. Cópia arquivada em 9 de maio de 2018
- ↑ Tao Guo; et al. (outubro de 2015). «Measurement-Based Care Versus Standard Care for Major Depression: A Randomized Controlled Trial». JAMA (em inglês). American Medical Association. Consultado em 10 de abril de 2026. Cópia arquivada em 10 de julho de 2017
- ↑ CANMAT (2023). «CANMAT 2023 Depression Guidelines: Algorithms and Patient Tools». canmat.org (em inglês). CANMAT. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ JAMA Network (2026). «JAMA Network». jamanetwork.com (em inglês). American Medical Association. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Kennedy SH;Lam RW;McIntyre RS; et al. (agosto de 2023). «CANMAT 2023 Clinical Guidelines for MDD (Considerations for Special Populations)». The Canadian Journal of Psychiatry (em inglês). SAGE. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Hoge EA;Ivkovic A;Fricchione GL (setembro de 2022). «Generalized Anxiety Disorder and Panic Disorder in Adults: A Review (Safety and Tolerability)». JAMA (em inglês). American Medical Association. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ CANMAT (2023). «Resources and Clinical Guidelines (Updates and Emerging Treatments)». canmat.org (em inglês). CANMAT. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Daly EJ; et al. (junho de 2019). «Esketamine for Treatment-Resistant Depression: Trial Evidence and Clinical Considerations». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 de abril de 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Gabbard, GO (2014). Gabbard's Treatments of Psychiatric Disorders (em inglês) 5ª ed. [S.l.]: American Psychiatric Publishing. pp. 1–20
- ↑ McHugh, PR; Slavney, PR (1998). The Perspectives of Psychiatry (em inglês) 2ª ed. [S.l.]: Johns Hopkins University Press. pp. 1–30
- ↑ Cuijpers, P.; et al. (2014). «Combined pharmacotherapy and psychotherapy for depression: A systematic review and meta-analysis». World Psychiatry (em inglês). World Psychiatric Association. Consultado em 10 de abril de 2026
- ↑ Associação Brasileira de Psiquiatria (2023). «Diretrizes da Associação Brasileira de Psiquiatria». ABP. ABP. Consultado em 10 de abril de 2026
- ↑ World Health Organization (2021). «WHO Mental Health Action Plan 2013-2030». WHO (em inglês). WHO. Consultado em 10 de abril de 2026
- ↑ Amarante, P (2019). «Reforma psiquiátrica e CAPS no Brasil». Ciência & Saúde Coletiva. ABRASCO. Consultado em 10 de abril de 2026
- ↑ American Psychiatric Association (2014). DSM-5: Manual Diagnóstico e Estatístico de Transtornos Mentais. [S.l.]: Artmed. pp. 749–759
- ↑ Silva, AG (2022). «Desafios culturais na psiquiatria brasileira». Saúde e Sociedade. USP. Consultado em 10 de abril de 2026
- ↑ Mezzich, JE (2013). «Patient-centered care in psychiatry». World Psychiatry (em inglês). World Psychiatric Association. Consultado em 10 de abril de 2026
- ↑ Drake, RE; et al. (2014). «Shared decision-making in mental health care». Psychiatric Services (em inglês). American Psychiatric Association. Consultado em 10 de abril de 2026
- ↑ Cipriani, A.; et al. (fevereiro de 2018). «Comparative efficacy and acceptability of 21 antidepressant drugs for the acute treatment of adults with major depressive disorder: a systematic review and network meta-analysis». The Lancet (em inglês). Elsevier. Consultado em 10 de abril de 2026
- ↑ Stahl, S. M. (2021). Stahl’s Essential Psychopharmacology (em inglês) 5ª ed. [S.l.]: Cambridge University Press. ISBN 9781108926014 Verifique
|isbn=(ajuda) - ↑ U.S. Food and Drug Administration (março de 2019). «FDA approves new nasal spray medication for treatment-resistant depression». FDA (em inglês). FDA. Consultado em 10 de abril de 2026
- ↑ European Medicines Agency (junho de 2022). «Valdoxan (agomelatine): EPAR – Product information». EMA (em inglês). EMA. Consultado em 10 de abril de 2026
- ↑ Meltzer-Brody, S.; et al. (março de 2019). «Brexanolone Injection in Postpartum Depression». New England Journal of Medicine (em inglês). Massachusetts Medical Society. Consultado em 10 de abril de 2026
- ↑ U.S. Food and Drug Administration (agosto de 2023). «FDA approves first oral treatment for postpartum depression». FDA (em inglês). FDA. Consultado em 10 de abril de 2026. Cópia arquivada em 20 de março de 2026
- ↑ Tabuteau, H.; et al. (dezembro de 2022). «Dextromethorphan-Bupropion for Major Depressive Disorder: Randomized Clinical Trial». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 de abril de 2026
- ↑ Taylor, D.; Barnes, T.; Young, A. (2021). The Maudsley Prescribing Guidelines in Psychiatry (em inglês) 15ª ed. [S.l.]: Wiley-Blackwell. ISBN 9781119772224
- ↑ Németh, G.; et al. (junho de 2017). «Cariprazine versus risperidone in predominant negative symptoms of schizophrenia: randomized, double-blind trial». The Lancet (em inglês). Elsevier. Consultado em 10 de abril de 2026
- ↑ Kane, J. M.; et al. (dezembro de 2019). «Trial of Lumateperone for Schizophrenia». New England Journal of Medicine (em inglês). Massachusetts Medical Society. Consultado em 10 de abril de 2026
- ↑ Tiihonen, J.; et al. (fevereiro de 2017). «Real-World Effectiveness of Antipsychotic Treatments in a Nationwide Cohort of 29,823 Patients With Schizophrenia». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 de abril de 2026
- ↑ Cipriani, A.; et al. (junho de 2013). «Prevention of suicidal behavior with lithium treatment in patients with mood disorders: updated meta-analysis». Molecular Psychiatry (em inglês). Nature Publishing Group. Consultado em 10 de abril de 2026. Cópia arquivada em 22 de janeiro de 2025
- ↑ Cipriani, A.; et al. (abril de 2013). «Valproate for acute mania». Cochrane Database of Systematic Reviews (em inglês). Wiley. Consultado em 10 de abril de 2026
- ↑ Yatham, L. N.; et al. (junho de 2021). «Lamotrigine in the treatment of bipolar disorder». International Journal of Neuropsychopharmacology (em inglês). Oxford University Press. Consultado em 10 de abril de 2026
- ↑ Yatham, L. N.; et al. (junho de 2021). «The CANMAT and ISBD 2021 guidelines for the management of patients with bipolar disorder». Canadian Journal of Psychiatry (em inglês). SAGE. Consultado em 10 de abril de 2026
- ↑ Lader, M. (agosto de 2018). «Benzodiazepines revisited—will we ever learn?». BMJ (em inglês). BMJ Publishing Group. Consultado em 10 de abril de 2026
- ↑ Chessick, C. A.; et al. (abril de 2009). «Buspirone for generalized anxiety disorder». Cochrane Database of Systematic Reviews (em inglês). Wiley. Consultado em 10 de abril de 2026
- ↑ Krystal, A. D. (março de 2020). «Dual orexin receptor antagonists for the treatment of insomnia». The Lancet Psychiatry (em inglês). Elsevier. Consultado em 10 de abril de 2026
- ↑ Morin, C. M.; et al. (janeiro de 2022). «Daridorexant in Adults with Insomnia Disorder». New England Journal of Medicine (em inglês). Massachusetts Medical Society. Consultado em 10 de abril de 2026
- ↑ Cortese, S.; et al. (abril de 2018). «Comparative efficacy and tolerability of medications for attention-deficit hyperactivity disorder in children, adolescents, and adults: a systematic review and network meta-analysis». The Lancet Psychiatry (em inglês). Elsevier. Consultado em 10 de abril de 2026
- ↑ Michelson, D.; et al. (novembro de 2002). «Atomoxetine in the treatment of children and adolescents with ADHD». New England Journal of Medicine (em inglês). Massachusetts Medical Society. Consultado em 10 de abril de 2026
- ↑ Faraone, S. V.; et al. (novembro de 2021). «Efficacy and Safety of Viloxazine Extended-Release Capsules in Children With Attention-Deficit/Hyperactivity Disorder». JAMA Network Open (em inglês). American Medical Association. Consultado em 10 de abril de 2026
- ↑ Brunton, L.; Hilal-Dandan, R.; Knollmann, B. (2023). Goodman & Gilman’s The Pharmacological Basis of Therapeutics (em inglês) 14ª ed. [S.l.]: McGraw-Hill. ISBN 9781264258074 Verifique
|isbn=(ajuda) - ↑ American Psychiatric Association (dezembro de 2020). «APA Practice Guideline for the Treatment of Patients With Schizophrenia (2020)». Guideline Central (resumo oficial) (em inglês). APA. Consultado em 10 de abril de 2026
- ↑ Goodwin, G. M.; Aaronson, S. T.; et al. (novembro de 2022). «Single-Dose Psilocybin for a Treatment-Resistant Episode of Major Depression». The New England Journal of Medicine (em inglês). NEJM Group. Consultado em 10 de abril de 2026
- ↑ Mitchell, J. M.; Bogenschutz, M. P.; et al. (maio de 2021). «MDMA-assisted therapy for severe PTSD: a randomized, double-blind, placebo-controlled phase 3 study». Nature Medicine (em inglês). Nature Portfolio. Consultado em 10 de abril de 2026
- ↑ Mitchell, J. M.; Yazar-Klosinski, B.; et al. (setembro de 2023). «MDMA-assisted therapy for moderate to severe PTSD: a randomized, placebo-controlled phase 3 trial». Nature Medicine (em inglês). Nature Portfolio. Consultado em 10 de abril de 2026
- ↑ Kolata, G.; Jewett, C. (junho de 2024). «F.D.A. Panel Recommends Against MDMA Therapy for PTSD». The New York Times (em inglês). The New York Times Company. Consultado em 10 de abril de 2026
- ↑ Sanacora, G.; Frye, M. A.; et al. (abril de 2017). «A Consensus Statement on the Use of Ketamine in the Treatment of Mood Disorders». JAMA Psychiatry (em inglês). American Medical Association. Consultado em 10 de abril de 2026
- ↑ Zarate Jr., C. A.; Singh, J. B.; et al. (agosto de 2006). «A Randomized Trial of an N-Methyl-D-Aspartate Antagonist in Treatment-Resistant Major Depression». Archives of General Psychiatry (em inglês). American Medical Association. Consultado em 10 de abril de 2026
- ↑ Blumberger, D. M.; Vila-Rodriguez, F.; et al. (agosto de 2018). «Randomized Non-inferiority Trial of Bilateral Theta Burst Stimulation Versus High-Frequency rTMS in Treatment-Resistant Depression». The Lancet (em inglês). Elsevier. Consultado em 10 de abril de 2026
- ↑ Mutz, J.; Edgcumbe, D. R.; et al. (julho de 2019). «Comparative efficacy and acceptability of non-surgical brain stimulation for depression: systematic review and network meta-analysis». BMJ (em inglês). BMJ Publishing Group. Consultado em 10 de abril de 2026. Cópia arquivada em 23 de dezembro de 2025
- ↑ Mallet, L.; Polosan, M.; et al. (outubro de 2008). «Subthalamic Nucleus Stimulation in Severe Obsessive–Compulsive Disorder». The New England Journal of Medicine (em inglês). NEJM Group. Consultado em 10 de abril de 2026. Cópia arquivada em 13 de abril de 2024
- ↑ Holtzheimer, P. E.; Husain, M. M.; et al. (abril de 2017). «Subcallosal cingulate deep brain stimulation for treatment-resistant depression: a multisite, randomized, sham-controlled trial». The Lancet Psychiatry (em inglês). Elsevier. Consultado em 10 de abril de 2026
- ↑ Cuthbert, B. N.; Insel, T. R. (maio de 2013). «RDoC: Toward a New Classification Framework for Research on Mental Disorders». American Journal of Psychiatry (em inglês). American Psychiatric Association Publishing. Consultado em 10 de abril de 2026
- ↑ Insel, T. R.; Cuthbert, B. N.; et al. (outubro de 2021). «Precision psychiatry: a new era of personalized mental health care». Nature Medicine (em inglês). Nature Portfolio. Consultado em 10 de abril de 2026
- ↑ Torous, J.; Wykes, T. (outubro de 2020). «Digital mental health and COVID-19: Using technology today to accelerate the curve on access and quality tomorrow». World Psychiatry (em inglês). Wiley-Blackwell. Consultado em 10 de abril de 2026
- ↑ Patel, V.; Saxena, S.; et al. (outubro de 2018). «The Lancet Commission on Global Mental Health and Sustainable Development». The Lancet (em inglês). Elsevier. Consultado em 10 de abril de 2026
- ↑ Unzicker, R.; Wolters, K. P.; Robinson, D. E. (20 jan. 2000). «From Privileges to Rights: People Labeled with Psychiatric Disabilities Speak for Themselves». ncd.gov. National Council on Disability. Consultado em 10 abr. 2026. Cópia arquivada em 28 dez. 2010
- ↑ Lee, S.; Rothbard, A. B.; Noll, E. L. (set. 2012). «Length of inpatient stay of persons with serious mental illness: effects of hospital and regional characteristics». Psychiatric Services (em inglês). 63 (9): 889–895. PMID 22751995. doi:10.1176/appi.ps.201100412
- ↑ Mojtabai, R.; Olfson, M. (ago. 2008). «National trends in psychotherapy by office‑based psychiatrists». Archives of General Psychiatry (em inglês). 65 (8): 962–970. PMID 18678801. doi:10.1001/archpsyc.65.8.962
- ↑ Clemens, N. A. (mar. 2010). «New parity, same old attitude towards psychotherapy?». Journal of Psychiatric Practice (em inglês). 16 (2): 115–119. PMID 20511735. doi:10.1097/01.pra.0000369972.10650.5a
- ↑ Mellman, L. A. (mar. 2006). «How endangered is dynamic psychiatry in residency training?». J. Am. Acad. Psychoanalysis & Dynamic Psychiatry (em inglês). 34 (1): 127–133. PMID 16548751. doi:10.1521/jaap.2006.34.1.127
- ↑ Mojtabai, R.; Olfson, M. (jan. 2010). «National trends in psychotropic medication polypharmacy in office‑based psychiatry». Archives of General Psychiatry (em inglês). 67 (1): 26–36. PMID 20048220. doi:10.1001/archgenpsychiatry.2009.175
- ↑ Olfson, M.; Marcus, S. C.; Druss, B.; Elinson, L.; Tanielian, T.; Pincus, H. A. (jan. 2002). «National trends in the outpatient treatment of depression». JAMA (em inglês). 287 (2): 203–209. PMID 11779262. doi:10.1001/jama.287.2.203
- ↑ Harris, G. (5 mar. 2011). «Talk Doesn't Pay, So Psychiatry Turns to Drug Therapy». The New York Times (em inglês). The New York Times Company. Consultado em 10 abr. 2026. Cópia arquivada em 4 set. 2011
- ↑ Presidência da República (6 de abril de 2001). «Lei nº 10.216, de 6 de abril de 2001». Planalto. Governo Federal do Brasil. Consultado em 10 de abril de 2026. Cópia arquivada em 29 de fevereiro de 2020
- ↑ República Portuguesa (24 de julho de 1998). «Lei n.º 36/98, de 24 de julho (Regime jurídico da saúde mental)». Diário da República Eletrónico. Governo de Portugal. Consultado em 10 de abril de 2026
- ↑ De Girolamo, G.; Barbato, A.; Bracco, R.; et al. (1993). «Changing aspects of psychiatric inpatient treatment». European Psychiatry (em inglês). 8 (4): 201–210
- ↑ Fisher, W. H.; Geller, J. L.; McManus, D. L. (2016). Same Problem, Different Century: Issues in Recreating the Functions of Public Psychiatric Hospitals in Community-Based Settings. Col: Advances in Medical Sociology, vol. 17 (em inglês). [S.l.]: Emerald. pp. 3–25. doi:10.1108/s1057-629020160000017001
- ↑ Lutterman, T.; Shaw, R.; Fisher, W.; Manderscheid, R. (2017). «Trends in Psychiatric Inpatient Capacity, United States and Each State, 1970 to 2014» (PDF). National Association of State Mental Health Program Directors (em inglês). NASMHPD. Consultado em 10 abr. 2026. Cópia arquivada (PDF) em 1 set. 2022
- ↑ Bao, Y.; Sturm, R. (2001). «How do Trends for Behavioral Health Inpatient Care Differ from Medical Inpatient Care in U.S. Community Hospitals?» (PDF). The Journal of Mental Health Policy and Economics (em inglês). 4 (2): 55–63. PMID 11967466. Cópia arquivada (PDF) em 4 set. 2022
- ↑ Mechanic, D.; McAlpine, D. D.; Olfson, M. (1998). «Changing patterns of psychiatric inpatient care in the United States, 1988–1994». Archives of General Psychiatry (em inglês). 55 (9): 785–791. PMID 9736004. doi:10.1001/archpsyc.55.9.785
- ↑ Lee, S.; Rothbard, A. B.; Noll, E. L. (2012). «Length of inpatient stay of persons with serious mental illness: effects of hospital and regional characteristics». Psychiatric Services (em inglês). 63 (9): 889–895. PMID 22751995. doi:10.1176/appi.ps.201100412
- ↑ The Washington Post (18 jun. 2021). «Japan's Mental Health Crisis: Patients in Restraints and Overcrowded Facilities». washingtonpost.com (em inglês). The Washington Post. Consultado em 10 abr. 2026
- ↑ Hasegawa, T. (2016). «精神科医療における隔離・身体拘束実態調査 ~その急増の背景要因を探り縮減への道筋を考える~ [Levantamento sobre isolamento e contenção física na assistência psiquiátrica: fatores e caminhos de redução]». 病院・地域精神医学 (Hospital & Community Psychiatry) (em japonês). 59 (1): 18–21
- ↑ World Health Organization (2003). Acute Inpatient Psychiatric Care: A Source Book (em inglês). Darlinghurst, Austrália: WHO. ISBN 978-0-9578073-1-0
- ↑ Unzicker, R.; Wolters, K. P.; Robinson, D. E. (20 jan. 2000). «From Privileges to Rights: People Labeled with Psychiatric Disabilities Speak for Themselves». National Council on Disability (em inglês). NCD. Consultado em 10 abr. 2026. Cópia arquivada em 28 dez. 2010
- ↑ World Health Organization (2003). Acute Inpatient Psychiatric Care: A Source Book (em inglês). Darlinghurst, Austrália: WHO. ISBN 978-0-9578073-1-0
- ↑ World Health Organization (2003). Acute Inpatient Psychiatric Care: A Source Book (em inglês). Darlinghurst, Austrália: WHO. ISBN 978-0-9578073-1-0
- ↑ Merck Manuals – Consumer Version (2024). «Treatment of Mental Illness». Merck Manuals (em inglês). Merck & Co. Consultado em 10 abr. 2026
- ↑ American Psychiatric Association (2025). «What is Mental Illness?». psychiatry.org (em inglês). APA. Consultado em 10 abr. 2026. Cópia arquivada em 5 de abril de 2026
- ↑ Pocobello, R.; Camilli, F.; Rossi, G.; Davì, M.; Corbascio, C.; Tancredi, D.; Oretti, A.; Bonavigo, T.; Galeazzi, G. M.; Wegenberger, O.; el Sehity, T. (2024). «No‑Restraint Committed General Hospital Psychiatric Units (SPDCs) in Italy—A Descriptive Organizational Study». Healthcare (em inglês). 12 (11): 1104. PMC 11171828
 . PMID 38891179. doi:10.3390/healthcare12111104
. PMID 38891179. doi:10.3390/healthcare12111104 - ↑ World Health Organization (2003). Acute Inpatient Psychiatric Care: A Source Book (em inglês). Darlinghurst, Austrália: WHO. ISBN 978-0-9578073-1-0
- ↑ de Souza, L. V.; et al. (2019). «Knowledge Translation for Improving the Care of Deinstitutionalized People With Severe Mental Illness in Health Policy». Frontiers in Pharmacology (em inglês). 10: 1470. doi:10.3389/fphar.2019.01470
- ↑ Næss, T. A.; et al. (2025). «Building and sustaining therapeutic relationships across treatment settings: a qualitative study of how patients navigate the group dynamics of mental healthcare». BMC Health Services Research (em inglês). 25: —. PMC 12036144

- ↑ «What is Telepsychiatry?». American Psychiatric Association (em inglês). APA. Consultado em 20 fev. 2023
- ↑ «What is Telemental Health?». National Institute of Mental Health (em inglês). NIMH. Consultado em 20 fev. 2023
- ↑ Schlief, M.; Saunders, K. R. K.; Appleton, R.; et al. (29 set. 2022). «Synthesis of the Evidence on What Works for Whom in Telemental Health: Rapid Realist Review». Interactive Journal of Medical Research (em inglês). 11 (2): e38239. PMC 9524537
 . PMID 35767691. doi:10.2196/38239
. PMID 35767691. doi:10.2196/38239 - ↑ Schuster, R.; Fischer, E.; Jansen, C.; et al. (2022). «Blending internet‑based and tele group treatment for depression». Internet Interventions (em inglês). 29. PMC 9204733
 . PMID 35722084. doi:10.1016/j.invent.2022.100551
. PMID 35722084. doi:10.1016/j.invent.2022.100551 - ↑ Barnett, P.; Goulding, L.; Casetta, C.; et al. (20 jul. 2021). «Implementation of telemental health services before COVID‑19: rapid umbrella review». Journal of Medical Internet Research (em inglês). 23 (7): e26492. PMC 8335619
 . PMID 34061758. doi:10.2196/26492
. PMID 34061758. doi:10.2196/26492 - ↑ Salmoiraghi, A.; Hussain, S. (set. 2015). «A systematic review of the use of telepsychiatry in acute settings». Journal of Psychiatric Practice (em inglês). 21 (5): 389–393. PMID 26348806. doi:10.1097/PRA.0000000000000103
- ↑ Bashshur, R. L.; Howell, J. D.; Krupinski, E. A.; Harms, K. M.; et al. (1 maio 2016). «The empirical foundations of telemedicine interventions in primary care». Telemedicine and e‑Health (em inglês). 22 (5): 342–375. PMC 4860623
 . PMID 27128779. doi:10.1089/tmj.2016.0045
. PMID 27128779. doi:10.1089/tmj.2016.0045 - ↑ Snoswell, C. L.; Chelberg, G.; De Guzman, K. R.; et al. (2021). «The clinical effectiveness of telehealth: A systematic review of meta‑analyses (2010–2019)». Journal of Telemedicine and Telecare (em inglês). 29 (9): 669–684. PMID 34184580. doi:10.1177/1357633X211022907
- ↑ Appleton, R.; Williams, J.; Vera San Juan, N.; et al. (9 dez. 2021). «Implementation, adoption, and perceptions of telemental health during COVID‑19: systematic review». Journal of Medical Internet Research (em inglês). 23 (12): e31746. PMC 8664153
 . PMID 34709179. doi:10.2196/31746
. PMID 34709179. doi:10.2196/31746 - ↑ Greer, B.; Robotham, D.; Simblett, S.; et al. (9 jan. 2019). «Digital exclusion among mental health service users: qualitative investigation». Journal of Medical Internet Research (em inglês). 21 (1): e11696. PMC 6329420
 . PMID 30626564. doi:10.2196/11696
. PMID 30626564. doi:10.2196/11696 - ↑ Schlief, M.; Saunders, K. R. K.; Appleton, R.; et al. (29 set. 2022). «Synthesis of the Evidence on What Works for Whom in Telemental Health». Interactive Journal of Medical Research (em inglês). 11 (2): e38239. PMC 9524537
 . PMID 35767691. doi:10.2196/38239
. PMID 35767691. doi:10.2196/38239 - ↑ Chen, P. V.; Helm, A.; Caloudas, S. G.; et al. (2 set. 2022). «Evidence of phone vs video‑conferencing for mental health treatments: a review». Current Psychiatry Reports (em inglês). 24 (10): 529–539. PMC 9437398
 . PMID 36053400. doi:10.1007/s11920-022-01359-8
. PMID 36053400. doi:10.1007/s11920-022-01359-8 - ↑ Connolly, S. L.; Miller, C. J.; Lindsay, J. A.; Bauer, M. S. (6 jan. 2020). «Providers' attitudes toward telemental health via videoconferencing: systematic review». Clinical Psychology: Science and Practice (em inglês). 27 (2). PMC 9367168
 . PMID 35966216. doi:10.1111/cpsp.12311
. PMID 35966216. doi:10.1111/cpsp.12311 - ↑ Ikelheimer, D. M. (2008). «Treatment of opioid dependence via home‑based telepsychiatry». Psychiatric Services (em inglês). 59 (10): 1218–1219. PMID 18832513. doi:10.1176/appi.ps.59.10.1218‑a Verifique
|doi=(ajuda) - ↑ Lambert, K.; Wertheimer, M. (1 fev. 2016). «Telepsychiatry: Who, What, Where, and How». Psychiatric News (em inglês). 51 (3): 1. doi:10.1176/appi.pn.2016.2a13
- ↑ Hubley, S.; Lynch, S. B.; Schneck, C.; Thomas, M.; Shore, J. (2016). «Review of key telepsychiatry outcomes». World Journal of Psychiatry (em inglês). 6 (2): 269–282. PMC 4919267
 . PMID 27354970. doi:10.5498/wjp.v6.i2.269
. PMID 27354970. doi:10.5498/wjp.v6.i2.269 - ↑ Hilty, D. M.; Sunderji, N.; Suo, S.; Chan, S.; McCarron, R. M. (2 nov. 2018). «Telepsychiatry and other technologies for integrated care». International Review of Psychiatry (em inglês). 30 (6): 292–309. PMID 30821540. doi:10.1080/09540261.2019.1571483
- ↑ Miller, T. W.; Burton, D. C.; Hill, K.; et al. (2005). «Telepsychiatry: critical dimensions for forensic services». Journal of the American Academy of Psychiatry and the Law (em inglês). 33 (4): 539–546. PMID 16394233
- ↑ Shore, J. H.; Hilty, D. M.; Yellowlees, P. (2007). «Emergency management guidelines for telepsychiatry». General Hospital Psychiatry (em inglês). 29 (3): 199–206. PMC 1986661
 . PMID 17484936. doi:10.1016/j.genhosppsych.2007.01.013
. PMID 17484936. doi:10.1016/j.genhosppsych.2007.01.013 - ↑ Williams, M.; Pfeffer, M.; Boyle, J.; Hilty, D. M. (dez. 2009). «Telepsychiatry in the Emergency Department: Overview and Case Studies» (PDF). California HealthCare Foundation (em inglês). CHCF. Consultado em 10 abr. 2026. Cópia arquivada (PDF) em 1 nov. 2013
- ↑ Varrell, J. R. (9 jan. 2014). «Alleviate Psychiatric Boarding in Washington with Telepsychiatry». InSight Bulletin (em inglês). —. Consultado em 2 fev. 2023. Cópia arquivada em 8 mar. 2016
- ↑ Adaji, A.; Fortney, J. (jul. 2017). «Telepsychiatry in integrated care settings». Focus: Journal of Life Long Learning in Psychiatry (em inglês). 15 (3): 257–263. PMC 6519551
 . PMID 31975855. doi:10.1176/appi.focus.20170007
. PMID 31975855. doi:10.1176/appi.focus.20170007 - ↑ Hollis, C.; Hall, C. L.; Jones, R.; et al. (out. 2021). «Therapist‑supported online behavioural intervention for tics (ORBIT): RCT». The Lancet Psychiatry (em inglês). 8 (10): 871–882. PMC 8460453
 . PMID 34480868. doi:10.1016/S2215-0366(21)00235-2
. PMID 34480868. doi:10.1016/S2215-0366(21)00235-2 - ↑ NIHR Evidence (4 mar. 2022). «Children with tics can be helped by a new online treatment». NIHR (em inglês). National Institute for Health and Care Research. doi:10.3310/alert_49151. Consultado em 10 abr. 2026
- ↑ Khan, K.; Hollis, C.; Hall, C. L.; et al. (31 ago. 2022). «Factors influencing efficacy of an online behavioural intervention for tics». Journal of Behavioral and Cognitive Therapy (em inglês). 32 (3): 197–206. doi:10.1016/j.jbct.2022.02.005
- ↑ University of Manchester (2007). «Research in Psychiatry». manchester.ac.uk. University of Manchester. Consultado em 13 out. 2007. Cópia arquivada em 23 dez. 2007
- ↑ «New York State Psychiatric Institute». nyspi.org. NYSPI. 15 mar. 2007. Consultado em 13 out. 2007. Cópia arquivada em 5 nov. 2020
- ↑ «Canadian Psychiatric Research Foundation». cprf.ca. CPRF. 27 jul. 2007. Consultado em 13 out. 2007. Cópia arquivada em 10 out. 2007
- ↑ «Journal of Psychiatric Research». elsevier.com. Elsevier. 8 out. 2007. Consultado em 13 out. 2007. Cópia arquivada em 30 set. 2020
- ↑ Mitchell, J. E.; Crosby, R. D.; Wonderlich, S. A.; Adson, D. E. (2000). Elements of Clinical Research in Psychiatry (em inglês) 1ª ed. [S.l.]: American Psychiatric Press. ISBN 978-0880488020
- ↑ Brock, D. W. (1993). Informed Consent (em inglês). [S.l.]: Cambridge University Press. p. 21–54. ISBN 978-0511625350
- ↑ Hellman, S.; Hellman, D. S. (1991). «Of Mice but Not Men: Problems of the Randomized Clinical Trial». The New England Journal of Medicine (em inglês). 324 (22): 1585–1589. doi:10.1056/NEJM199105303242208
- ↑ Voronka, J. (2019). Slow Death through Evidence-Based Research (em inglês). [S.l.]: University of Toronto Press. p. 80–96. ISBN 978-1442629981
- ↑ Corcoran, C.; Malaspina, D.; Hercher, L. (2005). «Prodromal interventions for schizophrenia vulnerability: the risks of being "at risk."». Schizophrenia Research (em inglês). 73 (2): 173–184. doi:10.1016/j.schres.2004.05.021
- ↑ Kessler, R. C.; Ustün, T. B. (2004). «The WHO Composite International Diagnostic Interview (CIDI)». International Journal of Methods in Psychiatric Research (em inglês). 13 (2): 93–121. doi:10.1002/mpr.168
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ Patel, V.; Saxena, S.; Lund, C.; et al. (2018). «The Lancet Commission on global mental health and sustainable development». The Lancet (em inglês). 392: 1553–1598. doi:10.1016/S0140-6736(18)31612-X
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ Charlson, F. J.; et al. (2022). «Global, regional, and national burden of 12 mental disorders, 1990–2019». The Lancet Psychiatry (em inglês). 9 (2): 137–150. doi:10.1016/S2215-0366(21)00395-3
- ↑ Santomauro, D. F.; et al. (2021). «Global prevalence and burden of depressive and anxiety disorders in 2020 due to the COVID-19 pandemic». The Lancet Psychiatry (em inglês). Elsevier. Consultado em 13 abr. 2026
- ↑ World Health Organization (2020). «The impact of COVID-19 on mental, neurological and substance use services: rapid assessment». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ World Health Organization (2021). «Suicide worldwide in 2019». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ United Nations Office on Drugs and Crime (2023). «World Drug Report 2023». unodc.org (em inglês). UNODC. Consultado em 13 abr. 2026
- ↑ World Health Organization (2021). «Global status report on the public health response to dementia». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ World Health Organization & Calouste Gulbenkian Foundation (2014). «Social determinants of mental health». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Charlson, F.; et al. (2019). «The burden of mental disorders in conflict settings: a systematic review and meta-analysis». PLOS Medicine (em inglês). PLOS. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «Policy brief: Mental health and climate change». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ UNICEF (2021). «The State of the World's Children 2021: On My Mind». unicef.org (em inglês). UNICEF. Consultado em 13 abr. 2026
- ↑ Fisher, J.; et al. (2012). «Prevalence and determinants of common perinatal mental disorders». Bulletin of the WHO (em inglês). 90 (2): 139–149. doi:10.2471/BLT.11.091850
- ↑ World Health Organization (2021). «Mental Health Atlas 2020». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ World Health Organization (2023). «mhGAP: Mental Health Gap Action Programme». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Thornicroft, G.; et al. (2009). «Global pattern of experienced and anticipated discrimination against people with schizophrenia». The Lancet (em inglês). 373 (9661): 408–415. doi:10.1016/S0140-6736(08)61817-6
- ↑ OECD (2021). «A New Benchmark for Mental Health Systems». oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ United Nations (2006). «Convention on the Rights of Persons with Disabilities». un.org (em inglês). UN. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Patel, V.; Saxena, S.; Lund, C.; et al. (2018). «The Lancet Commission on global mental health and sustainable development». The Lancet (em inglês). 392: 1553–1598. doi:10.1016/S0140-6736(18)31612-X
- ↑ Torous, J.; Wykes, T. (2020). «Digital mental health and COVID‑19: Using technology to accelerate access and quality». World Psychiatry (em inglês). Wiley. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ Charlson, F. J.; et al. (2022). «Global, regional, and national burden of 12 mental disorders, 1990–2019». The Lancet Psychiatry (em inglês). 9 (2): 137–150. doi:10.1016/S2215-0366(21)00395-3
- ↑ Santomauro, D. F.; et al. (2021). «Global prevalence and burden of depressive and anxiety disorders in 2020 due to the COVID-19 pandemic». The Lancet Psychiatry (em inglês). Elsevier. Consultado em 13 abr. 2026
- ↑ Sullivan, P. F.; Geschwind, D. H. (2019). «Psychiatric genomics: an update and an agenda». Nature Reviews Genetics (em inglês). 20 (12): 651–668. doi:10.1038/s41576-018-0003-1
- ↑ OPAS/OMS (2024). «Transtornos mentais». OPAS/OMS. Organização Pan‑Americana da Saúde. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ World Health Organization (2017). «Depression and Other Common Mental Disorders: Global Health Estimates». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Frota, S.; et al. (2018). «Neurotrophic factors and neuroplasticity pathways in depression». Psychopharmacology (em inglês). 235. 219 páginas. doi:10.1007/s00213-018-4950-4
- ↑ Dowlati, Y.; et al. (2010). «A meta‑analysis of cytokines in major depression». Biological Psychiatry (em inglês). 67 (5): 446–457. doi:10.1016/j.biopsych.2009.09.033
- ↑ Schmaal, L.; et al. (2016). «Subcortical brain alterations in major depressive disorder». Molecular Psychiatry (em inglês). 21: 806–812. doi:10.1038/mp.2015.69
- ↑ Merikangas, K. R.; et al. (2011). «Prevalence and correlates of bipolar spectrum disorder in the world mental health survey initiative». Archives of General Psychiatry (em inglês). 68 (3): 241–251. doi:10.1001/archgenpsychiatry.2011.12
- ↑ Stahl, E. A.; et al. (2019). «Genome‑wide association study identifies 30 loci associated with bipolar disorder». Nature Genetics (em inglês). 51: 793–803. doi:10.1038/s41588-019-0397-8
- ↑ Saha, S.; et al. (2005). «A systematic review of the prevalence of schizophrenia». PLoS Medicine (em inglês). 2 (5): e141. doi:10.1371/journal.pmed.0020141
- ↑ Sekar, A.; et al. (2016). «Schizophrenia risk from complex variation of complement component 4». Nature (em inglês). 530: 177–183. doi:10.1038/nature16549
- ↑ van Erp, T. G. M.; et al. (2016). «Subcortical brain volume abnormalities in 2028 individuals with schizophrenia». Molecular Psychiatry (em inglês). 21: 547–553. doi:10.1038/mp.2015.63
- ↑ Baxter, A. J.; et al. (2013). «Global prevalence of anxiety disorders: a systematic review and meta-regression». Psychological Medicine (em inglês). 43 (5): 897–910. doi:10.1017/S003329171200147X
- ↑ World Health Organization (2017). «Depression and Other Common Mental Disorders: Global Health Estimates». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Etkin, A.; Wager, T. D. (2007). «Functional neuroimaging of anxiety». American Journal of Psychiatry (em inglês). 164 (10): 1476–1488. doi:10.1176/appi.ajp.2007.07030504
- ↑ Ruscio, A. M.; et al. (2010). «The epidemiology of obsessive-compulsive disorder». Molecular Psychiatry (em inglês). 15: 53–63. doi:10.1038/mp.2008.94
- ↑ Koenen, K. C.; et al. (2017). «Posttraumatic stress disorder in the WHO World Mental Health Surveys». Psychological Medicine (em inglês). 47 (13): 2260–2274. doi:10.1017/S0033291717000708
- ↑ Charlson, F.; et al. (2019). «The burden of mental disorders in conflict settings». PLOS Medicine (em inglês). PLOS. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «Autism Spectrum Disorders». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Polanczyk, G.; et al. (2015). «ADHD prevalence estimates across the globe». Current Psychiatry Reports (em inglês). 17 (9): 564. doi:10.1007/s11920-015-0610-7
- ↑ Galmiche, M.; et al. (2019). «Prevalence of eating disorders over the 2000–2018 period». The American Journal of Clinical Nutrition (em inglês). 109 (5): 1402–1413. doi:10.1093/ajcn/nqy342
- ↑ World Health Organization (2018). «Global status report on alcohol and health 2018». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ UNODC (2023). «World Drug Report 2023». unodc.org (em inglês). United Nations Office on Drugs and Crime. Consultado em 13 abr. 2026
- ↑ Huang, Y.; et al. (2009). «Prevalence of personality disorders in community samples». PLoS ONE (em inglês). 4 (4): e5599. doi:10.1371/journal.pone.0005599
- ↑ World Health Organization (2021). «Global status report on the public health response to dementia». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Osimo, E. F.; et al. (2019). «Inflammatory markers in depression and psychosis: a meta‑analysis». Molecular Psychiatry (em inglês). 24: 946–957. doi:10.1038/s41380-018-0257-6
- ↑ Drysdale, A. T.; et al. (2017). «Resting‑state connectivity biomarkers define neurophysiological subtypes of depression». Nature Medicine (em inglês). 23: 28–38. doi:10.1038/nm.4246
- ↑ Rabuzzi M (November 1997). «Butterfly Etymology». Cultural Entomology Digest (4). Cópia arquivada em 3 December 1998 Verifique data em:
|arquivodata=, |data=(ajuda) - ↑ James FE (July 1991). «Psyche». Psychiatric Bulletin. 15 (7): 429–31. doi:10.1192/pb.15.7.429
 Verifique data em:
Verifique data em: |data=(ajuda) - ↑ Thornicroft, G.; Tansella, M. (2009). The Balanced Care Model in Mental Health (em inglês) 1ª ed. [S.l.]: Cambridge University Press. ISBN 978-0521728911
- ↑ NHS England (2016). «NHS Mental Health Taskforce & Implementing the Five Year Forward View». england.nhs.uk (em inglês). NHS England. Consultado em 13 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ OECD (2023). «Psychiatric care beds (indicator)». OECD Data (em inglês). Organisation for Economic Co-operation and Development. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming Mental Health for All». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ OECD (2025). «OECD Health Statistics: Suicide rates». stats.oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ Centers for Disease Control and Prevention (2025). «Drug Overdose Deaths». cdc.gov (em inglês). CDC. Consultado em 13 abr. 2026
- ↑ Public Health Agency of Canada (2025). «Opioid- and Stimulant-related Harms in Canada». health-infobase.canada.ca (em inglês). PHAC. Consultado em 13 abr. 2026
- ↑ Santomauro, D. F.; et al. (2021). «Global prevalence and burden of depressive and anxiety disorders in 2020 due to COVID-19». The Lancet Psychiatry (em inglês). Elsevier. Consultado em 13 abr. 2026
- ↑ Mental Health Commission of Canada (2012). «Changing Directions, Changing Lives: The Mental Health Strategy for Canada». mentalhealthcommission.ca (em inglês). MHCC. Consultado em 13 abr. 2026
- ↑ Ministry of Health New Zealand (2022). «Te Oranga Hinengaro: Mental Health and Addiction System and Service Framework 2022–2032». health.govt.nz (em inglês). Ministry of Health NZ. Consultado em 13 abr. 2026
- ↑ U.S. Department of Labor (2024). «Mental Health Parity and Addiction Equity Act». dol.gov (em inglês). DoL. Consultado em 13 abr. 2026
- ↑ The Commonwealth Fund (2019). «Assessing the ACA's Mental Health and Addiction Coverage». commonwealthfund.org (em inglês). The Commonwealth Fund. Consultado em 13 abr. 2026
- ↑ MHCC (2012). «Changing Directions, Changing Lives». mentalhealthcommission.ca (em inglês). Mental Health Commission of Canada. Consultado em 13 abr. 2026
- ↑ NHS England (2024). «Talking Therapies (IAPT)». england.nhs.uk (em inglês). NHS England. Consultado em 13 abr. 2026
- ↑ Myers-JDC-Brookdale Institute (2016). «Israel's Mental Health Reform» (PDF). jdc.org (em inglês). Myers-JDC-Brookdale. Consultado em 13 abr. 2026
- ↑ Ministry of Health, Labour and Welfare (2023). «Overview of Health and Welfare in Japan» (PDF). mhlw.go.jp (em inglês). MHLW. Consultado em 13 abr. 2026
- ↑ Ministry of Health and Welfare (Republic of Korea) (2023). «Comprehensive Plan for National Mental Health Promotion». mohw.go.kr (em inglês). MOHW. Consultado em 13 abr. 2026
- ↑ Australian Government Department of Health and Aged Care (2024). «Better Access Initiative». health.gov.au (em inglês). DoHAC. Consultado em 13 abr. 2026
- ↑ Productivity Commission (Australia) (2020). «Productivity Commission Inquiry Report: Mental Health». productivity.gov.au (em inglês). Australian Government. Consultado em 13 abr. 2026
- ↑ Government Inquiry NZ (2018). «He Ara Oranga: Report of the Government Inquiry into Mental Health and Addiction». mentalhealth.inquiry.govt.nz (em inglês). New Zealand Government. Consultado em 13 abr. 2026
- ↑ OECD (2021). «A New Benchmark for Mental Health Systems». oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ NICE (2014 (updates)). «Psychosis and schizophrenia in adults: prevention and management». nice.org.uk (em inglês). NICE. Consultado em 13 abr. 2026 Verifique data em:
|data=(ajuda) - ↑ U.S. Food and Drug Administration (2019). «FDA approves esketamine for TRD». fda.gov (em inglês). FDA. Consultado em 13 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Therapeutic Goods Administration (1 jul. 2023). «Psilocybin and MDMA rescheduled to Schedule 8». tga.gov.au (em inglês). Australian Government. Consultado em 13 abr. 2026
- ↑ Kolata, G.; Jewett, C. (4 jun. 2024). «F.D.A. Panel Recommends Against MDMA Therapy for PTSD». nytimes.com (em inglês). The New York Times. Consultado em 13 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Torous, J.; Wykes, T. (2020). «Digital mental health and COVID‑19: using technology to accelerate access and quality». World Psychiatry (em inglês). Wiley. Consultado em 13 abr. 2026
- ↑ United Nations (2006). «Convention on the Rights of Persons with Disabilities». un.org (em inglês). UN. Consultado em 13 abr. 2026
- ↑ World Psychiatric Association (2022). «Alternatives to Coercion in Mental Health Care: WPA Position Statement». wpanet.org (em inglês). WPA. Consultado em 13 abr. 2026
- ↑ OECD (2021). «A New Benchmark for Mental Health Systems». oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ OECD (2023). «Psychiatric care beds (indicator)». OECD Data (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming Mental Health for All». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Charlson, F. J.; et al. (2022). «Global, regional, and national burden of 12 mental disorders, 1990–2019». The Lancet Psychiatry (em inglês). 9 (2): 137–150. doi:10.1016/S2215-0366(21)00395-3
- ↑ UNODC (2023). «World Drug Report 2023». unodc.org (em inglês). United Nations Office on Drugs and Crime. Consultado em 13 abr. 2026
- ↑ NHS England (2019). «NHS Long Term Plan – Mental Health». longtermplan.nhs.uk (em inglês). NHS England. Consultado em 13 abr. 2026
- ↑ Productivity Commission (2020). «Mental Health Inquiry Report». productivity.gov.au (em inglês). Australian Government. Consultado em 13 abr. 2026
- ↑ New Zealand Treasury (2019). «Wellbeing Budget 2019 – Mental Health». budget.govt.nz (em inglês). New Zealand Government. Consultado em 13 abr. 2026
- ↑ Myers-JDC-Brookdale Institute (2016). «Israel's Mental Health Reform» (PDF). jdc.org (em inglês). Myers-JDC-Brookdale. Consultado em 13 abr. 2026
- ↑ OECD (2021). «A New Benchmark for Mental Health Systems». oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming Mental Health for All». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Torous, J.; Wykes, T. (2020). «Digital mental health and COVID‑19». World Psychiatry (em inglês). Wiley. Consultado em 13 abr. 2026
- ↑ Cavaleiro, C. (2012). A Psiquiatria em Portugal: Protagonistas e história conceptual (1900–1933) (PDF) 1ª ed. [S.l.]: Universidade de Coimbra (Estudo Geral). pp. —
- ↑ Onocko-Campos, R.; et al. (2017). Portugal e Brasil no cenário da saúde mental (PDF) 1ª ed. [S.l.]: Universidade de Coimbra (Estudo Geral). pp. —
- ↑ Gomes, J. (10 out. 2019). «Saúde Mental em Portugal: caminhos de futuro». Público. Público. Consultado em 10 abr. 2026
- ↑ Ferreira, S. (2023). «Entre o perfeito e o possível: etnografia do bom cuidado na doença mental grave em Portugal». Academia.edu. —. Consultado em 10 abr. 2026
- ↑ Sociedade Portuguesa de Psiquiatria e Saúde Mental (2023). «Perturbação Mental em Números». sppsm.org. SPPSM. Consultado em 13 abr. 2026
- ↑ Médis (2023). «Perturbações mentais mais comuns: dados em Portugal». medis.pt. Médis. Consultado em 13 abr. 2026
- ↑ Cavaleiro, C. (2012). A Psiquiatria em Portugal: Protagonistas e história conceptual (1900–1933) (PDF) 1ª ed. [S.l.]: Universidade de Coimbra (Estudo Geral). pp. —
- ↑ Affidea Portugal (2024). «Consulta de Psiquiatria – Onde fazer?». affidea.pt. Affidea. Consultado em 10 abr. 2026
- ↑ Gomes, J. (10 out. 2019). «Saúde Mental em Portugal: caminhos de futuro». Público. Público. Consultado em 10 abr. 2026
- ↑ Onocko-Campos, R.; et al. (2017). Portugal e Brasil no cenário da saúde mental (PDF) 1ª ed. [S.l.]: Universidade de Coimbra (Estudo Geral). pp. —
- ↑ Gomes, J. (10 out. 2019). «Saúde Mental em Portugal: caminhos de futuro». Público. Público. Consultado em 10 abr. 2026
- ↑ Moreira, M. (2018). «Breves impressões sobre o contexto atual da Psicanálise em Portugal». APPOA. APPOA. Consultado em 10 abr. 2026
- ↑ Gomes, J. (10 out. 2019). «Saúde Mental em Portugal: caminhos de futuro». Público. Público. Consultado em 10 abr. 2026
- ↑ Affidea Portugal (2024). «Consulta de Psiquiatria – Onde fazer?». affidea.pt. Affidea. Consultado em 10 abr. 2026
- ↑ Carhart‑Harris, R. (22 jan. 2022). «Portugal: um bom contexto para a terapia com psicadélicos». Público (P3). Público. Consultado em 10 abr. 2026
- ↑ Gomes, J. (10 out. 2019). «Saúde Mental em Portugal: caminhos de futuro». Público. Público. Consultado em 10 abr. 2026
- ↑ Onocko-Campos, R.; et al. (2017). Portugal e Brasil no cenário da saúde mental (PDF) 1ª ed. [S.l.]: Universidade de Coimbra (Estudo Geral). pp. —
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». who.int (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ Kessler, R. C.; Ustün, T. B. (2004). «The WHO CIDI and cross-national comparisons». International Journal of Methods in Psychiatric Research (em inglês). 13 (2): 93–121. doi:10.1002/mpr.168
- ↑ Santomauro, D. F.; et al. (2021). «Global prevalence and burden of depressive and anxiety disorders in 2020 due to the COVID‑19 pandemic». The Lancet Psychiatry (em inglês). 8 (12): 1023–1037. doi:10.1016/S2215-0366(21)00395-3
- ↑ World Health Organization (2020). «The impact of COVID‑19 on mental, neurological and substance use services: rapid assessment». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ OPAS/OMS (2024). «Transtornos mentais (dados regionais)». paho.org. Organização Pan‑Americana da Saúde. Consultado em 13 abr. 2026
- ↑ Dowlati, Y.; et al. (2010). «A meta‑analysis of cytokines in major depression». Biological Psychiatry (em inglês). 67 (5): 446–457. doi:10.1016/j.biopsych.2009.09.033
- ↑ Merikangas, K. R.; et al. (2011). «Prevalence of bipolar spectrum disorder in the World Mental Health Survey». Archives of General Psychiatry (em inglês). 68 (3): 241–251. doi:10.1001/archgenpsychiatry.2011.12
- ↑ Saha, S.; et al. (2005). «A systematic review of the prevalence of schizophrenia». PLOS Medicine (em inglês). 2 (5): e141. doi:10.1371/journal.pmed.0020141
- ↑ Sekar, A.; et al. (2016). «Schizophrenia risk from complex variation of complement component 4». Nature (em inglês). 530: 177–183. doi:10.1038/nature16549
- ↑ World Health Organization (2017). «Depression and Other Common Mental Disorders: Global Health Estimates». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Ruscio, A. M.; et al. (2010). «The epidemiology of obsessive‑compulsive disorder». Molecular Psychiatry (em inglês). 15: 53–63. doi:10.1038/mp.2008.94
- ↑ Koenen, K. C.; et al. (2017). «PTSD in the WHO World Mental Health Surveys». Psychological Medicine (em inglês). 47 (13): 2260–2274. doi:10.1017/S0033291717000708
- ↑ World Health Organization (2022). «Autism Spectrum Disorders». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Polanczyk, G.; et al. (2015). «ADHD prevalence estimates across the globe». Current Psychiatry Reports (em inglês). 17 (9): 564. doi:10.1007/s11920-015-0610-7
- ↑ Galmiche, M.; et al. (2019). «Prevalence of eating disorders over 2000–2018». American Journal of Clinical Nutrition (em inglês). 109 (5): 1402–1413. doi:10.1093/ajcn/nqy342
- ↑ United Nations Office on Drugs and Crime (2023). «World Drug Report 2023». unodc.org (em inglês). UNODC. Consultado em 13 abr. 2026
- ↑ World Health Organization (2018). «Global status report on alcohol and health 2018». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ World Health Organization (2021). «Global status report on the public health response to dementia». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ WHO & Calouste Gulbenkian Foundation (2014). «Social Determinants of Mental Health». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Charlson, F.; et al. (2019). «The burden of mental disorders in conflict settings». PLOS Medicine (em inglês). 16 (1): e1002747. doi:10.1371/journal.pmed.1002747
- ↑ World Health Organization (2022). «Policy brief: Mental health and climate change». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ World Health Organization (2021). «Mental Health Atlas 2020». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Thornicroft, G.; et al. (2009). «Global pattern of discrimination against people with schizophrenia». The Lancet (em inglês). 373 (9661): 408–415. doi:10.1016/S0140-6736(08)61817-6
- ↑ World Health Organization (2023). «mhGAP: Mental Health Gap Action Programme». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Patel, V.; et al. (2010). «Effectiveness of an intervention led by lay health counsellors for depressive and anxiety disorders in primary care (MANAS)». The Lancet (em inglês). 376 (9758): 2086–2095. doi:10.1016/S0140-6736(10)61508-5
- ↑ Chibanda, D.; et al. (2016). «Effect of a Primary Care–Based Psychological Intervention on Symptoms of Common Mental Disorders in Zimbabwe (Friendship Bench)». JAMA (em inglês). 316 (24): 2618–2626. doi:10.1001/jama.2016.19102
- ↑ Lund, C.; et al. (2019). «PRIME: programme for improving mental health care». The Lancet Psychiatry (em inglês). 6 (7): 524–539. doi:10.1016/S2215-0366(19)30127-1
- ↑ Chisholm, D.; et al. (2016). «Scaling up treatment of depression and anxiety: a global return on investment analysis». The Lancet Psychiatry (em inglês). 3 (5): 415–424. doi:10.1016/S2215-0366(16)30024-4
- ↑ United Nations (2006). «Convention on the Rights of Persons with Disabilities». un.org (em inglês). UN. Consultado em 13 abr. 2026
- ↑ Human Rights Watch (2020). «Living in Chains: Shackling People with Psychosocial Disabilities Worldwide». hrw.org (em inglês). HRW. Consultado em 13 abr. 2026
- ↑ Mills, C. (2014). «Decolonizing global mental health». Transcultural Psychiatry (em inglês). 51 (6): 691–706. doi:10.1177/1363461514524475
- ↑ Kirmayer, L. J.; Pedersen, D. (2014). «Toward a new architecture for global mental health». Transcultural Psychiatry (em inglês). 51 (6): 759–776. doi:10.1177/1363461512469980
- ↑ Torous, J.; Wykes, T. (2020). «Digital mental health and COVID‑19». World Psychiatry (em inglês). Wiley. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Amarante, Paulo (2007). Saúde Mental e Atenção Psicossocial. [S.l.]: Fiocruz. ISBN 978-8575411353
- ↑ Ministério da Saúde (2011). «Portaria GM/MS nº 3.088/2011 – Institui a RAPS» (PDF). BVS/MS. Ministério da Saúde. Consultado em 10 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ World Health Organization (2017). «Depression and Other Common Mental Disorders: Global Health Estimates». WHO (em inglês). WHO. Consultado em 10 abr. 2026. Cópia arquivada em 24 fev. 2017
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming Mental Health for All». WHO (em inglês). WHO. Consultado em 10 abr. 2026
- ↑ Bastos, F. I.; Bertoni, N. (org.) (2014). Pesquisa Nacional sobre o Uso de Crack: quem são os usuários e como vivem. [S.l.]: Fiocruz. ISBN 978-8575414521
- ↑ Ministério da Educação (2024). «Residência Médica no Brasil». gov.br. MEC. Consultado em 10 abr. 2026
- ↑ Associação Médica Brasileira (2025). «Títulos de Especialista e Certificados de Área de Atuação». amb.org.br. AMB. Consultado em 10 abr. 2026
- ↑ Associação Brasileira de Psiquiatria (2025). «Título de Especialista em Psiquiatria (TEP)». abp.org.br. ABP. Consultado em 10 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Conselho Federal de Medicina (2024). «Registro de Qualificação de Especialista (RQE)». portal.cfm.org.br. CFM. Consultado em 10 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming Mental Health for All». WHO (em inglês). WHO. Consultado em 10 abr. 2026
- ↑ CFM/UFBA/USP (2023). «Demografia Médica no Brasil 2023». portal.cfm.org.br. CFM. Consultado em 10 abr. 2026
- ↑ HCFMUSP (2025). «Instituto de Psiquiatria do HCFMUSP». ipqhc.org.br. HC-FMUSP. Consultado em 10 abr. 2026
- ↑ UFRJ (2025). «Instituto de Psiquiatria (IPUB)». ipub.ufrj.br. UFRJ. Consultado em 10 abr. 2026
- ↑ HCPA (2024). «Serviço de Psiquiatria». hcpa.edu.br. Hospital de Clínicas de Porto Alegre. Consultado em 10 abr. 2026
- ↑ CFM/UFBA/USP (2023). «Demografia Médica no Brasil 2023». portal.cfm.org.br. Conselho Federal de Medicina. Consultado em 10 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Associação Brasileira de Psiquiatria. «Diretrizes ABP/AMB/CFM/Fenam». abp.org.br. ABP. Consultado em 13 abr. 2026
- ↑ Associação Brasileira de Psiquiatria. «Associação Brasileira de Psiquiatria – ABP». abp.org.br. ABP. Consultado em 13 abr. 2026
- ↑ Associação Brasileira de Psiquiatria. «Estatuto Social – ABP». abp.org.br. ABP. Consultado em 13 abr. 2026
- ↑ Artmed360. «Associação Brasileira de Psiquiatria — perfil institucional». artmed360.com.br. Artmed360. Consultado em 13 abr. 2026
- ↑ Associação Brasileira de Psiquiatria. «Diretrizes ABP/AMB/CFM/Fenam». abp.org.br. ABP. Consultado em 13 abr. 2026
- ↑ Associação Brasileira de Psiquiatria. «Notas Oficiais – ABP». abp.org.br. ABP. Consultado em 13 abr. 2026
- ↑ LinkedIn. «Associação Brasileira de Psiquiatria – ABP». br.linkedin.com. LinkedIn. Consultado em 13 abr. 2026
- ↑ Associação Brasileira de Psiquiatria (2025). «Áreas de Atuação Reconhecidas em Psiquiatria». abp.org.br. ABP. Consultado em 10 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Associação Médica Brasileira (2025). «Áreas de Atuação (AMB)». amb.org.br. AMB. Consultado em 10 abr. 2026
- ↑ Conselho Nacional de Justiça (2016). «Panorama Nacional: a Execução da Medida de Segurança no Brasil» (PDF). cnj.jus.br. CNJ. Consultado em 10 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming Mental Health for All». WHO (em inglês). WHO. Consultado em 10 abr. 2026
- ↑ Instituto Augusto Cury (2025). «Escola da Inteligência – Sobre». escoladainteligencia.com.br. Instituto Augusto Cury. Consultado em 13 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Augusto Cury (2013). Ansiedade: como enfrentar o mal do século. [S.l.]: Saraiva. ISBN 978-8502216837 Verifique
|isbn=(ajuda) - ↑ PublishNews (17 dez. 2019). «Os mais vendidos da década». publishnews.com.br. PublishNews. Consultado em 13 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Reinaldo José Lopes (abr. 2017). «Mindfulness entre a ciência e o mercado». Pesquisa FAPESP. FAPESP. Consultado em 13 abr. 2026
- ↑ Ana Beatriz Barbosa Silva (2008). Mentes Perigosas: o psicopata mora ao lado. [S.l.]: Fontanar/Objetiva. ISBN 978-8573029086
- ↑ Redação G1/Fantástico (22 mai. 2011). «'O psicopata mora ao lado': entenda como pensam e agem». G1. Globo. Consultado em 13 abr. 2026. Cópia arquivada em 9 jun. 2016 Verifique data em:
|data=(ajuda) - ↑ Edens, J. F.; Boccaccini, M. T. (2013). «The emergence of the psychopath in popular culture». Criminal Justice and Behavior (em inglês). 40 (2): 119–125. doi:10.1177/0093854812468886
- ↑ Skeem, J.; Polaschek, D.; Patrick, C.; Lilienfeld, S. (2011). «Psychopathy: An Overview of Assessment, Etiology, and Treatment». Annual Review of Clinical Psychology (em inglês). 7: 1–27. doi:10.1146/annurev-clinpsy-032816-045225
- ↑ Migalhas (9 jun. 2021). «Médico legista Guido Palomba fala sobre a psiquiatria forense». migalhas.com.br. Migalhas. Consultado em 13 abr. 2026
- ↑ Guido A. Palomba (2013). Loucos por Justiça. [S.l.]: Pandora. ISBN 978-8589926086 Verifique
|isbn=(ajuda) - ↑ Douglas, K.; Skeem, J. (2014). «Risk assessment in forensic psychiatry: an overview of validated tools». Law and Human Behavior (em inglês). 38 (1): 1–12. doi:10.1037/lhb0000040
- ↑ Large, M.; Nielssen, O. (2011). «Forensic psychiatry and violence risk». CNS Spectrums (em inglês). 16 (1): 21–27. doi:10.1017/S1092852912000132
- ↑ Folha de S.Paulo (10 dez. 2020). «Psiquiatras criam manifesto contra mudanças na política de saúde mental no país». folha.uol.com.br. Folha de S.Paulo. Consultado em 27 mar. 2026
- ↑ Agência Estado/UOL (10 dez. 2020). «Manifesto de psiquiatras contra associação alerta para possível "racha" entre profissionais e ABP». UOL Notícias. UOL. Consultado em 27 mar. 2026
- ↑ Associação Brasileira de Psiquiatria (7 dez. 2020). «ABP esclarece seu posicionamento em políticas públicas de saúde mental». abp.org.br. ABP. Consultado em 27 mar. 2026
- ↑ CartaCapital (14 dez. 2020). «Psiquiatras denunciam lobby da Associação Brasileira de Psiquiatria». cartacapital.com.br. CartaCapital. Consultado em 27 mar. 2026
- ↑ Ministério da Saúde (reprodução) (2019). «Nota Técnica nº 11/2019 – Saúde Mental e Atenção Psicossocial». CETAD Observa/UFBA. UFBA. Consultado em 27 mar. 2026
- ↑ Estadão (10 dez. 2020). «Manifesto alerta para 'revogaço' da saúde mental no governo Bolsonaro». estadao.com.br. Estadão. Consultado em 27 mar. 2026
- ↑ Associação Brasileira de Psiquiatria (7 dez. 2020). «ABP esclarece seu posicionamento em políticas públicas de saúde mental». abp.org.br. ABP. Consultado em 27 mar. 2026
- ↑ «Considerações sociojurídicas sobre a Nota Técnica nº 11/2019 do Ministério da Saúde». Academia.edu. —. 2019. Consultado em 27 mar. 2026
- ↑ Conselho Federal de Psicologia (2018). «Inspeção em comunidades terapêuticas revela violações de direitos humanos». cfp.org.br. CFP. Consultado em 27 mar. 2026
- ↑ Tab UOL (7 nov. 2023). «Governo ampliou apoio a comunidades terapêuticas, criticadas por estudiosos». tab.uol.com.br. UOL. Consultado em 27 mar. 2026
- ↑ Agência Brasil (26 abr. 2021). «Governo celebra política de drogas focada em CTs». agenciabrasil.ebc.com.br. EBC. Consultado em 27 mar. 2026. Cópia arquivada em 10 de abril de 2026
- ↑ O Globo (29 set. 2023). «Comunidades terapêuticas para dependentes químicos continuam no atual governo». oglobo.globo.com. O Globo. Consultado em 27 mar. 2026
- ↑ EPSJV/Fiocruz (18 maio 2021). «35 anos da Luta Antimanicomial e o avanço da contrarreforma psiquiátrica». epsjv.fiocruz.br. Fiocruz. Consultado em 27 mar. 2026
- ↑ Oliveira, A. B.; Delgado, P. G. G. (2020). «Saúde mental no SUS: leitos em hospitais gerais e novos dispositivos». Ciência & Saúde Coletiva. 25 (9): 3489–3500. doi:10.1590/1413-81232020259.14162020
- ↑ World Health Organization (2021). «Mental Health Atlas 2020 – Country Profile: Brazil» (PDF). who.int (em inglês). WHO. Consultado em 10 abr. 2026
- ↑ MPT; OIT (2024). «Observatório de Segurança e Saúde no Trabalho». smartlabbr.org/sst. Ministério Público do Trabalho e Organização Internacional do Trabalho. Consultado em 10 abr. 2026
- ↑ Ministério da Previdência Social (2023). «Boletim Estatístico da Previdência Social». gov.br. Governo Federal. Consultado em 10 abr. 2026
- ↑ World Health Organization (2022). «ICD-11: Burn-out». icd.who.int (em inglês). WHO. Consultado em 10 abr. 2026
- ↑ Anvisa (21 ago. 2023). «Anvisa reforça alertas sobre o uso de zolpidem». gov.br/anvisa. Agência Nacional de Vigilância Sanitária. Consultado em 10 abr. 2026
- ↑ Folha de S.Paulo (22 mai. 2022). «Uso de metilfenidato sem receita cresce e assusta especialistas». folha.uol.com.br. Folha de S.Paulo. Consultado em 10 abr. 2026 Verifique data em:
|data=(ajuda) - ↑ G1 (25 ago. 2023). «Zolpidem: por que remédio para dormir virou motivo de alerta da Anvisa». g1.globo.com. Globo. Consultado em 10 abr. 2026
- ↑ Pereira, R. F.; et al. (2014). «Nonmedical use of methylphenidate among university students: a systematic review». Revista Brasileira de Psiquiatria (em inglês). 36 (3): 227–234. doi:10.1590/1516-4446-2013-1199
- ↑ ABP (2022). «ABP divulga carta aberta sobre a Política de Saúde Mental». abp.org.br. Associação Brasileira de Psiquiatria. Consultado em 10 abr. 2026
- ↑ CFP (2021). «Posicionamento do CFP sobre a Política Nacional de Saúde Mental». cfp.org.br. Conselho Federal de Psicologia. Consultado em 10 abr. 2026
- ↑ Rui, T.; Fiore, M.; Tófoli, L. (2016). «Cracolândia: territórios e políticas de saúde». Revista de Saúde Pública. 50: —. doi:10.1590/S1518-8787.2016050006206 Texto "suplemento" ignorado (ajuda)
- ↑ Fiore, Maurício (org.) (2013). Uso de crack e políticas públicas. [S.l.]: Unesp. ISBN 978-8539303950 Verifique
|isbn=(ajuda) - ↑ Ministério da Saúde (2026). «Comissão Nacional de Incorporação de Tecnologias no SUS (CONITEC)». gov.br/conitec. Governo Federal. Consultado em 10 abr. 2026
- ↑ Ministério da Saúde (2022). «RENAME 2022 – Relação Nacional de Medicamentos Essenciais». BVS/MS. Ministério da Saúde. Consultado em 10 abr. 2026
- ↑ Oliveira, A. B.; Delgado, P. G. G. (2020). «Saúde mental no SUS: leitos em hospitais gerais e novos dispositivos». Ciência & Saúde Coletiva. 25 (9): 3489–3500. doi:10.1590/1413-81232020259.14162020
- ↑ Stuart, H. (2002). «Media portrayals of mental illness and its treatments: what effect does it have on people with mental illness?». BMJ (em inglês). 325: 1435–1436. doi:10.1136/bmj.325.7372.1435
- ↑ Pirkis, J.; Blood, R. W. (2001). «Suicide and the media: a critical review». Crisis (em inglês). 22 (4): 146–154. doi:10.1027//0227-5910.22.4.146
- ↑ Naifeh & Smith 2011, pp. 741–3
- ↑ Pickvance 1986, pp. 25–6
- ↑ Arnold, Wilfred N. (1992). Vincent van Gogh: Chemicals, Crises, and Creativity (em inglês). [S.l.]: Springer. ISBN 978-3540543021 Verifique
|isbn=(ajuda) - ↑ Arnold, Wilfred N. (1992). Vincent van Gogh: Chemicals, Crises, and Creativity (em inglês). [S.l.]: Springer. ISBN 978-3540543021 Verifique
|isbn=(ajuda) - ↑ MII (2025). «Museu de Imagens do Inconsciente: história e acervo». mii.org.br. Museu de Imagens do Inconsciente. Consultado em 13 abr. 2026
- ↑ Kyaga, S.; et al. (2011). «Creativity and mental disorder: family study of 300,000 people». The British Journal of Psychiatry (em inglês). 199 (5): 373–379. doi:10.1192/bjp.bp.110.085316
- ↑ Jamison, Kay Redfield (1993). Touched with Fire: Manic-Depressive Illness and the Artistic Temperament (em inglês). [S.l.]: Free Press. ISBN 978-0684831831
- ↑ Taylor, J.; Kaufman, J. C. (2017). «ADHD, Creativity, and the Concept of Positive Illusions». Creativity Research Journal (em inglês). 29 (3): 342–348. doi:10.1080/10400419.2017.1360053
- ↑ Acar, S.; Sen, S. (2013). «Personality pathology and creativity: a critical review». Assessment (em inglês). 20 (6): 708–726. doi:10.1177/1073191114524012
- ↑ Hare, Robert D. (1999). Without Conscience: The Disturbing World of the Psychopaths Among Us (em inglês). [S.l.]: Guilford. ISBN 978-1572304512
- ↑ Skeem, J. L.; Cooke, D. J. (2010). «Is criminal behavior a central feature of psychopathy? Conceptual directions for resolving the debate». Psychological Assessment (em inglês). 22 (2): 433–445. doi:10.1037/a0008512
- ↑ G1 (24 jun. 2021). «'Elize Matsunaga: Era Uma Vez um Crime' reacende debates sobre violência e mídia». g1.globo.com. Globo. Consultado em 13 abr. 2026
- ↑ Pfeiffer, S. I. (2015). «Essentials of Gifted Assessment». Gifted Child Quarterly (em inglês). 59 (4): 243–251. doi:10.1177/0016986215598057
- ↑ World Health Organization (2017). «Preventing suicide: a resource for media professionals (update)». who.int (em inglês). WHO. Consultado em 13 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Niederkrotenthaler, T.; et al. (2010). «Role of media reports in completed and prevented suicide». BMC Medicine (em inglês). 8. 26 páginas. doi:10.1186/1741-7015-8-26
- ↑ Ueda, M.; Mori, K.; Matsubayashi, T. (2017). «The effects of media reports of suicides on subsequent suicides in Japan». Journal of Epidemiology & Community Health (em inglês). 71 (11): 1084–1089. doi:10.1136/jech-2016-208561
- ↑ Bridge, J. A.; et al. (2019). «Association Between the Release of Netflix's 13 Reasons Why and Suicide Rates in the United States». JAMA Psychiatry (em inglês). 76 (9): 933–940. doi:10.1001/jamapsychiatry.2019.0922
- ↑ Romer, D. (2020). «Reevaluating the relationship between 13 Reasons Why and suicide rates». PLOS ONE (em inglês). 15 (1): e0229864. doi:10.1371/journal.pone.0229864
- ↑ Namnyak, M.; et al. (2008). «Stockholm syndrome: psychiatric diagnosis or urban myth?». Acta Psychiatrica Scandinavica (em inglês). 117 (1): 4–11. doi:10.1111/j.1600-0447.2008.01235.x
- ↑ Etzersdorfer, E.; Sonneck, G. (1998). «Preventing Suicide by Influencing Mass-Media Reporting: The Viennese Experience 1980–1996». Archives of Suicide Research (em inglês). Taylor & Francis. Consultado em 13 abr. 2026
- ↑ World Health Organization (2017). «Preventing suicide: a resource for media professionals (update 2017)». who.int (em inglês). WHO. Consultado em 13 abr. 2026. Cópia arquivada em 20 out. 2021
- ↑ Organização Pan-Americana da Saúde (2018). «Prevenção do suicídio: um recurso para profissionais da mídia». iris.paho.org. OPAS/OMS. Consultado em 13 abr. 2026. Cópia arquivada em 18 jan. 2022
- ↑ ReportingOnSuicide.org (AFSP, SPRC, AAS e parceiros) (2023). «Recommendations for Reporting on Suicide». reportingonsuicide.org (em inglês). Coalition for Reporting on Suicide. Consultado em 13 abr. 2026
- ↑ Samaritans (2020). «Samaritans' Media Guidelines for Reporting Suicide». samaritans.org (em inglês). Samaritans. Consultado em 13 abr. 2026
- ↑ Everymind (Mindframe) (2022). «Mindframe media guidelines for safe reporting, portrayal and communication». mindframe.org.au (em inglês). Everymind. Consultado em 13 abr. 2026
- ↑ Canadian Journalism Forum on Violence and Trauma; MHCC (2017). «Mindset: Reporting on Mental Health (2nd ed.)». mindset-mediaguide.ca (em inglês). CJFVT/MHCC Texto "urlhttps://www.mindset-mediaguide.ca/" ignorado (ajuda);
- ↑ Ministry of Justice (NZ) (2023). «Reporting suicide – information for media». justice.govt.nz (em inglês). Government of New Zealand. Consultado em 13 abr. 2026
- ↑ IPSO (2019). «Guidance on reporting suicide» (PDF). ipso.co.uk (em inglês). Independent Press Standards Organisation. Consultado em 13 abr. 2026
- ↑ World Health Organization (2017). «Preventing suicide: a resource for media professionals (update 2017)». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ ReportingOnSuicide.org (2023). «Recommendations for Reporting on Suicide». reportingonsuicide.org (em inglês). Coalition for Reporting on Suicide. Consultado em 13 abr. 2026
- ↑ Samaritans (2020). «Media Guidelines for Reporting Suicide». samaritans.org (em inglês). Samaritans. Consultado em 13 abr. 2026
- ↑ Niederkrotenthaler, T.; et al. (2010). «Werther v. Papageno effects». PubMed (em inglês). NCBI. Consultado em 13 abr. 2026
- ↑ Bridge, J. A.; et al. (2019). «Association Between the Release of "13 Reasons Why" and Suicide Rates in the U.S.». JAMA Psychiatry (em inglês). AMA. Consultado em 13 abr. 2026
- ↑ National Action Alliance for Suicide Prevention (2020). «Framework for Successful Messaging». suicidepreventionmessaging.org (em inglês). Action Alliance. Consultado em 13 abr. 2026
- ↑ Everymind (Mindframe) (2022). «Mindframe: Guidelines for portrayal in entertainment media». mindframe.org.au (em inglês). Everymind. Consultado em 13 abr. 2026
- ↑ ReportingOnSuicide.org (2023). «Recommendations for Reporting on Suicide». reportingonsuicide.org (em inglês). Coalition for Reporting on Suicide. Consultado em 13 abr. 2026
- ↑ Samaritans (2020). «Media Guidelines – Training». samaritans.org (em inglês). Samaritans. Consultado em 13 abr. 2026
- ↑ World Health Organization (2017). «Preventing suicide: a resource for media professionals (update 2017)». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ IPSO (2019). «Guidance on reporting suicide» (PDF). ipso.co.uk (em inglês). IPSO. Consultado em 13 abr. 2026
- ↑ Ministry of Justice (NZ) (2023). «Reporting suicide – information for media». justice.govt.nz (em inglês). Government of New Zealand. Consultado em 13 abr. 2026
- ↑ OPAS/OMS (2018). «Prevenção do suicídio: um recurso para profissionais da mídia». iris.paho.org. OPAS/OMS. Consultado em 13 abr. 2026
- ↑ World Health Organization (2017). «Preventing suicide: a resource for media professionals (update 2017)». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Everymind (2022). «Mindframe media guidelines». mindframe.org.au (em inglês). Everymind. Consultado em 13 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Chisholm, D.; et al. (abr. 2016). «Scaling-up treatment of depression and anxiety: a global return on investment analysis». The Lancet Psychiatry (em inglês). 3: 415–424. doi:10.1016/S2215-0366(16)30024-4
- ↑ OECD (2021). «A New Benchmark for Mental Health Systems». oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ IQVIA Institute (2024). «Global Medicine Spending and Usage Trends (relatórios anuais)». iqvia.com (em inglês). IQVIA. Consultado em 13 abr. 2026
- ↑ Waring, M. J.; et al. (2018). «An analysis of drug discovery success rates». Nature Reviews Drug Discovery (em inglês). 17: 419–420
- ↑ U.S. Food and Drug Administration (2019). «FDA approves esketamine for TRD». fda.gov (em inglês). FDA. Consultado em 13 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Meltzer‑Brody, S.; et al. (mar. 2019). «Brexanolone Injection in Postpartum Depression». Massachusetts Medical Society. New England Journal of Medicine (em inglês). Consultado em 13 abr. 2026
- ↑ U.S. Food and Drug Administration (ago. 2023). «FDA approves first oral treatment for postpartum depression». fda.gov (em inglês). FDA. Consultado em 13 abr. 2026
- ↑ OECD (2010). «Direct-to-consumer advertising of pharmaceuticals» (PDF). oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ Therapeutic Goods Administration (1 jul. 2023). «Psilocybin and MDMA rescheduled to Schedule 8». tga.gov.au (em inglês). Australian Government. Consultado em 13 abr. 2026
- ↑ Kolata, G.; Jewett, C. (4 jun. 2024). «F.D.A. Panel Recommends Against MDMA Therapy for PTSD». The New York Times (em inglês). The New York Times Company. Consultado em 13 abr. 2026
|arquivourl=é mal formado: timestamp (ajuda) - ↑ Turner, E. H.; et al. (jan. 2008). «Selective Publication of Antidepressant Trials and Its Influence on Apparent Efficacy». Massachusetts Medical Society. New England Journal of Medicine (em inglês). Consultado em 13 abr. 2026
- ↑ Centers for Medicare & Medicaid Services (2025). «Open Payments (Sunshine Act)». cms.gov (em inglês). CMS. Consultado em 13 abr. 2026
- ↑ U.S. Department of Labor (2024). «Mental Health Parity and Addiction Equity Act». dol.gov (em inglês). DoL. Consultado em 13 abr. 2026
- ↑ The Commonwealth Fund (2019). «Assessing the ACA's Mental Health and Addiction Coverage». commonwealthfund.org (em inglês). The Commonwealth Fund. Consultado em 13 abr. 2026
- ↑ Mental Health Commission of Canada (2012). «Changing Directions, Changing Lives». mentalhealthcommission.ca (em inglês). MHCC. Consultado em 13 abr. 2026
- ↑ NHS England (2024). «Talking Therapies (IAPT)». england.nhs.uk (em inglês). NHS England. Consultado em 13 abr. 2026
- ↑ Ministry of Health, Labour and Welfare (2023). «Overview of Health and Welfare in Japan» (PDF). mhlw.go.jp (em inglês). MHLW. Consultado em 13 abr. 2026
- ↑ Ministry of Health and Welfare (Republic of Korea) (2023). «Comprehensive Plan for National Mental Health Promotion». mohw.go.kr (em inglês). MOHW. Consultado em 13 abr. 2026
- ↑ Australian Government Department of Health and Aged Care (2024). «Better Access Initiative». health.gov.au (em inglês). DoHAC. Consultado em 13 abr. 2026
- ↑ Government Inquiry NZ (2018). «He Ara Oranga: Report of the Government Inquiry into Mental Health and Addiction». mentalhealth.inquiry.govt.nz (em inglês). New Zealand Government. Consultado em 13 abr. 2026
- ↑ Myers‑JDC‑Brookdale Institute (2016). «Israel's Mental Health Reform» (PDF). jdc.org (em inglês). Myers‑JDC‑Brookdale. Consultado em 13 abr. 2026
- ↑ NIMH (2025). «NIMH Budget». nimh.nih.gov (em inglês). NIMH. Consultado em 13 abr. 2026
- ↑ CAMH (2025). «About CAMH». camh.ca (em inglês). CAMH. Consultado em 13 abr. 2026
- ↑ King’s College London (2025). «Institute of Psychiatry, Psychology & Neuroscience». kcl.ac.uk (em inglês). KCL. Consultado em 13 abr. 2026
- ↑ MPG (2025). «Max Planck Institute of Psychiatry». psych.mpg.de (em inglês). Max Planck Society. Consultado em 13 abr. 2026
- ↑ RIKEN (2025). «RIKEN Center for Brain Science». riken.jp (em inglês). RIKEN. Consultado em 13 abr. 2026
- ↑ Orygen/University of Melbourne (2025). «Orygen – Youth Mental Health». orygen.org.au (em inglês). Orygen. Consultado em 13 abr. 2026
- ↑ QS (2024). «QS World University Rankings by Subject (Clinical & Health; Psychology)». topuniversities.com (em inglês). QS Quacquarelli Symonds. Consultado em 13 abr. 2026
- ↑ U.S. News & World Report (2024). «Best Hospitals for Psychiatry». health.usnews.com (em inglês). USNWR. Consultado em 13 abr. 2026
- ↑ Newsweek/Statista (2024). «World's Best Specialized Hospitals 2024 – Psychiatry». newsweek.com (em inglês). Newsweek. Consultado em 13 abr. 2026
- ↑ Hughes, C.; Stevens, A. (2010). «What Can We Learn From The Portuguese Decriminalization of Illicit Drugs?». British Journal of Criminology (em inglês). 50: 999–1022
- ↑ EMCDDA (2021). «Portugal's drug policy: a success story?». emcdda.europa.eu (em inglês). European Monitoring Centre for Drugs and Drug Addiction. Consultado em 13 abr. 2026
- ↑ Uchtenhagen, A. (2008). «Heroin-assisted treatment in Switzerland: a case study». The Lancet (em inglês). 372: 967–970
- ↑ Marshall, B. D. L.; et al. (2011). «Reduction in overdose mortality after the opening of North America's first medically supervised safer injecting facility». The Lancet (em inglês). 377: 1429–1437
- ↑ NSW Health (2024). «Medically Supervised Injecting Centre (MSIC) – Sydney». health.nsw.gov.au (em inglês). NSW Government. Consultado em 13 abr. 2026
- ↑ NHS England (2025). «Mental Health Services Data Set (MHSDS)». digital.nhs.uk (em inglês). NHS. Consultado em 13 abr. 2026
- ↑ SAMHSA (2025). «National Survey on Drug Use and Health (NSDUH)». samhsa.gov (em inglês). HHS. Consultado em 13 abr. 2026
- ↑ Australian Institute of Health and Welfare (2025). «Mental health (indicators and reports)». aihw.gov.au (em inglês). AIHW. Consultado em 13 abr. 2026
- ↑ OECD (2025). «OECD Health Statistics». stats.oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ World Psychiatric Association (2020). «WPA Code of Ethics for Psychiatry». wpanet.org (em inglês). WPA. Consultado em 13 abr. 2026
- ↑ U.S. National Library of Medicine (2026). «ClinicalTrials.gov». clinicaltrials.gov (em inglês). NIH. Consultado em 13 abr. 2026
- ↑ Helena Nogueira e Paula Cristina Remoaldo (2010). Olhares Geográficos Sobre a Saúde (PDF). Lisboa: Edições Colibri. ISBN 978-972-772-995-1
- ↑ Santomauro, D. F.; et al. (2021). «Global prevalence and burden of depressive and anxiety disorders in 2020 due to the COVID-19 pandemic». The Lancet Psychiatry (em inglês). 8: 1023–1037
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ Feigin, V. L.; et al. (2021). «Global, regional, and national burden of neurological disorders, 1990–2019». The Lancet Neurology (em inglês). 20: 795–820
- ↑ Santomauro, D. F.; et al. (2021). «Global prevalence and burden of depressive and anxiety disorders in 2020». The Lancet Psychiatry (em inglês). 8: 1023–1037
- ↑ Feigin, V. L.; et al. (2021). «Burden of neurological disorders, 1990–2019». The Lancet Neurology (em inglês). 20: 795–820
- ↑ Steel, Z.; et al. (2020). «Measuring global mental health: challenges and opportunities». World Psychiatry (em inglês). 19: 115–116
- ↑ WHO (2022). «World Mental Health Report 2022». who.int (em inglês). WHO. Consultado em 13 abr. 2026
- ↑ Goodwin, F. K.; Jamison, K. R. (2007). Manic-Depressive Illness (em inglês) 2ª ed. [S.l.]: Oxford University Press. ISBN 978-0195135799 Verifique
|isbn=(ajuda) - ↑ UNODC (2023). «World Drug Report 2023». unodc.org (em inglês). United Nations Office on Drugs and Crime. Consultado em 13 abr. 2026
- ↑ WHO (2021). «Global status report on the public health response to dementia». who.int (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ OECD (2021). «A New Benchmark for Mental Health Systems». oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ Modini, M.; et al. (2016). «Supported Employment for People With Severe Mental Illness: Systematic Review and Meta-analysis of the IPS Model». Schizophrenia Bulletin (em inglês). 42: 270–283
- ↑ OECD (2015). «Mental Health and Work (country reports and synthesis)». oecd.org (em inglês). OECD. Consultado em 13 abr. 2026
- ↑ Chisholm, D.; et al. (2016). «Scaling-up treatment of depression and anxiety: a global return on investment analysis». The Lancet Psychiatry (em inglês). 3: 415–424
- ↑ WHO (2021). «Suicide worldwide in 2019: global health estimates». who.int (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ Marshall, B. D. L.; et al. (2011). «Reduction in overdose mortality after the opening of a supervised consumption facility». The Lancet (em inglês). 377: 1429–1437
- ↑ WHO & Calouste Gulbenkian Foundation (2014). «Social determinants of mental health». who.int (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ WHO (2022). «Mental health and climate change: policy brief». who.int (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ NHS England (2024). «Talking Therapies (IAPT)». england.nhs.uk (em inglês). NHS England. Consultado em 13 abr. 2026
- ↑ Mental Health Commission of Canada (2012). «The Mental Health Strategy for Canada». mentalhealthcommission.ca (em inglês). MHCC. Consultado em 13 abr. 2026
- ↑ NHS England (2019). «NHS Long Term Plan – Mental Health». longtermplan.nhs.uk (em inglês). NHS England. Consultado em 13 abr. 2026
- ↑ New Zealand Government (2018). «He Ara Oranga: Government Inquiry into Mental Health and Addiction». mentalhealth.inquiry.govt.nz (em inglês). NZ Government. Consultado em 13 abr. 2026
- ↑ Gilbody, S.; et al. (2006). «Collaborative care for depression: a meta-analysis». JAMA (em inglês). 295: 2765–2779
- ↑ Modini, M.; et al. (2016). «Supported Employment (IPS): systematic review and meta-analysis». Schizophrenia Bulletin (em inglês). 42: 270–283
- ↑ Marshall, B. D. L.; et al. (2011). «Supervised consumption and mortality». The Lancet (em inglês). 377: 1429–1437
- ↑ WHO (2021). «Suicide worldwide in 2019». who.int (em inglês). World Health Organization. Consultado em 13 abr. 2026
- ↑ NIMH (2025). «NIMH Budget and Programs». nimh.nih.gov (em inglês). National Institute of Mental Health. Consultado em 13 abr. 2026
- ↑ Institute for Health Metrics and Evaluation (2025). «Global Burden of Disease (GBD)». healthdata.org (em inglês). IHME. Consultado em 13 abr. 2026
- ↑ Centre for Addiction and Mental Health (2025). «About CAMH». camh.ca (em inglês). CAMH. Consultado em 13 abr. 2026
- ↑ United Nations (2006). «Convention on the Rights of Persons with Disabilities». un.org (em inglês). United Nations. Consultado em 13 abr. 2026
- ↑ Steel, Z.; et al. (2020). «Measuring global mental health: challenges». World Psychiatry (em inglês). 19: 115–116
- ↑ Kapur, S.; Phillips, A. G.; Insel, T. R. (2012). «Why has it taken so long for biological psychiatry to develop clinical tests?». Molecular Psychiatry (em inglês): 1174–1179. doi:10.1038/mp.2012.105
- ↑ Insel, Thomas R. (29 abr. 2013). «Transforming Diagnosis». NIMH (em inglês). National Institute of Mental Health. Consultado em 10 abr. 2026. Cópia arquivada em 29 mai. 2013 Verifique data em:
|arquivodata=(ajuda) - ↑ Regier, D. A.; et al. (2013). «DSM-5 Field Trials in the United States and Canada, Part II: Test–Retest Reliability of Selected Categorical Diagnoses». American Journal of Psychiatry (em inglês). 170 (1): 59–70. doi:10.1176/appi.ajp.2012.12070999
- ↑ Harrison, G.; et al. (2001). «Recovery from psychotic illness: a 15- and 25-year international follow-up study». The British Journal of Psychiatry (em inglês). 178 (6): 506–517. doi:10.1192/bjp.178.6.506
- ↑ Rush, A. J.; et al. (2006). «Acute and longer-term outcomes in depressed outpatients requiring one or several treatment steps: a STAR*D report». American Journal of Psychiatry (em inglês). 163 (11): 1905–1917. doi:10.1176/ajp.2006.163.11.1905
- ↑ Bayer, Ronald (1987). Homosexuality and American Psychiatry: The Politics of Diagnosis (em inglês). [S.l.]: Princeton University Press. ISBN 978-0691028377 Verifique
|isbn=(ajuda) - ↑ World Health Organization (2022). «ICD‑11 for Mortality and Morbidity Statistics». WHO ICD-11 (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ Lewis-Fernández, R.; et al. (2016). «The Cultural Formulation Interview: progress to date and future directions». Transcultural Psychiatry (em inglês). 53 (4): 397–406. doi:10.1177/1363461516664475
- ↑ Sullivan, P. F.; Geschwind, D. H. (2019). «Psychiatric genomics: an update and an agenda». Nature Reviews Genetics (em inglês). 20 (12): 651–668. doi:10.1038/s41576-018-0003-1
- ↑ Kapur, S.; Phillips, A. G.; Insel, T. R. (2012). «Why has it taken so long for biological psychiatry to develop clinical tests?». Molecular Psychiatry (em inglês). 17 (12): 1174–1179. doi:10.1038/mp.2012.105
- ↑ Thornicroft, Graham (2006). Shunned: Discrimination against People with Mental Illness (em inglês). [S.l.]: Oxford University Press. ISBN 978-0198570984 Verifique
|isbn=(ajuda) - ↑ Corrigan, P. W.; Watson, A. C. (2002). «Understanding the impact of stigma on people with mental illness». World Psychiatry (em inglês). 1 (1): 16–20
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ Lipsman, N.; et al. (2014). «Neuromodulation in psychiatric disorders: deep brain stimulation and beyond». Nature Reviews Neuroscience (em inglês). 15 (4): 235–247. doi:10.1038/nrn3704
- ↑ Shorter, Edward (1997). A History of Psychiatry: From the Era of the Asylum to the Age of Prozac (em inglês) 1ª ed. [S.l.]: John Wiley & Sons. ISBN 978-0471245315
- ↑ Healy, David (2002). The Creation of Psychopharmacology (em inglês) 1ª ed. [S.l.]: Harvard University Press. ISBN 978-0674006195
- ↑ Silverman, J.; Kurtz, S.; Draper, J. (2013). Skills for Communicating with Patients (em inglês) 3ª ed. [S.l.]: Radcliffe Publishing. ISBN 978-1846193651
- ↑ Bloch, Sidney; Reddaway, Peter (1977). Russia’s Political Hospitals: The Abuse of Psychiatry in the Soviet Union (em inglês). [S.l.]: Victor Gollancz. ISBN 978-0575022608 Verifique
|isbn=(ajuda) - ↑ Scull, Andrew (2015). Madness in Civilization: A Cultural History of Insanity (em inglês). [S.l.]: Princeton University Press. ISBN 978-0691166154 Verifique
|isbn=(ajuda) - ↑ Organisation for Economic Co-operation and Development (2023). «Psychiatric care beds». OECD Data (em inglês). OECD. Consultado em 10 abr. 2026
- ↑ World Health Organization (2022). «World Mental Health Report: Transforming mental health for all». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ John Geddes; Nancy C. Andreasen; Guy M. Goodwin (eds.) (2020). New Oxford Textbook of Psychiatry (em inglês) 3ª ed. [S.l.]: Oxford University Press. ISBN 978-0198713009 Verifique
|isbn=(ajuda) - ↑ David M. Taylor; Thomas R. E. Barnes; Allan H. Young (2021). The Maudsley Prescribing Guidelines in Psychiatry (em inglês) 14ª ed. [S.l.]: Wiley‑Blackwell. ISBN 978-1119772224
- ↑ American Psychiatric Association (2016). «The APA Practice Guideline for the Psychiatric Evaluation of Adults (3rd ed.)». psychiatryonline.org (em inglês). APA. Consultado em 13 abr. 2026
- 1 2 3 4 Middleton, H.; Moncrieff, J. (2019). «Critical psychiatry: a brief overview». BJPsych Advances (em inglês). 25: 47–54. doi:10.1192/bja.2018.38
- ↑ Turner, E. H.; Matthews, A. M.; Linardatos, E.; Tell, R. A.; Rosenthal, R. (2008). «Selective Publication of Antidepressant Trials and Its Influence on Apparent Efficacy». The New England Journal of Medicine (em inglês). 358 (3): 252–260. doi:10.1056/NEJMsa065779
- ↑ Insel, Thomas (abril de 2013). «Transforming Diagnosis». NIMH (em inglês). National Institute of Mental Health. Consultado em 10 abr. 2026. Cópia arquivada em maio de 2013
- ↑ Moncrieff, J.; Cooper, R. E.; Stockmann, T.; Amendola, S.; Hengartner, M. P.; Horowitz, M. A. (ago. 2023). «The serotonin theory of depression: a systematic umbrella review of the evidence». Molecular Psychiatry (em inglês). Nature. Consultado em 10 abr. 2026
- ↑ Szasz, Thomas S. (1961). The Myth of Mental Illness (em inglês) 1ª ed. [S.l.]: Harper & Row. ISBN 978-0060911517 Verifique
|isbn=(ajuda) - ↑ Breggin, Peter R. (1991). Toxic Psychiatry: Why Therapy, Empathy, and Love Must Replace the Drugs, Electroshock, and Biochemical Theories of the “New Psychiatry” (em inglês). [S.l.]: St. Martin’s Press. ISBN 978-0312113669 Verifique
|isbn=(ajuda) - ↑ World Health Organization (jun. 2021). «Guidance on community mental health services: promoting person‑centred and rights‑based approaches». WHO (em inglês). World Health Organization. Consultado em 10 abr. 2026
- ↑ Cooper, David (1967). Psychiatry and Anti‑Psychiatry (em inglês). [S.l.]: Tavistock Publications. ISBN 978-0422748400 Verifique
|isbn=(ajuda) - ↑ Bangen, Hans (1992). Geschichte der medikamentösen Therapie der Schizophrenie (em alemão). [S.l.]: Verlag für Wissenschaft und Bildung. p. 87. ISBN 3-927408-82-4
- ↑ Pressman, Jack D. (1998). Last Resort: Psychosurgery and the Limits of Medicine (em inglês). [S.l.]: Cambridge University Press. ISBN 978-0521629362
- ↑ Rashed, M. A. (2020). «The critique of psychiatry as we enter the third decade of the 21st century: Commentary on… Critical psychiatry». BJPsych Bulletin (em inglês). 44 (6): 236–238. PMC 7684776
 . PMID 32102717. doi:10.1192/bjb.2020.10
. PMID 32102717. doi:10.1192/bjb.2020.10
Fontes
- American Psychiatric Association (2000), Diagnostic and Statistical Manual of Mental Disorders. 4ª edição. Text revision. Washington, DC: American Psychiatric Association; 2000.
- Ballone GJ, PsiqWeb, internet, disponível em www.psiqweb.med.br.
- Sadock BJ, Sadock VA, eds. Kaplan & Sadock's Comprehensive Textbook of Psychiatry2000. 7ª edição. Baltimore: Lippincott Williams & Wilkins; 2000.
- World Health Organization (WHO) International Classification of Diseases Online Version, disponível em http://www.who.int/classifications/icd/en/.

