Planta medicinal

As plantas medicinais foram identificadas e usadas ao longo da história da humanidade, pois têm a capacidade de sintetizar uma grande variedade de compostos químicos que são utilizados para desempenhar funções biológicas importantes e para a defesa contra o ataque de predadores, tais como insetos, fungos, herbívoros e mamíferos. Pelo menos 12 000 desses compstos foram isolados até hoje, um número estimado em menos de 10% do total.[1][2]
História
O uso de plantas como medicamentos antecede a história humana escrita. Muitas das ervas e temperos usados por seres humanos na comida também produzem compostos medicinais úteis.[1][2] O uso de ervas e especiarias na culinária desenvolveu-se em parte como uma resposta à ameaça de agentes patógenos de origem alimentar. Estudos mostram que em climas tropicais, onde os patógenos são mais abundantes, as receitas são mais condimentadas. Além disso, as especiarias com poder antimicrobiano mais potente tendem a ser selecionadas.[3] Em todas as culturas os vegetais são menos temperados do que as carnes, presumivelmente porque são mais resistentes à deterioração.[4] As angiospermas foram a fonte original da maioria das plantas medicinais. Muitas das ervas daninhas comuns que povoam os assentamentos humanos, como a urtiga, o dente-de-leão e a Morugem, têm propriedades medicinais.[5][6]
Funcionamento
Os compostos químicos em plantas mediam seus efeitos sobre o corpo humano através de processos idênticos aos já bem compreendidos compostos químicos de drogas convencionais, assim os medicamentos fitoterápicos não diferem muito de drogas convencionais em termos de funcionamento. Isto permite que os medicamentos à base de plantas possam ser tão eficazes como os convencionais, mas também podem ter o mesmo potencial para causar efeitos secundários nocivos.[1][2]
-

-
 Salgueiro, fonte de ácido acetilsalicílico (aspirina).
Salgueiro, fonte de ácido acetilsalicílico (aspirina). -
 Digitalis, contém digoxina um cardioglicosídeo empregado no tratamento de doenças cardíacas.
Digitalis, contém digoxina um cardioglicosídeo empregado no tratamento de doenças cardíacas. -
Cultivo
O cultivo de plantas medicinais demanda manejo intensivo, pois diferentes espécies exigem condições de cultivo específicas. A Organização Mundial da Saúde (OMS) recomenda o uso de rotação de culturas para minimizar problemas com pragas e doenças. O cultivo pode ser tradicional ou utilizar práticas de agricultura de conservação para manter a matéria orgânica no solo e conservar a água, como ocorre em sistemas de plantio direto.[7] Em muitas plantas medicinais e aromáticas, as características da planta variam amplamente com o tipo de solo e a estratégia de cultivo, sendo necessário cuidado para obter rendimentos satisfatórios.[8]
Preparação
.jpg)
Plantas medicinais costumam ser resistentes e fibrosas, exigindo algum tipo de preparação para facilitar a administração. De acordo com o Instituto de Medicina Tradicional, métodos comuns de preparação incluem decocção, trituração e extração com álcool, produzindo misturas de substâncias. A decocção envolve triturar e, em seguida, ferver o material vegetal em água para produzir um extrato líquido que pode ser administrado oralmente ou aplicado topicamente.[9] A trituração envolve secar e moer o material vegetal para obter um pó que pode ser comprimido em comprimidos. A extração com álcool envolve embeber o material vegetal em vinho ou aguardente para formar uma tintura.
Cataplasmas tradicionais eram feitos fervendo plantas medicinais, envoltas em tecido e aplicadas externamente na área afetada do corpo.[10]
Quando a medicina moderna identifica um medicamento em uma planta medicinal, quantidades comerciais desse fármaco podem ser sintetizadas ou extraídas do material vegetal, resultando em um composto químico puro. A extração pode ser prática quando o composto em questão é complexo.[11][12]
Uso
Medicamentos à base de plantas são amplamente usados em todo o mundo.[13] Em grande parte do mundo em desenvolvimento, especialmente em áreas rurais, a medicina tradicional local, incluindo a fitoterapia, é a única fonte de cuidados de saúde para as pessoas, enquanto nos países desenvolvidos a medicina alternativa, incluindo o uso de suplementos alimentares, é comercializada agressivamente com alegações baseadas na medicina tradicional. Em 2015, a maioria dos produtos de plantas medicinais ainda não havia sido testada quanto à segurança e eficácia, e produtos comercializados em economias desenvolvidas ou fornecidos por curandeiros tradicionais em países em desenvolvimento tinham qualidade desigual, por vezes com contaminantes perigosos.[14][15]
Medicamentos derivados de plantas como opiáceos, cocaína e cannabis têm usos médicos e recreativos. Diferentes países variam nas regulamentações de uso dessas substâncias, muitas vezes considerando os riscos associados.[16][17] Os Yanomami da Amazônia, auxiliados por pesquisadores, descreveram 101 espécies de plantas utilizadas na medicina tradicional[18][19]
Conhecimento tradicional
Nas comunidades quilombolas, as plantas medicinais desempenham um papel central como forma ancestral de cuidado em saúde, constituindo um saber transmitido oralmente entre gerações e intimamente ligado ao território, à memória e à cultura afro-brasileira. Esses conhecimentos, historicamente preservados pelas pessoas mais velhas, orientam o uso de chás, lambedores e garrafadas empregados no tratamento de diferentes enfermidades, funcionando como alternativa importante aos medicamentos industrializados e como prática cotidiana de autocuidado. Apesar de terem sido alvo de perseguição e deslegitimação pelo discurso biomédico hegemônico ao longo da história[20], as práticas de cura popular se mantiveram vivas nos quilombos, tornando-se símbolo de resistência cultural e expressão da autonomia desses povos em relação à natureza e às suas formas tradicionais de vida. Em comunidades como a de Paratibe (João pessoa - PB)[20], o uso das ervas continua ativo e associado à valorização da experiência dos anciãos, ao fortalecimento da identidade étnica e à luta pela preservação dos saberes tradicionais, sendo inclusive incorporado a práticas pedagógicas nas escolas quilombolas como parte do reconhecimento da importância desses conhecimentos na formação das novas gerações. Nesta comunidade foram mapeadas plantas medicinais como Hortelã do Mato (Mentha subincana), Boldo (Peumus boldus), Hortelã da Folha Grossa (Plectranthus amboinicus), Coité (Crescentia cujete), Capim Estrela (Rhynchospora spp)[20].
No caso do Quilombo Sangrador, no Maranhão, um levantamento etnobotânico revela um sistema terapêutico ainda mais amplo e detalhado, baseado no uso de 121 espécies pertencentes a 56 famílias botânicas[21], registradas com seus nomes populares e científicos, partes utilizadas, formas de preparo e modos de obtenção, evidenciando a profundidade do conhecimento tradicional acumulado pela comunidade. As práticas de cura articulam cultivo e extrativismo, com forte presença de espécies arbóreas provenientes das capoeiras, onde se coletam recursos como janaúba, mapá, guanandi e mamão-jaracatiá, cujo uso inclui látex, cascas e raízes empregados em chás, lambedores, garrafadas e aplicações in natura. As mulheres lideram o cultivo de ervas medicinais nos quintais, enquanto homens e mulheres compartilham a coleta em áreas de vegetação nativa, demonstrando a dimensão coletiva e distribuída desse saber. As plantas são utilizadas para tratar desde afecções reconhecidas pela medicina oficial, como problemas respiratórios e digestivos, até categorias locais de mal-estar, como “mau-olhado” e “quebrante”, integrando dimensões físicas e espirituais da saúde. O sistema terapêutico apresenta caráter dinâmico: novas informações, receitas e modos de preparo circulam continuamente e são avaliados, incorporados ou rejeitados conforme a lógica comunitária, revelando uma medicina tradicional viva, adaptativa e enraizada na relação simbiótica entre os quilombolas e seu ambiente natural[21].
A revisão integrativa realizada por Lacerda amplia a compreensão sobre o uso de plantas por comunidades quilombolas ao reunir informações de 19 trabalhos desenvolvidos na Mata Atlântica, resultando na sistematização de 477 espécies arbóreas, arbustivas e palmeiras empregadas em oito categorias de uso[22]. O estudo evidencia a amplitude e a complexidade dos saberes quilombolas ao destacar espécies altamente versáteis, como Solanum pseudoquina, Schinus terebinthifolia, Ecclinusa ramiflora e Talisia esculenta, citadas em até cinco categorias de uso, além de identificar espécies amplamente reconhecidas pelas comunidades, como Anacardium occidentale, com grande frequência de indicações medicinais[22]. Esses conhecimentos resultam da coevolução entre práticas culturais, manejo tradicional e interação contínua com a floresta, reforçando a contribuição das comunidades quilombolas para a conservação do bioma, especialmente pela manutenção de áreas de mata e pelo uso sustentável de recursos lenhosos, alimentares, medicinais e ritualísticos. O repertório etnobotânico quilombola constitui um patrimônio biocultural fundamental para enfrentar crises socioambientais contemporâneas e a integração desses saberes nas políticas públicas de conservação e no planejamento ambiental, são aliados indispensáveis à proteção da biodiversidade da Mata Atlântica[22].
Eficácia
Medicamentos vegetais muitas vezes não são testados sistematicamente, mas seu uso se consolidou informalmente ao longo dos séculos. Em 2007, ensaios clínicos demonstraram atividade potencial em cerca de 16% dos extratos de ervas; evidência limitada in vitro ou in vivo existia para aproximadamente metade; cerca de 20% tinham apenas evidências fitoquímicas; 0,5% eram alérgicos ou tóxicos; e cerca de 12% nunca foram estudados cientificamente. O Cancer Research UK alerta que não há evidência confiável para a eficácia de remédios herbais para o câncer.[23][24]
Um estudo filogenético de 2012 revelou que espécies usadas tradicionalmente para tratar condições semelhantes pertenciam a grupos semelhantes em diferentes regiões, indicando uma "forte sinalização filogenética" e sugerindo que esses grupos de plantas podem ter potencial medicinal.[25]
Regulamentação
.jpg)
A OMS coordena uma rede chamada Cooperação Internacional de Regulação para Medicamentos Fitoterápicos para melhorar a qualidade dos produtos médicos à base de plantas e as alegações feitas para eles.[26] Em 2015, apenas cerca de 20% dos países possuíam agências reguladoras bem estruturadas, enquanto 30% não tinham nenhuma, e aproximadamente metade possuía capacidade regulatória limitada. Na Índia, onde o Ayurveda é praticado há séculos, os remédios herbais são responsabilidade de um departamento governamental, AYUSH, vinculado ao Ministério da Saúde e Bem-Estar Familiar.[27]
A OMS estabelece uma estratégia para os medicamentos tradicionais com quatro objetivos: integrá-los às políticas nacionais de saúde; fornecer orientações sobre segurança, eficácia e qualidade; aumentar sua disponibilidade e acessibilidade; e promover seu uso terapêutico racional.[28]
Descoberta de medicamentos

A indústria farmacêutica tem raízes nas boticas lojas da Europa na década de 1800, onde os farmacêuticos forneciam medicamentos tradicionais locais aos clientes, que incluíam extratos como morfina, quinina e estricnina.[29] Medicamentos terapeuticamente importantes como camptotecina (de Camptotheca acuminata, usado na medicina tradicional chinesa) e taxol (do teixo do Pacífico, Taxus brevifolia) foram derivados de plantas medicinais.[30][31] Os alcalóides da vinca vincristina e vinblastina, usados como medicamentos anticâncer, foram descobertos na década de 1950 na pervinca de Madagascar, Catharanthus roseus.[32]
Centenas de compostos foram identificados usando etnobotânica, investigando plantas usadas por povos indígenas para possíveis aplicações médicas.[33] Alguns fitoquímicos importantes, incluindo curcumina, galato de epigalocatequina, genisteína e resveratrol são compostos de interferência de pan-ensaio, o que significa que estudos in vitro de sua atividade geralmente fornecem dados não confiáveis. Como resultado, os fitoquímicos frequentemente provaram ser inadequados como substâncias principais na descoberta de medicamentos.[34][35] Nos Estados Unidos, no período de 1999 a 2012, apesar de várias centenas de solicitações de status de novo medicamento, apenas dois candidatos a fármaco botânico tiveram evidências suficientes de valor medicinal para serem aprovados pela Food and Drug Administration.[36]
A indústria farmacêutica continua interessada em explorar os usos tradicionais de plantas medicinais em seus esforços de descoberta de medicamentos.[31] Dos 1073 medicamentos de pequenas moléculas aprovados no período de 1981 a 2010, mais da metade foram derivados diretamente ou inspirados por substâncias naturais.[31][37] Entre os tratamentos contra o câncer, dos 185 medicamentos de pequenas moléculas aprovados no período de 1981 a 2019, 65% foram derivados ou inspirados por substâncias naturais.[38]
Segurança
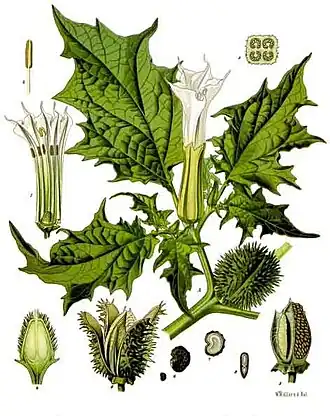
Os medicamentos vegetais podem causar efeitos adversos e até mesmo a morte, seja por efeitos colaterais de suas substâncias ativas, por adulteração ou contaminação, por overdose ou por prescrição inadequada. Muitos desses efeitos são conhecidos, enquanto outros ainda precisam ser explorados cientificamente. Não há razão para presumir que, porque um produto vem da natureza, ele deve ser seguro: a existência de venenos naturais poderosos como atropina e nicotina mostra que isso não é verdade. Além disso, os altos padrões aplicados aos medicamentos convencionais nem sempre se aplicam aos medicamentos vegetais, e a dose pode variar amplamente dependendo das condições de crescimento das plantas: plantas mais velhas podem ser muito mais tóxicas do que as jovens, por exemplo.[40][41][42][43][44][45]
Extratos de plantas podem interagir com medicamentos convencionais, tanto porque podem fornecer uma dose maior de compostos semelhantes, quanto porque alguns fitoquímicos interferem nos sistemas do corpo que metabolizam medicamentos no fígado, incluindo o sistema citocromo P450, fazendo com que os medicamentos durem mais no corpo e tenham um efeito cumulativo.[46] Medicamentos vegetais podem ser perigosos durante a gravidez.[47] Como as plantas podem conter muitas substâncias diferentes, os extratos vegetais podem ter efeitos complexos no corpo humano.[48]
Ver também
- Plantas Medicinais de Köhler
- Lista de plantas medicinais
- Botânica
- Botânica médica
- Etnobotânica
- Farmacognosia
- Fitoterapia
- Sistemática
Referências
- ↑ a b c Tapsell LC, Hemphill I, Cobiac L; et al. (2006). «Health benefits of herbs and spices: the past, the present, the future». Med. J. Aust. 185 (4 Suppl): S4–24. PMID 17022438
- ↑ a b c Lai PK, Roy J (2004). «Antimicrobial and chemopreventive properties of herbs and spices». Curr. Med. Chem. 11 (11): 1451–60. PMID 15180577
- ↑ Billing, Jennifer; Sherman, PW (1998). «Antimicrobial functions of spices: why some like it hot». Q Rev Biol. 73 (1): 3–49. PMID 9586227. doi:10.1086/420058
- ↑ Sherman, P; Hash, GA (2001). «Why vegetable recipes are not very spicy». Evol Hum Behav. 22 (3): 147–163. PMID 11384883. doi:10.1016/S1090-5138(00)00068-4
- ↑ Stepp, John R. (2004). «The role of weeds as sources of pharmaceuticals». Journal of Ethnopharmacology. 92 (2–3): 163–166. PMID 15137997. doi:10.1016/j.jep.2004.03.002
- ↑ Stepp, John R. & Moerman, Daniel E. (2001). «The importance of weeds in ethnopharmacology». Journal of Ethnopharmacology. 75 (1): 19–23. PMID 11282438. doi:10.1016/S0378-8741(00)00385-8
- ↑ «WHO Guidelines on Good Agricultural and Collection Practices (GACP) for Medicinal Plants». World Health Organization. 2003. Consultado em 26 de fevereiro de 2017. Arquivado do original em 20 de outubro de 2009
- ↑ Carrubba, A.; Scalenghe, R. (2012). «Scent of Mare Nostrum ― Medicinal and Aromatic Plants (MAPs) in Mediterranean soils». Journal of the Science of Food and Agriculture. 92 (6): 1150–1170. PMID 22419102. doi:10.1002/jsfa.5630
- ↑ Yang, Yifan (2010). «Theories and concepts in the composition of Chinese herbal formulas». Elsevier Ltd. Chinese Herbal Formulas: 1–34. ISBN 9780702031328. doi:10.1016/B978-0-7020-3132-8.00006-2
 . Consultado em 18 de abril de 2020
. Consultado em 18 de abril de 2020
- ↑ Mount, Toni (20 de abril de 2015). «9 weird medieval medicines». British Broadcasting Corporation. Consultado em 27 de setembro de 2017. Cópia arquivada em 28 de setembro de 2017
- ↑ Atanasov, Atanas G.; Waltenberger, Birgit; Pferschy-Wenzig, Eva-Maria; Linder, Thomas; Wawrosch, Christoph; Uhrin, Pavel; Temml, Veronika; Wang, Limei; Schwaiger, Stefan; Heiss, Elke H.; Rollinger, Judith M.; Schuster, Daniela; Breuss, Johannes M.; Bochkov, Valery; Mihovilovic, Marko D.; Kopp, Brigitte; Bauer, Rudolf; Dirsch, Verena M.; Stuppner, Hermann (dezembro de 2015). «Discovery and resupply of pharmacologically active plant-derived natural products: A review». Biotechnology Advances. 33 (8): 1582–1614. PMC 4748402
 . PMID 26281720. doi:10.1016/j.biotechadv.2015.08.001
. PMID 26281720. doi:10.1016/j.biotechadv.2015.08.001
- ↑ Pezzuto, John M. (janeiro de 1997). «Plant-derived anticancer agents». Biochemical Pharmacology. 53 (2): 121–133. PMID 9037244. doi:10.1016/S0006-2952(96)00654-5
- ↑ «Traditional Medicine. Fact Sheet No. 134». World Health Organization. Maio de 2003. Consultado em 26 de fevereiro de 2017. Arquivado do original em 27 de julho de 2008
- ↑ Chan, Margaret (19 de agosto de 2015). «WHO Director-General addresses traditional medicine forum». WHO. Arquivado do original em 22 de agosto de 2015
- ↑ «Traditional Chinese Medicine: In Depth (D428)». NIH. Abril de 2009. Consultado em 26 de fevereiro de 2017. Cópia arquivada em 4 de abril de 2017
- ↑ Giovannini, Peter. «Managing diabetes with medicinal plants». Kew Gardens. Consultado em 3 de outubro de 2017. Cópia arquivada em 3 de outubro de 2017
- ↑ Giovannini, Peter; Howes, Melanie-Jayne R.; Edwards, Sarah E. (2016). «Medicinal plants used in the traditional management of diabetes and its sequelae in Central America: A review». Journal of Ethnopharmacology. 184: 58–71. PMID 26924564. doi:10.1016/j.jep.2016.02.034. Consultado em 27 de agosto de 2020. Cópia arquivada em 7 de junho de 2022
- ↑ Milliken, William (2015). «Medicinal knowledge in the Amazon». Kew Gardens. Consultado em 3 de outubro de 2017. Cópia arquivada em 3 de outubro de 2017
- ↑ Yanomami, M. I.; Yanomami, E.; Albert, B.; Milliken, W; Coelho, V. (2014). Hwërɨ mamotima thëpë ã oni. Manual dos remedios tradicionais Yanomami [Manual of Traditional Yanomami Medicines]. São Paulo: Hutukara/Instituto Socioambiental
- ↑ a b c Costa, Iany Elizabeth da; Oliveira, Lucas Lopes (27 de outubro de 2017). «O USO DE PLANTAS MEDICINAIS NA COMUNIDADE QUILOMBOLA DE PARATIBE: UM RELATO DE EXPERIÊNCIA NA E.M.E.F. ANTÔNIA DO SOCORRO SILVA MACHADO, JOÃO PESSOA – PB.». Humanidades & Inovação (3). ISSN 2358-8322. Consultado em 16 de novembro de 2025
- ↑ a b Monteles, Ricardo; Pinheiro, Claudio Urbano B. (2007). «Plantas medicinais em um quilombo maranhense: uma perspectiva etnobotânica». Revista de Biologia e Ciências da Terra (2). ISSN 1519-5228. Consultado em 16 de novembro de 2025
- ↑ a b c LACERDA, Nayani Ferreira. Usos de plantas por quilombolas da Mata Atlântica: um olhar ecológico sobre árvores, arbustos e palmeiras. 2024. 61 f. Monografia (Bacharelado em Engenharia Florestal) - Instituto de Florestas, Universidade Federal Rural do Rio de Janeiro, Seropédica, 2024. Dosponível em: <https://rima.ufrrj.br/jspui/handle/20.500.14407/19069>.
- ↑ Cravotto, G.; Boffa, L.; Genzini, L.; Garella, D. (fevereiro de 2010). «Phytotherapeutics: an evaluation of the potential of 1000 plants». Journal of Clinical Pharmacy and Therapeutics. 35 (1): 11–48. PMID 20175810. doi:10.1111/j.1365-2710.2009.01096.x

- ↑ «Herbal medicine». Cancer Research UK. Consultado em 7 de julho de 2019. Cópia arquivada em 29 de maio de 2019.
There is no reliable evidence from human studies that herbal remedies can treat, prevent or cure any type of cancer. Some clinical trials seem to show that certain Chinese herbs may help people to live longer, might reduce side effects, and help to prevent cancer from coming back. This is especially when combined with conventional treatment.
- ↑ Saslis-Lagoudakis, C. H.; Savolainen, V.; Williamson, E. M.; Forest, F.; Wagstaff, S. J.; Baral, S. R.; Watson, M. F.; Pendry, C. A.; Hawkins, J. A. (2012). «Phylogenies reveal predictive power of traditional medicine in bioprospecting». Proceedings of the National Academy of Sciences. 109 (39): 15835–40. Bibcode:2012PNAS..10915835S. PMC 3465383
 . PMID 22984175. doi:10.1073/pnas.1202242109
. PMID 22984175. doi:10.1073/pnas.1202242109
- ↑ «International Regulatory Cooperation for Herbal Medicines (IRCH)». World Health Organization. Consultado em 2 de outubro de 2017. Arquivado do original em 1 de setembro de 2013
- ↑ Kala, Chandra Prakash; Sajwan, Bikram Singh (2007). «Revitalizing Indian systems of herbal medicine by the National Medicinal Plants Board through institutional networking and capacity building». Current Science. 93 (6): 797–806. JSTOR 24099124
- ↑ World Health Organization (2013). WHO Traditional Medicine Strategy 2014-2023 (PDF). [S.l.]: World Health Organization. ISBN 978-92-4-150609-0. Consultado em 3 de outubro de 2017. Cópia arquivada (PDF) em 18 de novembro de 2017
- ↑ «Emergência da Ciência e Indústria Farmacêutica: 1870-1930». Chemical & Engineering News. 83 (25). 20 de junho de 2005. Consultado em 2 de outubro de 2017. Cópia arquivada em 10 de novembro de 2018
- ↑ Heinrich, M.; Bremner, P. (março de 2006). «Etnobotânica e etnofarmácia - seu papel no desenvolvimento de medicamentos anticâncer». Current Drug Targets. 7 (3): 239–245. PMID 16515525. doi:10.2174/138945006776054988
- ↑ a b c Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as "refs" nomeadasAtanasov20154 - ↑ Moudi, Maryam; Go, Rusea; Yien, Christina Yong Seok; Nazre, Mohd. (novembro de 2013). «Vinca Alkaloids». International Journal of Preventive Medicine. 4 (11): 1231–1235. PMC 3883245
 . PMID 24404355
. PMID 24404355
- ↑ Fabricant, D. S.; Farnsworth, N. R. (março de 2001). «O valor das plantas usadas na medicina tradicional para a descoberta de medicamentos». Environ. Health Perspect. 109 (Suppl 1): 69–75. PMC 1240543
 . PMID 11250806. doi:10.1289/ehp.01109s169
. PMID 11250806. doi:10.1289/ehp.01109s169
- ↑ Baell, Jonathan; Walters, Michael A. (24 de setembro de 2014). «Química: vigaristas químicos frustram a descoberta de medicamentos». Nature. 513 (7519): 481–483. Bibcode:2014Natur.513..481B. PMID 25254460. doi:10.1038/513481a

- ↑ Dahlin, Jayme L; Walters, Michael A (Julho de 2014). «Os papéis essenciais da química na triagem de triagem de alto rendimento». Future Medicinal Chemistry. 6 (11): 1265–90. PMC 4465542
 . PMID 25163000. doi:10.4155/fmc.14.60
. PMID 25163000. doi:10.4155/fmc.14.60
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as "refs" nomeadasahn - ↑ Newman, David J.; Cragg, Gordon M. (8 de fevereiro de 2012). «Produtos naturais como fontes de novos medicamentos ao longo dos 30 anos de 1981 a 2010». Journal of Natural Products. 75 (3): 311–35. PMC 3721181
 . PMID 22316239. doi:10.1021/np200906s
. PMID 22316239. doi:10.1021/np200906s
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as "refs" nomeadasKew 2020 - ↑ Freye, Enno (2010). «Toxicity of Datura Stramonium». Pharmacology and Abuse of Cocaine, Amphetamines, Ecstasy and Related Designer Drugs. [S.l.]: Springer. pp. 217–218. ISBN 978-90-481-2447-3. doi:10.1007/978-90-481-2448-0_34
- ↑ Ernst, E. (1998). «Ervas inofensivas? Uma revisão da literatura recente» (PDF). The American Journal of Medicine. 104 (2): 170–178. PMID 9528737. doi:10.1016/S0002-9343(97)00397-5. Consultado em 28 de novembro de 2013. Arquivado do original (PDF) em 5 de novembro de 2019
- ↑ Talalay, P. (2001). «A importância do uso de princípios científicos no desenvolvimento de agentes medicinais a partir de plantas». Academic Medicine. 76 (3): 238–47. PMID 11242573. doi:10.1097/00001888-200103000-00010

- ↑ Elvin-Lewis, M. (2001). «Devemos nos preocupar com remédios herbais» 2–3 ed. Journal of Ethnopharmacology. 75: 141–164. PMID 11297844. doi:10.1016/S0378-8741(00)00394-9
- ↑ Vickers, A. J. (2007). «Quais botânicos ou outros agentes anticâncer não convencionais devemos levar para ensaios clínicos?». J Soc Integr Oncol. 5 (3): 125–9. PMC 2590766
 . PMID 17761132
. PMID 17761132
- ↑ Ernst, E. (2007). «Medicamentos fitoterápicos: equilibrando benefícios e riscos». Suplementos alimentares e saúde. Col: Novartis Foundation Symposia. 282. [S.l.]: Simpósio da Fundação Novartis. pp. 154–67; discussão 167–72, 212–8. ISBN 978-0-470-31944-4. PMID 17913230. doi:10.1002/9780470319444.ch11
- ↑ Pinn, G. (novembro de 2001). «Efeitos adversos associados à fitoterapia». Aust Fam Physician. 30 (11): 1070–5. PMID 11759460
- ↑ Nekvindová, J.; Anzenbacher, P. (julho de 2007). «Interações de alimentos e suplementos alimentares com enzimas do citocromo P450 que metabolizam medicamentos». Ceska Slov Farm. 56 (4): 165–73. PMID 17969314
- ↑ Nascido, D.; Barron, ML (maio de 2005). «Uso de ervas na gravidez: o que as enfermeiras devem saber». MCN Am J Matern Child Nurs. 30 (3): 201–6. PMID 15867682. doi:10.1097/00005721-200505000-00009
- ↑ Tapsell, L. C.; Hemphill, I.; Cobiac, L.; et al. (agosto de 2006). «Benefícios para a saúde de ervas e especiarias: o passado, o presente, o futuro» 4 Supl ed. Med. J. Aust. 185: S4–24. PMID 17022438. doi:10.5694/j.1326-5377.2006.tb00548.x. hdl:2440/22802
 . Consultado em 27 de agosto de 2020. Cópia arquivada em 31 de outubro de 2020
. Consultado em 27 de agosto de 2020. Cópia arquivada em 31 de outubro de 2020
Bibliografia
- ALMEIDA, Mara Zélia de. Plantas medicinais. 3. ed. - Salvador: EDUFBA, 2011. 221 p. link.
- BRASIL. Ministério da Agricultura, Pecuária e Abastecimento. Boas práticas agrícolas (BPA) de plantas medicinais, aromáticas e condimentares. Plantas medicinais e orientações gerais para o cultivo I. Brasília: MMA, 2006.
- CAMPELO, Patrícia Maria Stuelp. Plantas medicinais e seus extratos: a necessidade de estudos continuados. Estudos Biológicos, v. 28, n. 62, jan./mar. 2006.
- CAMPOS, Deise. Legislação está sendo revista: resolução define controle de qualidade e boas práticas de produção. Jornal Gazeta do Povo, Curitiba, 31 ago., 2004. Especial Farmácias de Manipulação, p. 5.
- ELISABETSKY, Elaine; SOUZA, Gabriela Coelho de. Etnofarmacologia como ferramenta na busca de substâncias ativas. In: SIMÕES, Cláudia Maria Oliveira et al. (org.) Farmacognosia: da planta ao medicamento. 5.ed. Porto Alegre/Florianópolis: Editora da Universidade UFRGS/Editora da UFSC, 2004. Capítulo 6. pp. 107-118.
- GUERRA, Miguel Pedro; NODARI, Rubens Onofre. Biodiversidade: aspectos biológicos, geográficos, legais e éticos. In: SIMÕES, Cláudia Maria Oliveira et al. (org.) Farmacognosia: da planta ao medicamento. 5.ed. Porto Alegre/Florianópolis: Editora da Universidade UFRGS/Editora da UFSC, 2004. Capítulo 1. pp. 13-25.
- LORENZI, H.; MATOS, F. J. A. Plantas Medicinais do Brasil: nativas e exóticas. 2.ed. Nova Odessa, SP: Instituto Plantarum, 2008.
- REIS, Mauricio Sedrez dos et al. Diversidade e domesticação de plantas medicinais. In: SIMÕES, Cláudia Maria Oliveira et al. (org.) Farmacognosia: da planta ao medicamento. 5.ed. Porto Alegre/Florianópolis: Editora da Universidade UFRGS/Editora da UFSC, 2004. Capítulo 3. pp. 45-69.
- REZENDE, Helena Aparecida de; COCCO, Maria Inês Monteiro. A utilização de fitoterapia no cotidiano de uma população rural. Revista Escola Enfermagem, USP, 36 (3), p. 282-288, 2002.
- SCHAEFER, Silvia, 2004. Os piratas da natureza. Portal Aprende Brasil. Disponível em:<http://www.aprendebrasil.com.br/noticiacomentada/030918_not01_imprimir.asp?strTitul...>. Acesso em: 30 nov. 2004.
- SCHENKEL, Eloir Paulo et al. Produtos de origem vegetal e o desenvolvimento de medicamentos. In: * SIMÕES, Cláudia Maria Oliveira et al. (org.) Farmacognosia: da planta ao medicamento. 5.ed. Porto Alegre/Florianópolis: Editora da Universidade UFRGS/Editora da UFSC, 2004. Capítulo 15. pp. 301-332.
- SIMÕES, Cláudia Maria Oliveira; SCHENKEL, Eloir Paulo. A pesquisa e a produção brasileira de medicamentos a partir de plantas medicinais: a necessária interação da indústria com a academia. Revista Inteligência Empresarial, Florianópolis, v. 1, n. 1, pp. 1-6, out./ago. 2001.
- ZACHÉ, Juliane. Ao natural. Revista Isto é. São Paulo, n. 1653, p. 103-108, 6 jun. 2001. Deiviane e Victor!