Síndrome da costela escorregadia
| Síndrome da costela escorregadia | |
|---|---|
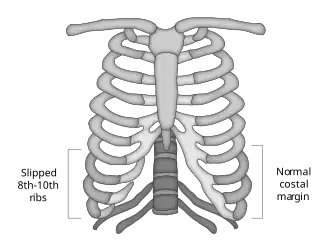 | |
| Ilustração da síndrome da costela escorregadia | |
| Especialidade | Cirurgia geral, cirurgia torácica, cirurgia ortopédica, medicina esportiva |
| Sintomas | Sensação de “estalo” ou “clique” nas costelas, dor nas costas, dor abdominal, dor torácica, dor incômoda, dor durante atividades/movimentos |
| Fatores de risco | Hipermobilidade, trauma torácico |
| Método de diagnóstico | Exame físico, ultrassonografia dinâmica |
| Condições semelhantes | Costocondrite, síndrome de Tietze, pleurisia, fratura da costela, úlcera péptica, colecistite, esofagite, anomalias hepatoesplênicas |
| Tratamento | Analgésicos, injeções, cirurgia |
| Classificação e recursos externos | |
| MedlinePlus | 007765 |
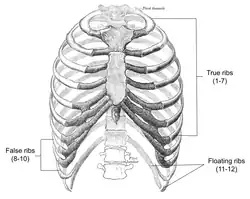
Síndrome da costela escorregadia é uma condição na qual os ligamentos intercondrais estão enfraquecidos ou rompidos, apresentando maior laxidão, o que faz com que as pontas da cartilagem costal sofram subluxação [en] (deslocamento parcial). Isso resulta em dor ou desconforto devido à compressão ou irritação dos nervos intercostais, tensão dos músculos intercostais e inflamação. A condição afeta a 8ª, 9ª e 10ª costelas, conhecidas como costelas falsas, sendo a 10ª costela a mais comumente afetada.
A síndrome da costela escorregadia foi descrita pela primeira vez por Edgar Ferdinand Cyriax [en] em 1919; no entanto, a condição é raramente reconhecida e frequentemente negligenciada. Um estudo estimou que a prevalência da condição é de 1% dos diagnósticos clínicos em uma clínica de medicina geral e 5% em uma clínica de gastroenterologia, enquanto outro estudo encontrou uma prevalência de 3% em uma clínica mista de medicina geral e gastroenterologia.[1][2]
A condição também é conhecida como síndrome de Cyriax e, em inglês, como clicking rib syndrome, painful rib syndrome, interchondral subluxation, ou displaced ribs. O termo "slipping rib syndrome" (em português: "síndrome da costela escorregadia") foi criado pelo cirurgião Robert Davies-Colley em 1922, sendo amplamente citado desde então.
Sintomas
A apresentação da síndrome da costela escorregadia varia para cada indivíduo e pode ocorrer em um ou ambos os lados da caixa torácica, com sintomas manifestando-se principalmente no abdômen e nas costas.[3] A dor é comumente apresentada como episódica, variando de um leve incômodo a um impacto severo na qualidade de vida.[1][4] Foi relatado que os sintomas podem durar de minutos a horas.[3][5]
Um dos sintomas mais relatados é a sensação de "estalo" ou "clique" nas costelas inferiores, resultante da subluxação das articulações cartilaginosas [en].[1][3] Indivíduos com síndrome da costela escorregadia relatam uma dor intensa e aguda que pode irradiar do peito para as costas, sendo reproduzível ao pressionar a(s) costela(s) afetada(s).[4][6] Uma sensação de dor surda também foi relatada por alguns indivíduos afetados.[3] Certas posturas ou movimentos podem exacerbar os sintomas, como alongamento, alcançar objetos, tossir, espirrar, levantar, dobrar-se, sentar, praticar esportes e respirar.[1][3][4] Também há relatos de vômito e náusea associados à condição.[7]
Fatores de risco
As causas da síndrome da costela escorregadia não são claras,[8] embora diversos fatores de risco tenham sido sugeridos. A condição frequentemente acompanha um histórico de trauma físico. Essa observação pode explicar relatos da condição entre atletas, que estão em maior risco de trauma, especialmente em esportes de contato como hóquei, luta livre e futebol americano.[7] Também há relatos de síndrome da costela escorregadia entre outros atletas, como nadadores, possivelmente devido a movimentos repetitivos da parte superior do corpo aliados a altas demandas físicas.[3][9]
Casos relatados sem histórico de trauma torácico são considerados de início gradual.[8] A síndrome da costela escorregadia também pode resultar da presença de uma doença congênita, como uma costela bífida [en] instável.[9] A hipermobilidade generalizada também foi sugerida como um possível fator de risco adicional.[3]
Diagnóstico
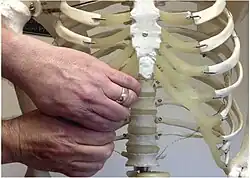
O diagnóstico da síndrome da costela escorregadia é predominantemente clínico,[10][11] sendo o exame físico da costela afetada o método mais comumente utilizado. Uma técnica conhecida como "manobra de gancho" é frequentemente usada por profissionais da saúde para diagnosticar a síndrome. O examinador engancha os dedos sob a margem costal e puxa em direção anterior (para fora) e superior (para cima), com resultado positivo quando o movimento ou a dor é reproduzido durante a ação.[7]
Radiografias simples, tomografia computadorizada, ressonância magnética e ultrassom padrão não conseguem visualizar a cartilagem afetada pela síndrome da costela escorregadia; no entanto, são frequentemente usados para excluir outras condições.[3] O ultrassom dinâmico é ocasionalmente utilizado para avaliar a laxidão ou deslocamento dinâmico da cartilagem;[10] no entanto, não é considerado muito superior ao exame físico realizado por um médico experiente, pois o diagnóstico depende da expertise e do conhecimento do técnico sobre a condição.[9] Um resultado positivo no ultrassom dinâmico para a síndrome requer uma subluxação observada da cartilagem, que pode ser elicitada com a manobra de Valsalva ou outras manobras.[12][13] Injeções de bloqueio nervoso também foram utilizadas como método diagnóstico, observando a ausência de dor após a injeção nos nervos intercostais das costelas afetadas.[14][11]
Diagnóstico diferencial
A síndrome da costela escorregadia é frequentemente confundida com costocondrite e síndrome de Tietze, pois também envolvem a cartilagem da parede torácica. A costocondrite é uma causa comum de dor torácica, representando até 30% das queixas de dor torácica em departamentos de emergência. A dor é tipicamente difusa, envolvendo mais frequentemente as articulações costocondrais [en] ou esternocostais [en], diferente da síndrome da costela escorregadia, que afeta a caixa torácica inferior. A síndrome de Tietze difere dessas condições por estar frequentemente associada a inflamação e edema das articulações costocondrais, esternocostais e esternoclaviculares [en], enquanto indivíduos com síndrome da costela escorregadia ou costocondrite não apresentam edema. A síndrome de Tietze geralmente envolve a segunda e terceira costelas e é comumente resultado de processos infecciosos, reumatológicos ou neoplásicos.[6]
Uma condição chamada síndrome da décima segunda costela [en] é semelhante à síndrome da costela escorregadia; no entanto, afeta as costelas flutuantes (11–12), que não têm qualquer conexão com o esterno. Alguns pesquisadores classificam a síndrome da costela escorregadia e a síndrome da décima segunda costela em um grupo chamado síndrome da costela dolorosa, outros consideram a síndrome da décima segunda costela como um subtipo da síndrome da costela escorregadia, enquanto alguns as consideram condições distintas. As duas condições têm apresentações e critérios diagnósticos diferentes, de modo que o diagnóstico da síndrome da décima segunda costela não inclui a manobra de gancho e geralmente se apresenta como lombalgia, dor abdominal e dor na virilha.[15]
Outros diagnósticos diferenciais incluem pleurisia, fratura de costela, úlcera péptica, colecistite, esofagite e anormalidades hepatosplênicas.[4]
Tratamento
As modalidades de tratamento para a síndrome da costela escorregadia variam de medidas conservadoras a procedimentos cirúrgicos.
Medidas conservadoras
Medidas conservadoras são frequentemente as primeiras formas de tratamento oferecidas aos pacientes com síndrome da costela escorregadia, especialmente aqueles com sintomas leves.[16] Frequentemente, os pacientes são tranquilizados e recomendados a limitar atividades, usar gelo e tomar analgésicos, como anti-inflamatórios não esteroides (AINEs).[4] Outras medidas, como tratamento com osteopatia, fisioterapia, quiropraxia e acupuntura, são métodos não invasivos usados para tratar a síndrome da costela escorregadia, com o objetivo de alívio ou gerenciamento dos sintomas. Medicamentos tópicos, como gel de diclofenaco e adesivos transdérmicos de lidocaína, foram ocasionalmente usados, proporcionando alívio temporário dos sintomas.[3][11]
Injeções de bloqueio nervoso
Procedimentos minimamente invasivos foram usados para indivíduos com síndrome da costela escorregadia moderada.[4] Injeções de bloqueio nervoso com agentes esteroidais ou anestésico local são comumente relatadas como tratamento para evitar intervenções cirúrgicas.[4][8] Essa intervenção minimamente invasiva é considerada temporária, sendo necessárias injeções repetidas para prevenir o retorno dos sintomas.[4][11]
Procedimentos cirúrgicos
A intervenção cirúrgica é frequentemente realizada em casos onde outras modalidades de tratamento não conseguiram proporcionar uma solução.[7][11] Existem quatro tipos de procedimentos cirúrgicos mencionados na literatura atual: remoção da cartilagem costal, ressecção de costela, remoção da cartilagem costal por laparoscopia e estabilização da costela com placas.[1]
A remoção da cartilagem costal, ou excisão, foi tentada pela primeira vez em 1922 por Davies-Colley e tem sido a técnica utilizada por vários cirurgiões desde então. Esse método inclui a remoção da cartilagem afetada do esterno até a porção óssea da costela, com ou sem preservação do pericôndrio. A ressecção de costela difere da remoção da cartilagem costal, pois remove uma pequena porção óssea da(s) costela(s) afetada(s).[1] A remoção da cartilagem costal por laparoscopia é uma abordagem minimamente invasiva intra-abdominal para tratar a condição. A cartilagem afetada é excisada da articulação esternocostal até a articulação costocondral.[17] Em estudos que realizaram esses procedimentos, alguns indivíduos podem experimentar recorrência dos sintomas.[1]
Uma técnica alternativa conhecida como estabilização de costela com placas é usada para prevenir a subluxação da(s) costela(s) afetada(s), preservando a mobilidade do tórax. Foi utilizada pela primeira vez para tratar indivíduos que passaram por cirurgias de ressecção prévias, mas experimentaram recorrência dos sintomas. Nesse procedimento, as costelas são estabilizadas usando uma placa bioabsorvível ancorada em uma costela estável não afetada, localizada acima da(s) costela(s) afetada(s). As placas são posicionadas verticalmente nas costelas e fixadas com suturas não absorvíveis.[1][18]
Uma técnica mais recente de estabilização de costela com sutura, conhecida como Método Hansen, em homenagem ao seu criador, é usada para restaurar a anatomia normal da(s) costela(s) afetada(s). O método utiliza uma sutura de fita ortopédica para amarrar a costela escorregadia a uma costela superior não afetada, estabilizando-a. Esse método é semelhante ao conceito de estabilização com placas; no entanto, a sutura não é bioabsorvível.[19]
Epidemiologia
A síndrome da costela escorregadia é considerada subdiagnosticada e frequentemente negligenciada.[1][20] A literatura anterior considerou a condição rara ou incomum, mas um estudo de 1980 estimou que a síndrome representava 1% dos diagnósticos clínicos em novos pacientes de uma clínica de medicina geral e 5% em uma clínica especializada em gastroenterologia, com prevalência ainda maior para pacientes encaminhados à clínica especializada após várias investigações negativas.[1][21] Um estudo separado de 1993 constatou que a síndrome da costela escorregadia representava 3% dos novos encaminhamentos para uma clínica mista de medicina geral e gastroenterologia.[2]
Não está claro se a síndrome da costela escorregadia é mais comum em mulheres, pois alguns estudos relatam uma distribuição igual entre gêneros, enquanto outros indicam maior ocorrência em mulheres.[1][2][21] Alguns pesquisadores sugeriram uma conexão hormonal entre hormônios e a maior laxidão ligamentar observada em mulheres durante a gravidez, embora essa teoria ainda não tenha sido confirmada ou explorada.[11]
História
A síndrome da costela escorregadia foi mencionada pela primeira vez em 1919 por Edgar Ferdinand Cyriax, médico ortopedista e fisioterapeuta, que descreveu uma dor torácica associada a uma sensação de "estalo" ou "clique".[9][22] A condição foi originalmente nomeada em sua homenagem, síndrome de Cyriax, mas desde então tem recebido vários nomes.[23] O nome "slipping rib syndrome" (em português: "síndrome da costela escorregadia") foi usado pela primeira vez pelo cirurgião Robert Davies-Colley e ganhou popularidade, tornando-se o termo mais comumente citado para a condição.[8] Davies-Colley também foi o primeiro a descrever uma operação para a síndrome, a remoção da cartilagem costal.[3][24]
A "manobra de gancho" foi notada em 1977 por Heinz & Zavala como um método diagnóstico preciso para a síndrome da costela escorregadia.[4][25]
Referências
- ↑ a b c d e f g h i j k Beltsios ET, Adamou A, Kontou M, Panagiotopoulos N (abril de 2021). «Surgical Management of the Slipping Rib Syndrome». SN Comprehensive Clinical Medicine (em inglês). 3 (6): 1404–11. ISSN 2523-8973. doi:10.1007/s42399-021-00886-4
- ↑ a b c Scott EM, Scott BB (julho de 1993). «Painful rib syndrome--a review of 76 cases.». Gut (em inglês). 34 (7): 1006–8. ISSN 0017-5749. PMC 1374244
 . PMID 8344569. doi:10.1136/gut.34.7.1006
. PMID 8344569. doi:10.1136/gut.34.7.1006
- ↑ a b c d e f g h i j McMahon LE (junho de 2018). «Slipping Rib Syndrome: A review of evaluation, diagnosis and treatment». Seminars in Pediatric Surgery. 27 (3): 183–188. PMID 30078490. doi:10.1053/j.sempedsurg.2018.05.009
- ↑ a b c d e f g h i Turcios NL (março de 2017). «Slipping Rib Syndrome: An elusive diagnosis». Paediatric Respiratory Reviews. 22: 44–46. PMID 27245407. doi:10.1016/j.prrv.2016.05.003
- ↑ Kraychete DC, Tadeu Tesseroli de Siqueira J, Batista Garcia J, Kimiko Sakata R, Maria Sousa Â, Ciampi de Andrade D, Regina Mariotto Zakka T, Jacobsen Teixeira M (março de 2017). «Clinical evidence on visceral pain. Systematic review». Sociedade Brasileira Para O Estudo da Dor (em inglês e português). 18 (1): 65–71. ISSN 1806-0013. doi:10.5935/1806-0013.20170014

- ↑ a b Ahmed HS, Shah KB, Pal DJ (janeiro de 2021). «Atypical Chest Wall Pain». Interventional Management of Chronic Visceral Pain Syndromes (em inglês). [S.l.]: Elsevier. pp. 157–161. ISBN 978-0-323-75775-1. doi:10.1016/B978-0-323-75775-1.00004-0
- ↑ a b c d Obourn PJ, Benoit J, Brady G, Campbell E, Rizzone K (março de 2021). «Sports Medicine-Related Breast and Chest Conditions-Update of Current Literature». Current Sports Medicine Reports. 20 (3): 140–9. ISSN 1537-8918. PMID 33655995. doi:10.1249/JSR.0000000000000824

- ↑ a b c d Kaski JC, Eslick GD, Bairey Merz CN (2013). Chest pain with normal coronary arteries: a multidisciplinary approach. [S.l.]: Springer. 13 páginas. ISBN 978-1-4471-4838-8. OCLC 832729043
- ↑ a b c d Mazzella A, Fournel L, Bobbio A, Janet-Vendroux A, Lococo F, Hamelin EC, et al. (janeiro de 2020). «Costal cartilage resection for the treatment of slipping rib syndrome (Cyriax syndrome) in adults». Journal of Thoracic Disease. 12 (1): 10–16. PMC 6995823
 . PMID 32055418. doi:10.21037/jtd.2019.07.83
. PMID 32055418. doi:10.21037/jtd.2019.07.83
- ↑ a b Van Tassel D, McMahon LE, Riemann M, Wong K, Barnes CE (maio de 2019). «Dynamic ultrasound in the evaluation of patients with suspected slipping rib syndrome». Skeletal Radiology. 48 (5): 741–751. PMID 30612161. doi:10.1007/s00256-018-3133-z
- ↑ a b c d e f Foley CM, Sugimoto D, Mooney DP, Meehan WP, Stracciolini A (janeiro de 2019). «Diagnosis and Treatment of Slipping Rib Syndrome». Clinical Journal of Sport Medicine (em inglês). 29 (1): 18–23. ISSN 1050-642X. PMID 29023277. doi:10.1097/JSM.0000000000000506
- ↑ Zbojniewicz AM (setembro de 2014). «US for diagnosis of musculoskeletal conditions in the young athlete: emphasis on dynamic assessment». Radiographics. 34 (5): 1145–1162. PMID 25208273. doi:10.1148/rg.345130151
- ↑ Smereczyński A, Kołaczyk K, Bernatowicz E (dezembro de 2017). «Chest wall - underappreciated structure in sonography. Part II: Non-cancerous lesions». Journal of Ultrasonography. 17 (71): 275–280. PMC 5769668
 . PMID 29375903. doi:10.15557/JoU.2017.0040
. PMID 29375903. doi:10.15557/JoU.2017.0040
- ↑ Saltzman DA, Schmitz ML, Smith SD, Wagner CW, Jackson RJ, Harp S (novembro de 2001). «The slipping rib syndrome in children». Pediatric Anesthesia. 11 (6): 740–743. PMID 11696155. doi:10.1046/j.1460-9592.2001.00754.x
- ↑ Urits I, Noor N, Fackler N, Fortier L, Berger AA, Kassem H, Kaye AD, Colon MA, Miriyala S, Viswanath O (janeiro de 2021). «Treatment and Management of Twelfth Rib Syndrome: A Best Practices Comprehensive Review». Pain Physician. 24 (1): E45–E50. ISSN 2150-1149. PMID 33400437
- ↑ Fares M, Dimassi Z, Baydoun H, Musharrafieh U (outubro de 2018). «Slipping Rib Syndrome: Solving the Mystery of the Shooting Pain». The American Journal of the Medical Sciences (em inglês). 357 (2): 168–73. PMID 30509726. doi:10.1016/j.amjms.2018.10.007
- ↑ Bonasso PC, Petrus SN, Smith SD, Jackson RJ (março de 2018). «Sternocostal slipping rib syndrome». Pediatric Surgery International (em inglês). 34 (3): 331–3. ISSN 1437-9813. PMID 29214341. doi:10.1007/s00383-017-4221-1
- ↑ McMahon LE (março de 2020). «Recurrent Slipping Rib Syndrome: Initial Experience with Vertical Rib Stabilization Using Bioabsorbable Plating». Journal of Laparoendoscopic & Advanced Surgical Techniques. Part A. 30 (3): 334–337. PMID 31895629. doi:10.1089/lap.2019.0519
- ↑ Hansen AJ, Toker A, Hayanga J, Buenaventura P, Spear C, Abbas G (setembro de 2020). «Minimally Invasive Repair of Adult Slipped Rib Syndrome Without Costal Cartilage Excision». The Annals of Thoracic Surgery. 110 (3): 1030–1035. PMC 7953350
 . PMID 32330472. doi:10.1016/j.athoracsur.2020.02.081
. PMID 32330472. doi:10.1016/j.athoracsur.2020.02.081
- ↑ Squillaro AI, Sanders K, Onwubiko C, Chang CJ, Kim S (novembro de 2020). «Laparoscopic Treatment of Slipping Rib Syndrome in Pediatric Patients». Journal of Laparoendoscopic & Advanced Surgical Techniques. Part A. 30 (11): 1253–1256. PMID 32955995. doi:10.1089/lap.2020.0314
- ↑ a b Wright JT (setembro de 1980). «Slipping-rib syndrome». Lancet. 2 (8195 pt 1): 632–634. PMID 6107417. doi:10.1016/S0140-6736(80)90294-9
- ↑ Cyriax EF (1919). «On various conditions that may simulate the referred pains of visceral disease, and a consideration of these from the point of view of cause and effect.». Practitioner. 102: 314–32
- ↑ Gregory PL, Biswas AC, Batt ME (2002). «Musculoskeletal problems of the chest wall in athletes». Sports Medicine. 32 (4): 235–250. PMID 11929353. doi:10.2165/00007256-200232040-00003
- ↑ Davies-Colley R (março de 1922). «SLIPPING RIB». British Medical Journal. 1 (3194). 432 páginas. PMC 2415737
 . PMID 20770640. doi:10.1136/bmj.1.3194.432
. PMID 20770640. doi:10.1136/bmj.1.3194.432
- ↑ Heing GT (fevereiro de 1977). «Slipping Rib Syndrome: Diagnosis Using the "Hooking Maneuver"». JAMA. 237 (8). 794 páginas. ISSN 0098-7484. doi:10.1001/jama.1977.03270350054023