Crise adrenal
| Crise adrenal | |
|---|---|
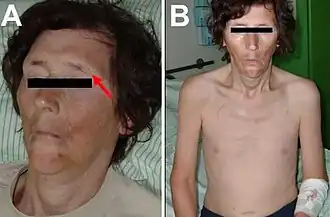 | |
| Pessoa de quarenta e nove anos com uma crise adrenal. Aparência mostra uma falta de pelos faciais, desidratação, perda de sobrancelha externa (painel A), pele pálida, perda muscular e de peso, e perda de pelos corporais (painel B).[1] | |
| Especialidade | Medicina de emergência, endocrinologia |
| Sintomas | Confusão, dor abdominal, náusea, vômito, febre, pressão arterial baixa[2] |
| Início habitual | Repentino[2] |
| Causas | Evento desencadeante de uma insuficiência adrenal[2] |
| Método de diagnóstico | Apoiado por: Pótássio alto no sangue, Baixo sódio no sangue, nível baixo de cortisol[2] Confirmed by: ACTH stimulation test[2] |
| Condições semelhantes | Choque, ataque cardíaco, coma mixedematoso, gastroenterite[3] |
| Prevenção | Dobrar a dose usual de esteroides quando doente[2] |
| Tratamento | Hidrocortisona, fluidos intravenosos, vasopressores, dextrose, antibióticos[2] |
| Prognóstico | Risco de morte acima de 25%[2] |
| Frequência | 3 em cada 100,000 por ano[4][3][5] |
| Classificação e recursos externos | |
| CID-11 | 5A74.1 |
| CID-10 | E27.2 |
| CID-9 | 255.41 |
| MedlinePlus | 000357 |
Crise adrenal é uma complicação de insuficiência adrenal que pode ocorrer, seguindo um evento desencadeante.[2] Sintomas são de início repentino e podem incluir confusão, dor abdominal, náusea, vômito, febre e pressão arterial baixa.[2] Complicações podem incluir convulsões, ritmo cardíaco irregular e falência dos órgãos.[2]
Insuficiência adrenal pode ocorrer devido à doença de Addison, síndrome de Waterhouse-Friderichsen, uso crônico de glucocorticoide, ou apoplexia pituitária.[2] Contudo, mais de metade das pessoas em crise não percebe que têm insuficiência adrenal.[2] Gatilhos podem incluir parada de corticosteroides após o uso prolongado, infecção, lesão, tireotoxicose, exercício extenuante, álcool e estresse emocional[2]. O mecanismo subjacente envolve a não suficiência do hormônio cortisol.[6] O diagnóstico é apoiado por altos níveis de potássio no sangue, baixo sódio no sangue e baixo nível de cortisol.[6][2] A confirmação é por um teste de estimulação ACTH.[2]
A prevenção é dobrar a dose usual de esteroides quando doente.[2] O tratamento é geralmente administrando injeções de hidrocortisona, apesar da metilprednisolona ou dexametasona poderem também serem usadas.[2] Fluidos intravenosos, vasopressores, dextrose e antibióticos podem ser necessários.[2]
Insuficiência adrenal primária afeta cerca de 5 a cada 100.000 pessoas, enquanto a insuficiência adrenal secundária afeta cerca de 22 a cada 100.000 pessoas.[4][5] Naqueles com crise de insuficiência adrenal, ocorre em cerca de 5% a 10% ao ano.[3] Pessoas idosas são comumente afetadas.[2] Naqueles com insuficiência adrenal, 1 pessoa em 200 morre por essa complicação.[2] Durante uma crise adrenal, o risco de morte é de até 25%.[2]
Referências
- ↑ Streetz-van der Werf, C; Karges, W; Blaum, M; Kreitschmann-Andermahr, I (15 de maio 2015). «Addisonian Crisis after Missed Diagnosis of Posttraumatic Hypopituitarism.». Journal of clinical medicine. 4 (5): 965-9. PMID 26239458. doi:10.3390/jcm4050965
- ↑ a b c d e f g h i j k l m n o p q r s t u v Elshimy, G; Alghoula, F; Jeong, JM (janeiro 2020). «Adrenal Crisis». StatPearls. PMID 29763143
- ↑ a b c Rathbun, KM; Nguyen, M; Singhal, M (janeiro 2020). «Addisonian Crisis». StatPearls. PMID 28722962
- ↑ a b Ferri, Fred F. (2014). Ferri's Clinical Advisor 2015 E-Book: 5 Books in 1 (em inglês). [S.l.]: Elsevier Health Sciences. p. 63. ISBN 978-0-323-08430-7. Consultado em 21 de outubro 2020. Cópia arquivada em 27 de agosto 2021 Arquivado em 2021-08-27 no Wayback Machine
- ↑ a b Nicolaides, NC; Chrousos, GP; Charmandari, E; Feingold, KR; Anawalt, B; Boyce, A; Chrousos, G; de Herder, WW; Dungan, K; Grossman, A; Hershman, JM; Hofland, HJ; Kaltsas, G; Koch, C; Kopp, P; Korbonits, M; McLachlan, R; Morley, JE; New, M; Purnell, J; Singer, F; Stratakis, CA; Trence, DL; Wilson, DP (2000). «Adrenal Insufficiency». GUIDELINES. PMID 25905309
- ↑ a b «Acute adrenal crisis (Addisonian crisis)». Endocrine Surgery Encyclopedia. UCLA Health System. Consultado em 14 de agosto 2020. Cópia arquivada em 11 de junho 2016 Arquivado em 2016-06-11 no Wayback Machine