Vírus Hendra
Vírus Hendra
| |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
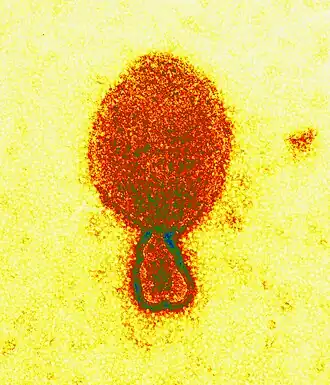 Micrografia do vírion de Henipavirus hendraense (aprox. 300 mn). | |||||||||||||||
| Classificação viral | |||||||||||||||
| |||||||||||||||
O vírus Hendra (Henipavirus hendraense) é um vírus causador de zoonoses encontrado exclusivamente na Austrália. Isolado pela primeira vez em 1994, o vírus tem sido associado a numerosos surtos de doenças em equinos e a sete casos em seres humanos.[1] O vírus Hendra pertence ao gênero Henipavírus, que também inclui o vírus Nipah.[2] As espécies reservatório do vírus Hendra são quatro espécies de morcegos do gênero Pteropus nativas da Austrália.[3]
Patologia
Os morcegos frugívoros do gênero Pteropus, comumente conhecidos como raposas-voadoras, infectados com o vírus, desenvolvem viremia e eliminam o vírus através de fluidos corporais (urina, fezes e saliva) por aproximadamente uma semana. Não há outros indícios de doença neles.[4] Os sintomas da infecção pelo vírus Hendra em humanos podem ser respiratórios, incluindo hemorragia e edema pulmonar, ou, em alguns casos, encefalite viral. Em equinos, a infecção geralmente causa um ou mais dos seguintes sintomas: edema pulmonar, congestão nasal e sinais neurológicos.[5]
Transmissão
Os morcegos do gênero Pteropus foram identificados como hospedeiros primários do vírus Hendra. Uma seroprevalência de 47% é encontrada nos morcegos-raposa, aponta uma infecção endêmica na população de morcegos em toda a Austrália. Os equinos são infectados com o vírus após a exposição a fluidos corporais de um morcego-raposa infectado. Isso geralmente ocorre na forma de urina, fezes ou frutos comidos contendo a saliva do morcego.[6]
Em 2021, uma nova variante do vírus Hendra, denominada "genótipo 2 do vírus Hendra" (HeV-g2), foi identificada em duas espécies de raposas voadoras na Austrália. Ela compartilha 84% de homologia de sequência com outros genomas do vírus Hendra publicados.[7]
Prevenção, detecção e tratamento
Três abordagens principais são atualmente seguidas para reduzir o risco para os humanos.[8]
- Vacina para cavalos.
- Em novembro de 2012, uma vacina tornou-se disponível para cavalos. A vacina deve ser usada exclusivamente em equinos, uma vez que, de acordo com a patologista veterinária da CSIRO, Deborah Middleton, interromper o ciclo de transmissão de raposas voadoras para cavalos impede a transmissão para humanos, bem como, "uma vacina disponível para humanos levaria muitos mais anos".[9][10]
- A vacina é uma vacina de subunidade que neutraliza o vírus e é composta por uma versão solúvel do antígeno de superfície G do vírus Hendra e tem sido bem-sucedida em experimentos envolvendo furóes.[11][12][13]
- Teste realizado no estábulo para auxiliar no diagnóstico rápido da doença em cavalos.
- Embora a pesquisa sobre a detecção do vírus Hendra esteja em andamento, um resultado promissor foi encontrado usando partículas magnéticas conjugadas com anticorpos e pontos quânticos.[14][15]
- Tratamento pós-exposição em humanos.
- Os vírus Nipah e Hendra são paramixovírus intimamente relacionados que emergiram de morcegos durante a década de 1990, causando surtos mortais em humanos e animais domésticos. Pesquisadores apoiados pelo Instituto Nacional de Alergia e Doenças Infecciosas (NIAID) desenvolveram vacinas contra os vírus Nipah e Hendra com base nas glicoproteínas G solúveis desses vírus, formuladas com adjuvantes. Ambas as vacinas demonstraram induzir fortes anticorpos neutralizantes em diferentes animais de laboratório.[16]
- Impacto do desmatamento.
- Ao considerar qualquer zoonose, é preciso compreender as contribuições sociais, ecológicas e biológicas que podem estar facilitando essa transmissão. Acredita-se que o vírus Hendra esteja parcialmente relacionado à sazonalidade, e há uma correlação sugerida entre o período de reprodução e o aumento da incidência do vírus Hendra em morcegos-raposa.[17]
História
Emergência
O vírus Hendra (originalmente chamado de "morbilivírus equino") foi descoberto em setembro de 1994, quando causou a morte de treze cavalos e de um treinador em um complexo de treinamento em 10 Williams Avenue, Hendra, um subúrbio de Brisbane em Queensland, Austrália.[18][19]
Um segundo surto ocorreu em agosto de 1994 (cronologicamente anterior ao primeiro surto) em Mackay, 1,000 kilometre (0,621 mi) ao norte de Brisbane, resultando na morte de dois cavalos e de seu dono.[20] O dono auxiliou nas necropsias dos cavalos e, em três semanas, foi internado no hospital com encefalite.[21]
Surto na Austrália
Até junho de 2014, ocorreram cinquenta surtos do vírus Hendra na Austrália, todos envolvendo infecção em cavalos. Desde 1994, o vírus Hendra foi a causa da morte de mais de 100 cavalos. A maioria dos casos resultou da infecção transmitida por raposas-voadoras. Outros resultaram da transmissão direta de cavalos infectados. [22]
A ocorrência de surtos também parece ser mais provável durante os meses mais frios, quando é possível que a temperatura e a umidade sejam mais favoráveis à sobrevivência do vírus no ambiente a longo prazo.[23]
Não há evidências de transmissão direta de morcegos para humanos e, portanto, parece que a infecção humana ocorre apenas por meio de um hospedeiro intermediário, o cavalo.[24] Apesar disso, em 2014, o governador de Nova Gales do Sul aprovou a destruição de eliminação de possíveis colônias de morcegos infectados.[25]
Referências
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Chan, Xin Hui S.; Haeusler, Ilsa L.; Choy, Bennett J. K.; Hassan, Md Zakiul; Takata, Junko; Hurst, Tara P.; Jones, Luke M.; Loganathan, Shanghavie; Harriss, Elinor (1 de maio de 2025). «Therapeutics for Nipah virus disease: a systematic review to support prioritisation of drug candidates for clinical trials». The Lancet Microbe (em English). 6 (5). ISSN 2666-5247. PMID 39549708. doi:10.1016/j.lanmic.2024.101002

- ↑ Mahalingam, Suresh; Herrero, Lara J.; Playford, E. Geoffrey; Spann, Kirsten; Herring, Belinda; Rolph, Michael S.; Middleton, Deborah; McCall, Bradley; Field, Hume (1 de outubro de 2012). «Hendra virus: an emerging paramyxovirus in Australia»
 . The Lancet Infectious Diseases (em English). 12 (10): 799–807. ISSN 1473-3099. PMID 22921953. doi:10.1016/S1473-3099(12)70158-5
. The Lancet Infectious Diseases (em English). 12 (10): 799–807. ISSN 1473-3099. PMID 22921953. doi:10.1016/S1473-3099(12)70158-5
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Chan, Xin Hui S.; Haeusler, Ilsa L.; Choy, Bennett J. K.; Hassan, Md Zakiul; Takata, Junko; Hurst, Tara P.; Jones, Luke M.; Loganathan, Shanghavie; Harriss, Elinor (1 de maio de 2025). «Therapeutics for Nipah virus disease: a systematic review to support prioritisation of drug candidates for clinical trials». The Lancet Microbe (em English). 6 (5). ISSN 2666-5247. PMID 39549708. doi:10.1016/j.lanmic.2024.101002

- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as "refs" nomeadas:1 - ↑ Wang J, Anderson DE, Halpin K, Hong X, Chen H, Walker S, et al. (Outubro de 2021). «A new Hendra virus genotype found in Australian flying foxes». Virology Journal. 18 (1): 197. PMC 8510678
 . PMID 34641882. doi:10.1186/s12985-021-01652-7
. PMID 34641882. doi:10.1186/s12985-021-01652-7
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Chan, Xin Hui S.; Haeusler, Ilsa L.; Choy, Bennett J. K.; Hassan, Md Zakiul; Takata, Junko; Hurst, Tara P.; Jones, Luke M.; Loganathan, Shanghavie; Harriss, Elinor (1 de maio de 2025). «Therapeutics for Nipah virus disease: a systematic review to support prioritisation of drug candidates for clinical trials». The Lancet Microbe (em English). 6 (5). ISSN 2666-5247. PMID 39549708. doi:10.1016/j.lanmic.2024.101002

- ↑ Pallister J, Middleton D, Wang LF, Klein R, Haining J, Robinson R, et al. (Agosto de 2011). «A recombinant Hendra virus G glycoprotein-based subunit vaccine protects ferrets from lethal Hendra virus challenge». Vaccine. 29 (34): 5623–5630. PMC 3153950
 . PMID 21689706. doi:10.1016/j.vaccine.2011.06.015
. PMID 21689706. doi:10.1016/j.vaccine.2011.06.015
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Chan, Xin Hui S.; Haeusler, Ilsa L.; Choy, Bennett J. K.; Hassan, Md Zakiul; Takata, Junko; Hurst, Tara P.; Jones, Luke M.; Loganathan, Shanghavie; Harriss, Elinor (1 de maio de 2025). «Therapeutics for Nipah virus disease: a systematic review to support prioritisation of drug candidates for clinical trials». The Lancet Microbe (em English). 6 (5). ISSN 2666-5247. PMID 39549708. doi:10.1016/j.lanmic.2024.101002

- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Lisi F, Falcaro P, Buso D, Hill AJ, Barr JA, Crameri G, et al. (Setembro de 2012). «Rapid detection of hendra virus using magnetic particles and quantum dots». Advanced Healthcare Materials. 1 (5): 631–634. PMID 23184798. doi:10.1002/adhm.201200072
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Plowright RK, Eby P, Hudson PJ, Smith IL, Westcott D, Bryden WL, et al. (Janeiro de 2015). «Ecological dynamics of emerging bat virus spillover». Proceedings. Biological Sciences. 282 (1798). PMC 4262174
 . PMID 25392474. doi:10.1098/rspb.2014.2124
. PMID 25392474. doi:10.1098/rspb.2014.2124
- ↑ Selvey LA, Wells RM, McCormack JG, Ansford AJ, Murray K, Rogers RJ, et al. (Junho de 1995). «Infection of humans and horses by a newly described morbillivirus». The Medical Journal of Australia. 162 (12): 642–645. PMID 7603375. doi:10.5694/j.1326-5377.1995.tb126050.x
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Field H, Young P, Yob JM, Mills J, Hall L, Mackenzie J (Abril de 2001). «The natural history of Hendra and Nipah viruses». Microbes and Infection. 3 (4): 307–314. PMID 11334748. doi:10.1016/S1286-4579(01)01384-3
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Fogarty R, Halpin K, Hyatt AD, Daszak P, Mungall BA (Março de 2008). «Henipavirus susceptibility to environmental variables». Virus Research. 132 (1–2): 140–144. PMC 3610175
 . PMID 18166242. doi:10.1016/j.virusres.2007.11.010
. PMID 18166242. doi:10.1016/j.virusres.2007.11.010
- ↑ «Summary of human cases of Hendra virus infection». www.health.nsw.gov.au (em inglês). Consultado em 1 de setembro de 2025
- ↑ Chan, Xin Hui S.; Haeusler, Ilsa L.; Choy, Bennett J. K.; Hassan, Md Zakiul; Takata, Junko; Hurst, Tara P.; Jones, Luke M.; Loganathan, Shanghavie; Harriss, Elinor (1 de maio de 2025). «Therapeutics for Nipah virus disease: a systematic review to support prioritisation of drug candidates for clinical trials». The Lancet Microbe (em English). 6 (5). ISSN 2666-5247. PMID 39549708. doi:10.1016/j.lanmic.2024.101002

Ligações externas
- 'hendrafacts' Arquivado em 2014-12-19 no Wayback Machine
- Biossegurança vírus Queensland Hendra
- Autoridade Australiana de Pesticidas e Medicamentos Veterinários - Registro da vacina contra Hendra e divulgação de dados - Agosto de 2015
- Ficha informativa sobre o vírus Hendra – CSIRO
- A ciência e o mistério do vírus Hendra – por Renee du Preez (ABC Rural) – Australian Broadcasting Corporation .
- Filmes sobre Vic Rail e o Vírus Hendra (1994-2011), Biblioteca Estadual de Queensland.