Assistência médica no Canadá
Assistência médica no Canadá é prestada por meio dos sistemas provinciais e territoriais de saúde financiada publicamente, popularmente chamados de Medicare.[1][2] O sistema é regido pelas disposições da Lei de Saúde do Canadá, de 1984,[3] e é universal.[4]:81 A Comissão Real, de 2002 – conhecida como Relatório Romanow – revelou que os canadenses consideram o acesso universal aos serviços de saúde financiados publicamente como um "valor fundamental que assegura seguro nacional de saúde para todos, onde quer que vivam no país".[5][6]
O Medicare canadense cobre aproximadamente 70% das necessidades de saúde dos cidadãos, e os 30% restantes são financiados pelo setor privado.[7][8] Esse percentual de 30% refere-se, em geral, a serviços não cobertos ou apenas parcialmente cobertos pelo Medicare, como medicamentos prescritos, cuidados oftalmológicos, dispositivos médicos, cuidados de saúde para pessoas trans, Psicoterapia, Fisioterapia e odontologia.[7][8] Cerca de 65–75% dos canadenses possuem algum tipo de seguro de saúde suplementar para essas finalidades; muitos o recebem por intermédio de seus empregadores ou recorrem a programas sociais que ampliam a cobertura para famílias em situação de vulnerabilidade, como idosos, menores e pessoas com deficiência.[9]
De acordo com o Instituto Canadense de Informações sobre Saúde (anteriormente CIHI), até 2019 o envelhecimento da população representava um aumento modesto, de cerca de 1% ao ano, nos custos com saúde. Em uma pesquisa da Série de Pesquisas de Perspectivas Canadenses do Statistics Canada de 2020 (CPSS), 69% dos canadenses autorrelataram ter uma saúde física excelente ou muito boa – um avanço em relação aos 60% de 2018.[10] Em 2019, 80% dos adultos canadenses afirmaram possuir pelo menos um importante fator de risco para doenças crônicas – como tabagismo, inatividade física, alimentação inadequada ou consumo excessivo de álcool.[11] O Canadá apresenta uma das maiores taxas de obesidade em adultos entre os países da OCDE, contribuindo para aproximadamente 2,7 milhões de casos de Diabetes.[11] Quatro doenças crônicas – Câncer (uma das principais causas de morte), Doenças cardiovasculares, Doenças respiratórias e o diabetes – são responsáveis por 65% das mortes no país.[11] Estima-se que cerca de 8 milhões de indivíduos com 15 anos ou mais vivam com uma ou mais deficiências no Canadá.[12]
Em 2021, o Instituto Canadense de Informações sobre Saúde relatou que os gastos com saúde atingiram US\$308 bilhões, representando 12,7% do PIB do Canadá naquele ano.[13] Em 2022, a despesa per capita do país com saúde ficou em 12º lugar entre os sistemas de saúde da OCDE.[14] O desempenho do Canadá tem se mantido próximo à média em grande parte dos indicadores de saúde da OCDE desde o início dos anos 2000,[15] e o país apresenta desempenho acima da média quanto ao acesso aos cuidados, embora o número de médicos e leitos hospitalares esteja consideravelmente abaixo da média da OCDE.[16] Um relatório de 2021 do Commonwealth Fund que comparou os sistemas de saúde dos 11 países mais desenvolvidos posicionou o Canadá em penúltimo lugar.[17] Entre as fragilidades apontadas no sistema canadense, destacam-se a taxa relativamente alta de mortalidade infantil, a prevalência de condições crônicas, longos tempos de espera, disponibilidade limitada de atendimento fora do horário comercial e a falta de cobertura para medicamentos prescritos.[18] Um problema crescente no sistema de saúde é a escassez de profissionais e a limitada capacidade hospitalar.[19][20]
Política de saúde no Canadá
O principal objetivo da política de saúde canadense, conforme estabelecido na Lei de Saúde do Canadá de 1984, é "proteger, promover e restaurar o bem-estar físico e mental dos residentes do Canadá e facilitar o acesso razoável aos serviços de saúde sem barreiras financeiras ou de outra natureza."[21][22] O governo federal assegura que todos os canadenses tenham "acesso razoável a serviços hospitalares, médicos e cirúrgico-odontológicos medicamente necessários que exijam hospitalização" ao repassar recursos para as províncias e territórios por meio da Transferência de Saúde do Canadá, desde que estas cumpram determinados "critérios e condições relacionados aos serviços de saúde segurados e aos serviços de saúde estendidos."[22]
Em seu amplamente citado livro de 1987, Malcolm G. Taylor traçou as raízes do Medicare e das negociações federativo-provinciais envolvendo "questões de jurisdição, alocação de custos, transferências de receita e competências tributárias", que resultaram no sistema atual, o qual oferece assistência médica a "canadenses com base na necessidade, independentemente de sua situação financeira."[23][24]
Monitoramento e mensuração dos cuidados de saúde no Canadá
O Health Canada, sob a direção do Ministro da Saúde, é o ministério responsável por supervisionar os cuidados de saúde do país, incluindo suas políticas públicas e implementações. Isso engloba a manutenção e a melhoria da saúde da população, considerada "uma das mais saudáveis do mundo, medida pela longevidade, estilo de vida e uso efetivo do sistema de saúde pública."[25]
O Health Canada, um departamento federal, publica uma série de pesquisas sobre o sistema de saúde canadense.[26] Embora os casos com risco de morte sejam atendidos imediatamente, alguns serviços necessários não são urgentes e os pacientes são atendidos na primeira consulta disponível na unidade local de sua escolha.
Em 1996, em resposta ao interesse em renovar o sistema de saúde, o governo federal criou, no orçamento daquele ano, a Fundação Canadense de Pesquisa em Serviços de Saúde para conduzir pesquisas em colaboração com governos provinciais, instituições de saúde e o setor privado, a fim de identificar os acertos e as falhas do sistema.[27]:113
O Instituto Canadense de Informações sobre Saúde é uma organização independente, sem fins lucrativos, estabelecida pelos governos provincial, territorial e federal para tornar as informações sobre saúde acessíveis ao público.[28] Criado em 1994 para funcionar como um "conselho coordenador nacional e um instituto independente de informações sobre saúde", o Instituto foi estabelecido em resposta ao relatório de 1991, "Health Information for Canada", produzido pela Força-Tarefa Nacional de Informações sobre Saúde.[29] Em 1994, o Instituto integrou o Instituto de Registros Médicos Hospitalares e o Grupo de Sistemas de Informação Gerencial.[29]
Os relatórios abordam temas como a avaliação e sugestões de melhorias para a eficiência dos serviços de saúde. Regiões com características semelhantes – como níveis educacionais e índices de imigração – apresentaram diferentes níveis de eficiência na prestação dos cuidados. O estudo concluiu que, se o aumento da eficiência do sistema atual fosse definido como meta, a taxa de mortalidade poderia ser reduzida entre 18% e 35%.[30] O estudo aponta que fortalecer a liderança dos médicos e estimular o engajamento dos prestadores de cuidados poderia gerar ganhos significativos em eficiência. Além disso, a facilitação da troca de informações e a interação entre prestadores de saúde e gestores governamentais, assim como a flexibilização do financiamento, contribuiriam para reduzir as disparidades regionais, permitindo que cada região identifique e atenda, de forma mais direcionada, as necessidades de sua população.[31]
Durante 24 anos, o Instituto produziu um relatório anual detalhado sobre as "Tendências Nacionais de Despesas em Saúde", com tabelas de dados – o relatório mais recente foi publicado em janeiro de 2021.[32][33] Outros temas de pesquisa do Instituto incluem cuidados hospitalares, transplantes de órgãos e substituições articulares, desempenho do sistema de saúde, envelhecimento, força de trabalho em saúde, desigualdades, qualidade e segurança, saúde mental e dependência, produtos farmacêuticos, comparações internacionais, atendimento de emergência, experiência dos pacientes, cuidados residenciais, saúde populacional, cuidados comunitários, desfechos clínicos, acesso e tempos de espera, saúde de crianças e jovens, e dos povos das Primeiras Nações, Inuit e Métis.
Em 2003, no âmbito do Acordo dos Primeiros Ministros para a Renovação dos Cuidados de Saúde, foi criado o Conselho de Saúde do Canadá – uma agência nacional independente – para monitorar e relatar sobre o sistema de saúde canadense.[34] Durante mais de uma década, até 2014, o Conselho publicou 60 relatórios sobre acesso e tempos de espera, promoção da saúde, cuidados para idosos, saúde dos povos indígenas, cuidados domiciliares e comunitários, gestão de produtos farmacêuticos e atenção primária à saúde.
Demografia
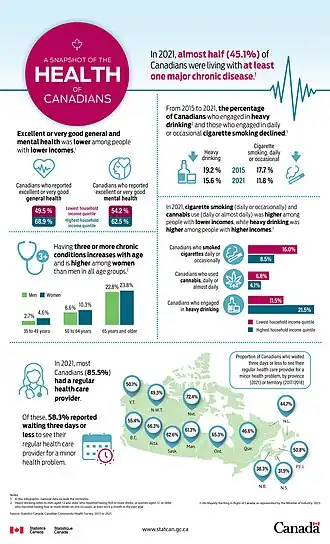
Em fevereiro de 2024, a idade mediana no Canadá era de 40,6 anos (dados de 2023)[35] em comparação com 39,5 em 2006.[36]
Em julho de 2020, havia 6.835.866 indivíduos com 65 anos ou mais e 11.517 centenários.[37] Esses dados indicavam que, em julho de 2020, 16% dos canadenses tinham 14 anos ou menos, 66,5% estavam na faixa dos 15 aos 65 anos, e 17,5% tinham 65 anos ou mais.[37]
A população do Canadá está envelhecendo, como em muitos outros países.[38] Em 2016, havia cerca de seis milhões de idosos, em um país com aproximadamente 34 milhões de habitantes.[39] Isso exerce forte influência sobre os serviços de saúde;[38] e, em 2019, o envelhecimento da população representava um aumento modesto de cerca de 1% ao ano nos custos de saúde.[7]
Desde a década de 2010, as pesquisas do Statistics Canada sobre envelhecimento têm se concentrado em "doenças crônicas", "isolamento social", nas necessidades de saúde mental dos idosos e nas "transições para o cuidado institucional", como os cuidados de longo prazo.[38] As oito condições crônicas mais comuns entre os idosos – hipertensão, artrite, problemas na coluna, problemas oculares, doenças cardíacas, osteoporose, diabetes e incontinência urinária – ocorrem em cerca de 10% dos idosos, muitos dos quais apresentam múltiplas condições crônicas.[38] Indivíduos com essas condições tendem a fazer maior uso dos serviços de cuidados domiciliares e necessitam de provedores formais de cuidados.[38]
Noventa por cento dos canadenses concorda que o país deveria ter uma "estratégia nacional para idosos que aborde as necessidades ao longo de todo o continuum de cuidados."[39]
Situação atual
O governo garante a qualidade dos cuidados por meio de padrões federais. Ele não participa do atendimento cotidiano nem coleta informações sobre a saúde individual, que permanecem confidenciais entre o paciente e seu médico.[40] Em cada província, cada médico processa a cobrança do seguro junto ao segurador provincial; o paciente não precisa se envolver com faturamento ou reembolso. Os gastos privados com saúde correspondem a 30% do financiamento total dos cuidados.[41]
A Lei de Saúde do Canadá não cobre medicamentos prescritos, cuidados domiciliares ou de longo prazo, nem atendimento odontológico.[40] As províncias oferecem cobertura parcial para crianças, pessoas em situação de vulnerabilidade e idosos.[40] Os programas variam conforme a província. Por exemplo, em Ontário, a maioria das prescrições para jovens com menos de 24 anos é coberta pelo plano de saúde provincial, caso não haja seguro privado disponível.[42]
Práticas competitivas, como a publicidade, são mantidas ao mínimo, maximizando a parcela das receitas destinada diretamente aos cuidados. Os custos são financiados por meio de receitas gerais de impostos federais e provinciais – que incluem impostos de renda, sobre vendas e corporativos. Na Colúmbia Britânica, o financiamento baseado em impostos era (até 1º de janeiro de 2020) complementado por um prêmio mensal fixo, isento ou reduzido para pessoas de baixa renda.[43] Em Ontário, há um imposto identificado como imposto sobre saúde para rendimentos tributáveis superiores a US\$20.000.[44]
Além do financiamento via sistema tributário, hospitais e pesquisas médicas recebem, em parte, contribuições de instituições filantrópicas. Por exemplo, em 2018, o Hospital for Sick Children de Toronto lançou uma campanha para arrecadar US\$1,3 bilhão com o objetivo de equipar um novo hospital.[45] Instituições como a Canadian Cancer Society oferecem assistência, como transporte para pacientes.[46] Não há franquias para os cuidados básicos e as coparticipações são extremamente baixas ou inexistentes (seguros suplementares, como o Fair Pharmacare, podem ter franquias, dependendo da renda). De modo geral, taxas de uso pelo paciente não são permitidas pela Lei de Saúde do Canadá, embora os médicos possam cobrar pequenas taxas por serviços como consultas perdidas, atestados médicos e renovações de receitas por telefone. Alguns médicos cobram "taxas anuais" como parte de pacotes abrangentes de serviços para seus pacientes e famílias. Legalmente, tais cobranças devem ser totalmente opcionais e podem ser realizadas apenas para serviços não essenciais,[40] porém, há denúncias de que algumas clínicas descumpriram essas regras,[47] o que motivou investigações e liminares por parte de agências provinciais.[48][49]
Benefícios e características
Os cartões de saúde são emitidos pelos ministérios provinciais de saúde aos indivíduos que se inscrevem no programa, embora os recém-chegados precisem aguardar até três meses após a chegada à província,[50] e, uma vez inscritos, todos recebem o mesmo nível de atendimento.[51] A maior parte dos cuidados básicos essenciais é coberta – incluindo a maternidade, mas excluindo Saúde mental e Cuidados domiciliares.[52] Os custos relativos à Infertilidade não são cobertos em nenhuma província, com exceção de Quebec, embora em outras províncias haja cobertura parcial.[53] Em algumas províncias, planos suplementares privados estão disponíveis para aqueles que desejam quartos particulares em caso de internação. Cirurgia Estética e alguns procedimentos eletivos não são considerados cuidados essenciais e, em geral, não são cobertos – por exemplo, os planos de saúde canadenses não abrangem a Circuncisão não terapêutica.[54] Tais procedimentos podem ser custeados diretamente pelos pacientes ou por meio de seguros privados.
A cobertura básica de saúde não é afetada por perda ou mudança de emprego, não pode ser negada por inadimplência de prêmios e não está sujeita a limites vitalícios ou exclusões por condições preexistentes. A Lei de Saúde do Canadá determina que os cuidados essenciais prestados por médicos e hospitais sejam financiados publicamente, embora cada província defina o que é considerado essencial, bem como onde, como e por quem os serviços são prestados. Há, inclusive, províncias que têm se orientado para modelos de saúde mais privados, em detrimento do sistema público. O resultado é uma ampla variação na cobertura oferecida pelo sistema público em todo o país, especialmente em áreas mais controversas ou dispendiosas, como saúde mental, tratamento de dependência, Fertilização in vitro,[55] cirurgia de afirmação de gênero,[56] ou tratamentos para Autismo.[40]
O Canadá (com exceção da província de Quebec) é um dos poucos países com sistema de saúde universal que não inclui a cobertura de medicamentos prescritos (outros exemplos são a Rússia e algumas repúblicas dos antigos países da URSS[57]). Os residentes de Quebec, cobertos pelo plano público provincial para medicamentos prescritos, pagam um prêmio anual de US\$0 a US\$660 ao apresentarem sua declaração de imposto de renda em Quebec.[58][59]
Nas últimas duas décadas, pelo menos algumas províncias introduziram seguros universais para medicamentos prescritos. A Nova Escócia conta com o programa Family Pharmacare, lançado em 2008 pelo governo progressista conservador de Rodney MacDonald.[60] Contudo, os residentes não o recebem automaticamente com seus cuidados de saúde, pois precisam se inscrever separadamente, e o programa cobre apenas um conjunto limitado de prescrições – sem cobrança de prêmios; franquias e tetos para coparticipações são fixados com base na renda tributável dos dois anos anteriores.[61]
Medicamentos são financiados com fundos públicos em algumas províncias para idosos ou pessoas de baixa renda,[62] por meio de seguros privados vinculados ao emprego ou pagos diretamente pelos pacientes. Em Ontário, os medicamentos elegíveis são fornecidos gratuitamente para indivíduos com até 24 anos de idade.[63] A maioria dos preços dos medicamentos é negociada com os fornecedores por cada governo provincial para controlar os custos; mais recentemente, o Council of the Federation anunciou uma iniciativa para que províncias selecionadas formem um bloco de compras maior, com o intuito de aumentar o poder de barganha na contenção dos custos farmacêuticos.[64] Mais de 60% dos medicamentos prescritos são pagos de forma privada no Canadá.[40] Os Médicos de família são designados por meio de sistemas provinciais de cadastro em listas de espera.[65] Se um paciente deseja consultar um especialista ou é encaminhado a um por seu clínico geral, o encaminhamento é feito por esse médico da comunidade local. A prevenção e a detecção precoce são consideradas fundamentais.[carece de fontes]
Cobertura
Saúde mental
A Lei de Saúde do Canadá cobre os serviços de Psiquiatras e de Médicos com treinamento adicional em Psiquiatria. No Canadá, os psiquiatras tendem a focar no tratamento das doenças mentais por meio de medicação.[66] Entretanto, a Lei de Saúde do Canadá exclui os cuidados prestados em "hospital ou instituição destinada principalmente ao atendimento de pessoas com transtornos mentais".[67] Parte do atendimento institucional é prestado pelas províncias. A lei não abrange o tratamento por um Psicólogo[68] ou por um Psicoterapeuta, a menos que o profissional também seja médico. O Imposto sobre Bens e Serviços (Canadá) ou o Imposto Harmonizado sobre Vendas (conforme a província) incide sobre os serviços de psicoterapeutas.[69] Algumas coberturas para tratamento de saúde mental e para dependência de substâncias podem estar disponíveis por meio de outros programas governamentais. Por exemplo, em Alberta, o atendimento de saúde mental é financiado por intermédio dos Alberta Health Services.[70] A maioria – ou todas – as províncias e territórios oferecem reabilitação financiada pelo governo para dependência de drogas e álcool, embora possam existir listas de espera.[71] O custo do tratamento por um Psicólogo ou Psicoterapeuta no Canadá tem sido apontado como um fator que contribui para a alta taxa de suicídio entre os primeiros socorristas, como policiais, técnicos em emergências médicas e paramédicos. Segundo reportagem da CBC, algumas forças policiais "oferecem planos de benefícios que cobrem apenas algumas sessões com psicólogos comunitários, forçando aqueles que procuram ajuda a enfrentar longas listas de espera para obter assistência psiquiátrica gratuita."[72]
Saúde bucal
Entre os países da OCDE, o Canadá ocupa a penúltima posição quanto ao financiamento público dos cuidados saúde bucal. Geralmente, os custos dos serviços odontológicos ficam a cargo dos pacientes, embora muitos possam contar com a cobertura oferecida por meio do emprego, de planos provinciais ou de seguros odontológicos privados. "Diferentemente do sistema nacional de seguro de saúde público, os cuidados odontológicos no Canadá são quase inteiramente financiados de forma privada, com aproximadamente 60% dos serviços pagos via seguros ligados ao emprego e 35% por despesas diretas. Dos 5% remanescentes de cuidados financiados publicamente, a maior parte é destinada a grupos socialmente marginalizados (por exemplo, crianças e adultos de baixa renda), com o apoio de diferentes níveis de governo conforme o grupo atendido."[73] É fato que, em comparação com consultas de cuidados primários, as visitas odontológicas dependem da capacidade financeira dos indivíduos.
Estudos realizados em Quebec e Ontário fornecem dados sobre a extensão do atendimento odontológico. Por exemplo, pesquisas em Quebec demonstraram uma forte correlação entre a utilização de serviços odontológicos e fatores socioeconômicos – como renda e escolaridade – enquanto, em Ontário, os idosos dependem fortemente do seguro odontológico para realizar consultas. "Segundo o Serviço Nacional de Saúde Pública em 1996/1997, houve uma diferença marcante entre os estratos sociais. Cerca de 53% dos canadenses com 15 anos ou mais relataram possuir seguro odontológico. A cobertura era mais alta entre os indivíduos de meia-idade, caindo para apenas 21% entre os com 65 anos ou mais."[74] Fatores como renda familiar, emprego e escolaridade influenciam esses resultados – indivíduos de classe média podem ter cobertura por meio dos benefícios de seus empregadores, enquanto idosos frequentemente perdem essa vantagem com a aposentadoria.
No sistema público de saúde do Canadá, os cuidados odontológicos de rotina não são cobertos.[75][76] Algumas províncias oferecem programas de prevenção infantil – como em Nova Escócia e Quebec – enquanto outras exigem que os pacientes custeiem procedimentos odontológicos realizados em hospitais. Entre os serviços que podem não ser cobertos estão obturações, consultas de rotina, tratamentos restauradores, cuidados preventivos, próteses, implantes, pontes, coroas, facetas, inlays, radiografias e procedimentos ortodônticos.
Em 2022, entretanto, o governo federal anunciou a criação do Canadian Dental Care Plan, que reembolsa pais de baixa a média renda em até US\$650 para despesas odontológicas por criança.[77] Essa medida foi uma política de transição rumo à cobertura pública universal dos cuidados odontológicos.
Fisioterapia, terapia ocupacional e massoterapia
A cobertura dos serviços prestados por Fisioterapeuta, Terapeuta ocupacional (OT) e Massoterapeuta varia conforme a província. Por exemplo, em Ontário o plano de saúde provincial (OHIP) cobre a fisioterapia após alta hospitalar e a terapia ocupacional,[78] mas não cobre a massoterapia. Para ter direito à cobertura de fisioterapia em Ontário, os pacientes devem ter sido internados em hospital por pelo menos uma noite e necessitar da fisioterapia para tratar a condição, ou ter 19 anos ou menos ou 65 anos ou mais.[79]
Outras limitações de cobertura
A cobertura varia para cuidados relacionados aos pés. Em Ontário, a partir de 2019, o sistema cobre entre US\$7 e US\$16 por consulta a um Podólogo, até US\$135 por paciente ao ano, acrescidos de US\$30 para raios-X.[80] Embora idosos e pacientes diabéticos possam necessitar de serviços que ultrapassem esse limite, tais custos devem ser arcados pelos próprios pacientes ou por seguros suplementares privados.
A partir de 2014, a maioria – embora não todas – as províncias e territórios oferecem alguma cobertura para cirurgias de redesignação sexual (ou cirurgias de confirmação de gênero) e para outros tratamentos da Disforia de gênero.[81] Em Ontário, a cirurgia de redesignação sexual requer aprovação prévia para ser coberta.[82]
Contudo, o acesso aos cuidados não atende às diretrizes da WPATH nas províncias que abrangem 84% da população canadense (excetuando-se Colúmbia Britânica, Ilha do Príncipe Eduardo e Yukon). Os tempos de espera para os cuidados de afirmação de gênero podem chegar a até oito anos.[83]
Há grandes discrepâncias na cobertura de dispositivos assistivos, como cadeiras de rodas e equipamentos respiratórios. Em Ontário, que possui um dos programas mais generosos, o sistema financia 75% do custo dos equipamentos e suprimentos aprovados para pessoas com deficiência que necessitem desses dispositivos por seis meses ou mais.[84] O programa não impõe restrições de idade ou renda, mas veteranos e beneficiários de programas federais não são elegíveis para a cobertura provincial. Apenas determinados tipos de equipamentos e, dentro de cada categoria, somente modelos aprovados de fornecedores certificados são cobertos, com preços máximos estabelecidos pelo governo.[85]
Lares de idosos e cuidados domiciliares
Os cuidados domiciliares são considerados um serviço "estendido" e, por esse motivo, não se enquadram entre os serviços segurados pela Lei de Saúde do Canadá[86]:10 Esses cuidados não são considerados serviços medicamente necessários, como os oferecidos em hospitais ou por médicos, e os governos provinciais e territoriais não são obrigados a fornecê-los.[86]:9 Em seu relatório de 2009 sobre cuidados domiciliares, a Canadian Healthcare Association apontou um aumento nas taxas de doenças crônicas à medida que a população envelhecia.[86]:9 Geralmente, os cuidados domiciliares são vistos como uma alternativa de menor custo em um contexto de preocupação dos governos com os gastos em saúde, sendo preferidos pelos idosos.[86]:9
Um em cada quatro cuidadores presta assistência relacionada ao envelhecimento.[38] Um estudo de 2016, publicado no Journal of Canadian Studies, indicou que, com o aumento da população idosa no país, a oferta de auxiliares de cuidados domiciliares (HCAs) não atendia à demanda necessária para fornecer cuidados adequados em lares de idosos e no sistema domiciliar cada vez mais complexo.[87] Os auxiliares de cuidados domiciliares enfrentam intensa precariedade no emprego, baixos níveis de pessoal e demandas cada vez mais complexas – que envolvem tarefas rotineiras e de natureza mecanizada, além de cortes em equipamentos e suprimentos.[87] Eles atuam, ainda, em ambientes com elevados Risco ocupacional, que podem incluir animais agressivos, fumaça de tabaco ambiente, equipamentos de oxigênio, bairros inseguros e infestações, fatores que prejudicam a qualidade do atendimento.[88][Notes 1] Com a evolução das funções dos auxiliares de cuidados domiciliares, cresce também a necessidade de maior treinamento e capacitação. Enfermeiros e HCAs precisam ser capazes de pensar criticamente, agir em tempo real e tomar decisões fundamentadas em evidências.[89]
Povos indígenas
O maior grupo pelo qual o governo federal é diretamente responsável é o das Primeiras Nações. Os povos indígenas são de responsabilidade federal, e o governo garante cobertura completa para suas necessidades de saúde. Nos últimos vinte anos, e apesar de o acesso à saúde ser um direito garantido às Primeiras Nações em virtude dos inúmeros tratados assinados pelo governo do Canadá para o acesso às terras e recursos indígenas, a cobertura fornecida pelo programa de Benefícios de Saúde Não Segurados do governo federal diminuiu drasticamente em áreas como optometria, odontologia e medicamentos. Indivíduos com status de Primeira Nação têm direito a um número determinado de consultas com optometristas e dentistas, com cobertura limitada para óculos, exames de vista, obturações, tratamentos de canal etc. Em geral, os povos indígenas utilizam os hospitais convencionais, e o governo federal reembolsa integralmente o governo provincial pelas despesas, além de arcar com eventuais taxas cobradas pela província. O governo federal mantém uma rede de clínicas e centros de saúde em reservas indígenas. No nível provincial, existem também vários programas de saúde de menor escala, além do Medicare. O maior desses programas é o custeio da saúde realizado pelo sistema de Compensação dos Trabalhadores. Independentemente dos esforços federais, a assistência à saúde para as Primeiras Nações, de modo geral, não é considerada eficaz.[90][91][92]
Apesar de ser uma responsabilidade provincial, os elevados custos com saúde há muito tempo são parcialmente financiados pelo governo federal.
Gastos com a saúde
Embora o sistema de saúde canadense seja denominado Sistema de Pagamento Único, o Canadá "não possui um único sistema de saúde", conforme aponta um relatório da Biblioteca do Parlamento de 2018.[93] As províncias e territórios oferecem "assistência à saúde financiada publicamente" por meio de seus sistemas de seguro de saúde. A despesa total em saúde no Canadá inclui os gastos com serviços que não são cobertos nem pelos fundos federais nem por esses sistemas públicos, sendo financiados por seguros privados ou diretamente pelos indivíduos.[93]
Em 2017, o Instituto Canadense de Informação em Saúde informou que os gastos com saúde devem atingir US$ 242 bilhões, ou 11,5% do Produto Interno Bruto do Canadá naquele ano.
Os gastos com saúde das províncias e territórios representaram aproximadamente "64,2% do total dos gastos com saúde" em 2018.[93][94] As fontes públicas de receita para o sistema de saúde incluem o financiamento provincial, que, em 2018, representou 64,2% do total – incluindo os recursos transferidos do governo federal para as províncias na forma do CHT.[93] O financiamento direto do governo federal, juntamente com recursos de governos municipais e fundos de seguridade social, representou 4,8% em 2018.[93][94]:11
Segundo o relatório do CIHI de 2019, desde 1997 a divisão de gastos com saúde entre os setores público e privado permaneceu aproximadamente em 70% e 30%, respectivamente.[7][8] O financiamento do setor público, que desde 1997 tem representado cerca de 70% dos gastos totais, "inclui pagamentos efetuados pelos governos em níveis federal, provincial/territorial e municipal, bem como pelos conselhos de compensação dos trabalhadores e outros esquemas de seguridade social".[94]:11
Financiamento do setor privado
O financiamento do setor privado é regulamentado pela Lei de Saúde do Canadá, (CHA) que estabelece as condições que os planos provinciais/territoriais de seguro de saúde devem cumprir para receber integralmente as transferências do governo federal. A CHA não permite que sejam cobradas taxas aos segurados por serviços cobertos (definidos como cuidados medicamente necessários prestados em hospitais ou por médicos). A maioria das províncias adotou diversas proibições quanto a tais cobranças.[8]
Os recursos destinados à saúde no setor privado, que representam cerca de 30% do total dos gastos, "consistem principalmente em despesas realizadas por famílias e empresas de seguros privados".[94] Em 2018, o financiamento do setor privado correspondeu a 31% do total dos gastos com saúde.[93] "Inclui, principalmente, despesas com seguros privados e gastos das famílias."[93]
As principais categorias de despesas do setor privado representam 66% desse montante e englobam medicamentos e serviços profissionais, como os de odontologia e cuidados visuais.[7] Apenas 10% desses serviços são custeados pelo setor público.[7] Em 2017, 41% das despesas do setor privado foram arcadas por seguradoras privadas, enquanto os gastos do próprio bolso representaram 49% do total.[7]
Um relatório aprofundado da CBC, de 2006, apontou que, embora o sistema canadense seja, em sua maior parte, financiado publicamente, a prestação da maioria dos serviços é realizada por empresas privadas.[95] Em 2006, a maioria dos médicos não recebia um salário anual, mas sim uma remuneração por consulta ou serviço.[95] Segundo o Dr. Albert Schumacher, ex-presidente da Associação Médica Canadense, "estima-se que 75% dos serviços de saúde canadenses sejam prestados de forma privada, mas financiados publicamente."[95]
"Os profissionais da linha de frente, sejam clínicos gerais ou especialistas, em sua maioria, não são assalariados. Eles funcionam como pequenas empresas. O mesmo ocorre com os laboratórios e clínicas de radiologia ... A situação que observamos atualmente é de que mais serviços não estão sendo financiados publicamente, fazendo com que as pessoas ou suas seguradoras tenham que arcar com os custos. Temos uma espécie de privatização passiva."
— Dr. Albert Schumacher. CBC. December 1, 2006.
Clínicas privadas são permitidas e regulamentadas pelas províncias e territórios. Elas podem cobrar acima da tabela de honorários acordada se estiverem prestando serviços não cobertos, atendendo pessoas não seguradas ou se estiverem localizadas em Quebec, devido a uma decisão judicial.[96] Essa possibilidade pode abranger também casos de pessoas elegíveis por meio do seguro de automóvel ou de compensação dos trabalhadores, além de indivíduos não residentes no Canadá ou que recebam serviços não cobertos. Tal disposição tem sido objeto de controvérsia entre os que defendem um papel mais amplo para o financiamento privado.
Foi sugerido[97] que o aparente sucesso do provedor privado de telemedicina Maple, com suas centenas de milhares de usuários pagantes, indica a existência de uma camada privada de saúde em rápido crescimento. A Maple vem sendo criticada em relação à acessibilidade, uma vez que consultas com um clínico geral pela plataforma podem custar mais de US$ 200 por atendimento.[98][99]
Seguro de saúde privado
No Canadá, os seguros de saúde privados são fornecidos principalmente por meio de empregadores.[100]
Em 2016, "os recursos destinados à saúde provenientes de seguros privados foram de US$ 788 per capita", o que representa uma taxa de crescimento anual de 6,4% entre 1988 e 2016.[93]
De acordo com um relatório da OCDE de 2004, 75% dos canadenses possuíam algum tipo de seguro de saúde privado suplementar.[100]
Em muitas províncias, a aquisição de um seguro de saúde duplicado para cuidados já cobertos pelo plano governamental é proibida.[101]
Despesas do próprio bolso
Entre 1988 e 2016, o montante das despesas pagas diretamente pelos indivíduos cresceu cerca de 4,6% ao ano, atingindo US$ 972 per capita em 2016.[93]
Principais gastos com saúde
As maiores despesas em saúde foram com hospitais — US$ 51 bilhões em 2009, ante US$ 45,4 bilhões, representando 28,2% em 2007, seguidas por Medicamentos — US$ 30 bilhões em 2009, ante US$ 26,5 bilhões, representando 16,5% em 2007, e serviços médicos — US$ 26 bilhões em 2009, ante US$ 21,5 bilhões ou 13,4% em 2007.[102][103]
A proporção gasta com hospitais e médicos diminuiu entre 1975 e 2009, enquanto o montante destinado aos medicamentos aumentou.[104] Entre as três maiores despesas em saúde, o valor gasto com medicamentos foi o que mais cresceu. Em 1997, o custo total dos remédios superou o dos médicos. Em 1975, os três maiores gastos eram com hospitais (US$ 5,5 bilhões/44,7%), médicos (US$ 1,8 bilhão/15,1%) e medicamentos (US$ 1,1 bilhão/8,8%).[103]
Em 2018, os remédios — tanto os prescritos quanto os não prescritos — passaram a ser a segunda maior despesa, representando 15,3% do total, enquanto os hospitais, com 26,6%, constituíram o maior setor de gastos, e os serviços médicos representaram 15,1% do total.[33]
Hospitais
Os hospitais têm sido consistentemente a maior despesa em saúde, representando 26,6% do total dos gastos com saúde no Canadá em 2018.[33]
A capacidade hospitalar no Canadá atingiu seu pico em 1970. Desde então, a disponibilidade de leitos hospitalares per capita foi reduzida em 63%.[105]
A assistência hospitalar é prestada por hospitais financiados publicamente. A maioria dos hospitais públicos, cada um constituído como instituição independente sob as Leis das Sociedades provinciais, é legalmente obrigada a operar dentro de seu orçamento.[106] A fusão de hospitais na década de 1990 reduziu a concorrência entre eles.
Um estudo da OCDE em 2010 apontou variações na assistência entre as províncias do Canadá, constatando diferenças nas taxas de internação hospitalar conforme a população e a região. Províncias com menor densidade populacional geralmente apresentavam taxas de internação mais elevadas, devido à escassez de médicos e hospitais na região.[107]
Medicamentos
Em 2018, os remédios — tanto os prescritos quanto os não prescritos — foram a segunda maior despesa em saúde no Canadá, representando 15,3% do total.[33]
De acordo com o relatório do CIHI de dezembro de 2020, em 2019 os programas públicos de medicamentos tiveram despesas de US$ 15 bilhões, representando um aumento de 3% em um ano.[108] O medicamento que contribuiu com cerca de 26% do aumento dos gastos foi o destinado ao tratamento da diabetes.[108] Em 2018, os medicamentos para Hepatite C foram o segundo maior contribuidor para o aumento dos gastos farmacêuticos. Em 2019, esse valor caiu 18% devido à redução no número de usuários. Ainda em 2019, os gastos com Biológicos aumentaram de 9% para 17% do gasto público no tratamento de Artrite Reumatoide, doença de Crohn e condições similares.[108]
Em 1997, o custo total dos medicamentos ultrapassou o dos serviços médicos, mantendo-se na segunda posição – atrás apenas dos hospitais – em termos de gastos anuais totais com saúde.[104] A proporção gasta com hospitais e médicos diminuiu entre 1975 e 2009, enquanto os gastos com medicamentos aumentaram.[104] Entre as três maiores despesas em saúde, o valor destinado aos medicamentos foi o que mais cresceu. Em 1997, o custo total dos remédios superou o dos médicos. Em 1975, os maiores gastos eram com hospitais (US$ 5,5 bilhões/44,7%), médicos (US$ 1,8 bilhão/15,1%) e medicamentos (US$ 1,1 bilhão/8,8%).[103]
Conforme o relatório de abril de 2018 intitulado Pharmacare Now: Prescription Medicine Coverage for All Canadians, emitido pelo Comitê Permanente da Câmara dos Comuns sobre Saúde, "os gastos com medicamentos dispensados fora dos hospitais representaram 85% do total dos gastos farmacêuticos em 2017."[93]
A CHA exige que as apólices públicas de seguro de saúde provinciais e territoriais cubram todos os "medicamentos utilizados no ambiente hospitalar... as despesas com medicamentos fora do hospital são custeadas por seguros privados e pelos próprios indivíduos, além de, para determinados grupos, pelo seguro de saúde provincial".[93] O seguro público cobre "43% dos medicamentos fora do hospital"; os seguros privados, 35%; e o restante – 22% – é pago diretamente pelos indivíduos.[93]
Os custos dos medicamentos são definidos pelo governo com base em uma mediana global por meio de price controls.
Serviços médicos
A terceira maior despesa em saúde no Canadá refere-se aos serviços médicos, os quais representaram 15,1% do total em 2018.[33] Entre 1997 e 2009, a parcela dos gastos anuais destinada aos médicos diminuiu.[104]
Em 2007, os serviços médicos custaram US$ 21,5 bilhões, representando 13,4% do total dos gastos em saúde.[102] Em 2009, esse valor aumentou para US$ 26 bilhões.[102]
Número de médicos
O Canadá, assim como seu vizinho norte-americano, os Estados Unidos, possui uma proporção de médicos em atividade inferior à média da OCDE.[109] Contudo, o número de enfermeiros em atividade é superior à média da OCDE, embora em 2016 tenha ficado abaixo da média dos EUA.[110]
Em 2012, foi registrado um número recorde de 75.142 médicos, embora esse número inclua profissionais que optaram, parcial ou totalmente, por não integrar o sistema público de saúde – um fenômeno registrado em níveis recordes em Quebec.[111] O salário médio bruto era de US$ 328.000, do qual os médicos deduzem impostos, aluguel, salários de funcionários e custos com equipamentos.[112] Relatórios recentes indicam que há uma oferta desequilibrada de especialistas em relação aos médicos generalistas, além de uma grave escassez de clínicos gerais, com a projeção de que 10 milhões de canadenses ficarão sem acesso a cuidados primários,[113][114][115] Essa situação é agravada pelo fato de que novos graduados têm optado por não seguir a medicina de família,[116] e comunidades em regiões rurais, remotas e do norte sofrem com uma escassez particularmente aguda.[117][118] Limitações quanto à quantidade e ao número de médicos que podem concluir a residência médica obrigatória de dois anos no Canadá podem impedir que os profissionais formados obtenham a licença para exercer, contribuindo para uma escassez efetiva. Questões relacionadas ao burnout e à saúde mental também podem influenciar, já que, em 2021, 48% dos médicos pesquisados pela Associação Médica Canadense apresentaram resultados positivos para depressão.[119]
Remuneração dos médicos
Os serviços básicos são prestados por médicos privados (que, desde 2002, podem se constituir em sociedade), com toda a remuneração paga pelo governo à mesma taxa. A maioria dos clínicos gerais recebe uma taxa por consulta, cujos valores são negociados anualmente entre os governos provinciais e as respectivas associações médicas. Esse modelo de pagamento por serviço tem sido criticado por desestimular profissionais a ingressarem na medicina de família na Colúmbia Britânica.[120]
A CTV News informou que, em 2006, os clínicos gerais no Canadá ganhavam, em média, US$ 202.000 por ano.[121]
Organizações profissionais
Cada província regula a profissão médica por meio de um Colégio de Médicos e Cirurgiões, responsável pela concessão de licenças, estabelecimento de padrões de prática e pela investigação e disciplina de seus membros.
A associação nacional dos médicos é denominada Associação Médica Canadense (AMC);[122] a qual define sua missão como "Servir e unir os médicos do Canadá e ser a defensora nacional, em parceria com o povo canadense, dos mais elevados padrões de saúde e de cuidados médicos."[123]
Desde a promulgação da Lei de Saúde do Canadá de 1984, a AMC tem defendido firmemente a manutenção de um sistema robusto e financiado publicamente – atuando junto ao governo federal para ampliar o financiamento e sendo membro fundador (além de participante ativo) do Lobby de Ação em Saúde (HEAL).[124]
Em dezembro de 2008, a Sociedade de Obstetras e Ginecologistas do Canadá relatou uma escassez crítica de Obstetras e ginecologistas. O relatório indicava que 1.370 obstetras estavam em atividade no Canadá, e esse número deveria cair em pelo menos um terço dentro de cinco anos. A entidade solicitou ao governo o aumento do número de vagas na Escola de Medicina para obstetrícia e ginecologia em 30% ao ano durante três anos, além de recomendar a rotatividade de plantões em comunidades menores para incentivar a fixação dos médicos nessas localidades.[125]
Associações provinciais
Como a saúde é considerada de jurisdição provincial/territorial, as negociações em nome dos médicos são conduzidas por associações provinciais, como a Associação Médica de Ontário. As opiniões dos médicos canadenses têm sido diversas, especialmente no que diz respeito ao apoio à permissão de um financiamento privado paralelo. A história dos médicos no desenvolvimento do Medicare foi descrita por C. David Naylor.[126]
Em 1991, a Associação Médica de Ontário concordou em adotar o regime de Loja fechada em âmbito provincial, transformando o sindicato da OMA em um monopólio. Críticos afirmam que essa medida restringiu o número de médicos, garantindo a renda de seus membros.[127] Em 2008, a Associação Médica de Ontário e o governo de Ontário celebraram um contrato de quatro anos, com um aumento salarial de 12,25% para os médicos – medida que se esperava custar aos ontarianos um extra de US$ 1 bilhão. O então premier Dalton McGuinty afirmou: "Uma das coisas que precisamos fazer, é garantir que sejamos competitivos... para atrair e manter médicos aqui em Ontário..."[128]
Gastos com saúde e uma população envelhecida
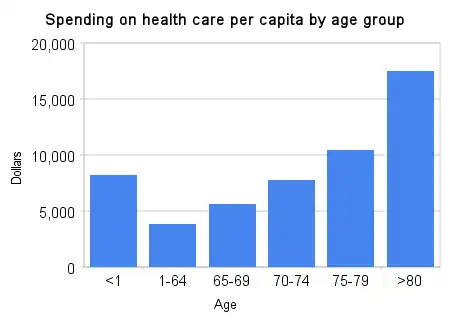
Em 2019, a população envelhecida do Canadá representou um aumento modesto nos custos de saúde, de aproximadamente 1% ao ano.[7] Ademais, os gastos são mais elevados nos extremos etários, alcançando US$ 17.469 per capita para indivíduos com mais de 80 anos e US$ 8.239 para os com menos de 1 ano, em comparação com US$ 3.809 para aqueles entre 1 e 64 anos, segundo dados de 2007.[129]
Comparação dos gastos com saúde ao longo do tempo
Os gastos com saúde no Canadá (em dólares de 1997) aumentaram anualmente entre 1975 e 2009, passando de US$ 39,7 bilhões para US$ 137,3 bilhões, ou de US$ 1.715 para US$ 4.089 per capita.[130] Em 2013, o total atingiu US$ 211 bilhões, com uma média de US$ 5.988 por pessoa.[131] Dados do relatório National Health Expenditure Trends, 1975 to 2012, indicam que o ritmo de crescimento está desacelerando. Um crescimento econômico modesto e déficits orçamentários têm exercido um efeito moderador. Pelo terceiro ano consecutivo, o crescimento dos gastos com saúde foi inferior ao da economia como um todo. A parcela do Produto Interno Bruto do Canadá destinada à saúde atingiu 11,6% em 2012, abaixo dos 11,7% de 2011 e do pico de 11,9% em 2010.[132] Em 2007, os gastos totais equivaliam a 10,1% do PIB, ligeiramente acima da média dos países da OCDE, mas inferiores aos 16,0% gastos nos Estados Unidos.[133]
Desde 1999, 70% do total dos gastos com saúde do Canadá provêm do setor público e 30% do privado.[7][8] Esse percentual ficou um pouco abaixo da média da OCDE para gastos públicos em saúde em 2009.[134] O financiamento público abrangeu a maior parte dos custos hospitalares e médicos, enquanto os restantes 30% foram pagos principalmente por meio de seguros privados ou diretamente pelos indivíduos.[135] Metade dos gastos privados com saúde foi realizada via seguros privados, e a outra metade por pagamentos diretos.[7][8]
Gastos com saúde por província
O planejamento e o financiamento da maioria dos serviços de saúde cobertos publicamente são de responsabilidade das províncias e territórios, havendo variações regionais nas características dos sistemas de saúde.
Os custos per capita variam pelo Canadá, com Quebec (US$ 4.891) e Colúmbia Britânica (US$ 5.254) apresentando os níveis mais baixos, e Alberta (US$ 6.072) e Terra Nova (US$ 5.970) os mais elevados.[129] O gasto total com saúde por residente varia de US$ 7.378 em Terra Nova e Labrador a US$ 6.321 na Colúmbia Britânica. Em 2016, os gastos públicos com medicamentos aumentaram 4,5%, impulsionados principalmente por prescrições de medicamentos para tumor necrosis factor alpha e para Hepatite C.[136]
De acordo com um artigo de 2003 de Lightman, "a prestação de serviços in natura no Canadá é superior à abordagem de mercado dos Estados Unidos em termos de eficiência". Nos EUA, 13,6% do Produto Nacional Bruto é utilizado em cuidados médicos, enquanto no Canadá apenas 9,5% do PNB é empregado no sistema de Medicare, "em parte porque não há incentivo ao lucro para os seguradores privados". Lightman ainda observa que o sistema in natura elimina grande parte da publicidade presente nos EUA e mantém baixos os custos administrativos; sem testes de meios ou problemas de inadimplência, os custos de faturamento dos médicos são quase nulos.[137]

De acordo com um artigo de 2001 publicado nos Annals of the Royal College of Physicians and Surgeons of Canada, a aplicação de uma perspectiva farmacoeconômica para analisar a redução de custos demonstrou que as economias realizadas por hospitais individuais podem, na verdade, resultar em aumentos de custos para as províncias.[139]
Opinião pública
Segundo uma pesquisa de 2020, 75% dos canadenses "estavam orgulhosos do seu sistema de saúde".[140]
Um artigo da PBS, datado de 31 de agosto de 2020, que comparou o sistema de saúde americano ao do Canadá, citou a diretora do Centro de Direito, Política e Ética em Saúde da Universidade de Ottawa, Colleen Flood, afirmando que "não existe um sistema de saúde perfeito" e que "o sistema canadense não é isento de falhas". Contudo, os canadenses "se sentem gratos pelo que têm". Em certos momentos, essa complacência faz com que os cidadãos não exijam "melhores resultados por custos mais baixos". Flood ressaltou que os canadenses "sempre se sentem aliviados por, ao menos, [nosso sistema de saúde] não ser o sistema americano".[141]
Uma pesquisa realizada pela Nanos Research em 2009 constatou que 86,2% dos canadenses "apoiavam ou apoiavam fortemente" soluções públicas para fortalecer a assistência à saúde no país.[142] De acordo com o relatório da pesquisa, encomendado pela Coalizão Canadense de Saúde, há "evidências convincentes" de que os canadenses, em todos os grupos demográficos, preferem um sistema de saúde público em vez de um sistema voltado para o lucro.[142][143] Uma pesquisa da Strategic Counsel revelou que 91% dos canadenses preferem o sistema de saúde do país em comparação com o modelo adotado nos Estados Unidos.[144][145]
Uma pesquisa Harris-Decima de 2009 constatou que 82% dos canadenses preferiam o sistema de saúde do Canadá ao dos Estados Unidos.[146]
Uma pesquisa Gallup de 2003 revelou que 57% dos canadenses, em comparação com 50% no Reino Unido e 25% nos Estados Unidos, estavam "muito" ou "razoavelmente" satisfeitos com "a disponibilidade de cuidados de saúde acessíveis no país". Apenas 17% dos canadenses se mostraram "muito insatisfeitos", contra 44% dos americanos. Em 2003, 48% dos norte-americanos, 52% dos canadenses e 42% dos britânicos afirmaram estar satisfeitos.[147]
Uma pesquisa do Instituto Canadense de Informação em Saúde de 2016 constatou que os canadenses aguardam mais tempo para acessar serviços de saúde do que cidadãos de outros 11 países, incluindo França, Alemanha, Estados Unidos e Austrália.[148]
Em uma pesquisa da Ipsos de 2021, 71% dos canadenses concordaram que o sistema de saúde é excessivamente burocrático para atender às necessidades da população.[149]
A pesquisa OurCare Initiative de 2024 apontou que, em algumas províncias, 30% dos canadenses não tinham acesso a cuidados primários, 63% não dispunham de atendimento fora do horário comercial ou nos finais de semana, e 65% acreditavam não conseguir uma consulta no mesmo dia ou no dia seguinte quando necessitassem de atendimento urgente.[150]


Linha do tempo de eventos significativos na assistência médica canadense
O Ato da Constituição de 1867 (anteriormente denominado Ato da América do Norte Britânica, 1867) não atribuiu aos governos federal nem provinciais a responsabilidade pela assistência médica, pois na época era uma questão de menor relevância. No entanto, o Ato conferia às províncias a responsabilidade de regulamentar os hospitais, e estas alegavam que sua responsabilidade geral por assuntos locais e privados incluía a assistência médica. O governo federal entendia que a saúde da população se enquadrava na atribuição de "Paz, Ordem e Bom Governo".
O Comitê Judiciário do Conselho Privado decidiu que o governo federal tinha a responsabilidade de proteger a saúde e o bem-estar da população, enquanto as províncias eram responsáveis por administrar e fornecer a assistência médica.
Antes de 1966, o Assuntos dos Veteranos do Canadá possuía uma vasta rede de assistência médica, mas ela foi incorporada ao sistema geral com a criação do Medicare.
Em 1975, o Saúde Canadá, que na época era conhecido como Saúde Nacional e Bem-Estar, estabeleceu o Programa Nacional de Pesquisa e Desenvolvimento em Saúde.
Em 1977, o acordo de compartilhamento de custos entre os governos federal e provinciais, por meio da Lei de Seguro Hospitalar e Serviços Diagnósticos e posteriormente ampliado pela Lei de Cuidados Médicos, foi descontinuado. Ele foi substituído pelo Financiamento de Programas Estabelecidos. Isso proporcionou uma transferência em bloco para as províncias, concedendo-lhes maior flexibilidade, mas também reduzindo a influência federal sobre o sistema de saúde. Quase todos os gastos públicos com saúde passam pelo Medicare, mas existem vários programas menores.
As províncias desenvolveram seus próprios programas, por exemplo, o OHIP em Ontário, que devem atender às diretrizes gerais estabelecidas na Lei de Saúde do Canadá. O governo federal administra diretamente a saúde para grupos como as Forças Armadas e os detentos das prisões federais. Ele também fornece alguns cuidados à Polícia Montada Real do Canadá e aos veteranos, embora esses grupos, na maioria, utilizem o sistema público.
Em 1996, diante de um grande déficit orçamentário, o governo federal liberal fundiu as transferências para a saúde com as transferências para outros programas sociais no Transferência de Saúde e Social do Canadá, e os níveis de financiamento geral foram reduzidos. Isso colocou considerável pressão sobre as províncias e, combinado com o Envelhecimento Populacional e a taxa geralmente elevada de Inflação nos custos de saúde, causou problemas no sistema.
Em 2002, foi publicada a Comissão Real sobre o Futuro da Assistência Médica no Canadá, também conhecida como o Relatório Romanow.[5] A Coalizão Canadense de Saúde foi formada em 2002.[5] Em 2004, os Primeiros Ministros chegaram a um acordo com o governo federal sobre um plano de dez anos para melhorar a assistência médica no Canadá.[152] As áreas de foco incluíam tempos de espera, cuidados domiciliares, reforma da atenção primária, estratégia nacional de medicamentos, prevenção, promoção e saúde pública, saúde aborígene e a Divisão de Saúde das Primeiras Nações e Inuit (FNIHB) no Saúde Canadá.[152] Em 2006, o Stephen Harper venceu as eleições federais com uma "plataforma que defendia uma combinação de assistência médica pública e privada, desde que a assistência médica permanecesse financiada publicamente e fosse universalmente acessível".[95]
Debates sobre assistência médica no Canadá
No Canadá, existem debates intensos entre aqueles que apoiam a assistência médica pública de um único nível, como a Coalizão Canadense de Saúde, um grupo que se formou após a publicação do Relatório Romanow em 2002,[5] e diversas organizações a favor da privatização, como o conservador Instituto Fraser, que defendem um sistema de assistência médica de dois níveis. Organizações americanas que apoiam a privatização dos serviços de saúde, como o Cato Institute e os Americans for Prosperity[153][154][155] concentraram sua crítica ao sistema de saúde canadense nos tempos de espera.[156]
Wendell Potter, que trabalhou para a seguradora multinacional americana Cigna de 1993 até 2008, disse à PBS que a indústria de saúde dos Estados Unidos se sentia ameaçada pelo sistema de saúde canadense, pois "expunha as falhas do sistema de saúde privado dos EUA e potencialmente ameaçava seus lucros."[141] Ele afirmou que o departamento de relações públicas corporativo usava a tática de repetir informações falsas sobre o sistema canadense financiado publicamente, focando nos tempos de espera para cirurgias eletivas.[141][157]
À medida que o debate sobre assistência médica nos Estados Unidos alcançava o topo da agenda de políticas internas durante a corrida presidencial dos EUA em 2008, com uma combinação de "custos exorbitantes" no sistema de saúde e um número crescente de americanos sem seguro de saúde devido à perda de emprego durante a recessão, as longas listas de espera do sistema de saúde "socializado" do Canadá[158] passaram a ser um argumento-chave dos republicanos contra as reformas de saúde de Obama.[158] O Huffington Post descreveu isso como "a política americana da assistência médica canadense."[159] Um artigo de 2009 do Huffington Post descreveu como as seguradoras americanas estavam preocupadas que não seriam tão lucrativas se as reformas de saúde fossem implementadas.[160]
Desde julho de 2009, a canadense Shona Holmes de Waterdown, Ontário tornou-se o rosto representativo do apoio dos Americans for Prosperity aos candidatos republicanos à presidência, contra o então candidato e Presidente Barack Obama que concorreu com base na reforma da saúde e na Affordable Care Act.[153][154][161][155] Em 2005, Holmes pagou US$ 100.000 do próprio bolso para um tratamento imediato de uma condição chamada Rathke's cleft cyst na Mayo Clinic dos EUA, um dos melhores hospitais do mundo,[162] no Singapore General Hospital e no hospital Charité em Berlim,[162] em vez de aguardar uma consulta com especialistas em sua província de origem, Ontário.[163][164] Em 2007, ela entrou com um processo contra o governo de Ontário quando o OHIP se recusou a reembolsá-la US$ 100.000. A atenção da mídia decorrente dos anúncios dos Americans for Prosperity resultou em maior escrutínio da história de Holmes. Um relatório da CBC de 2009 consultou especialistas médicos que encontraram discrepâncias em sua narrativa, incluindo que o cisto de Rathke não era cancerígeno nem ameaçador à vida.[165] A taxa de mortalidade para pacientes com um cisto de Rathke é de zero por cento.[166]
Deficiências no sistema de saúde do Canadá
As fragilidades identificadas no sistema canadense foram a taxa de mortalidade infantil relativamente mais alta, a prevalência de condições crônicas, longos tempos de espera, a baixa disponibilidade de atendimento fora do horário comercial e a falta de cobertura para medicamentos prescritos.[167] A cobertura odontológica limitada foi adicionada em 2023[168][17] Um problema crescente no sistema de saúde canadense é a escassez de profissionais de saúde e a capacidade hospitalar.
Os medicamentos prescritos têm sido consistentemente caros no Canadá, que possui o terceiro custo mais alto de medicamentos entre as nações da OCDE,[169] e um estudo de 2018 constatou que quase 1 milhão de canadenses desistiu de alimentos ou aquecimento para poder pagar por medicamentos prescritos.[170][171] Em 2021, mais de um em cada cinco (21%) adultos no Canadá relatou não ter nenhum seguro de prescrição para cobrir os custos dos medicamentos.[172]
Há um enorme desperdício no sistema de saúde do Canadá relacionado aos registros médicos. Embora o governo federal canadense tenha investido mais de US$ 2,1 bilhões no desenvolvimento de Tecnologia da Informação em Saúde (TIS), todas as 10 províncias ainda possuem seus próprios sistemas de TIS separados e incompatíveis.[173] Um estudo recente[174] mostrou que uma mudança para um software médico de código aberto compartilhado poderia economizar milhões de dólares para o sistema de saúde do Canadá.[175]
Acesso a hospitais e atendimento de urgência
O número de leitos hospitalares per capita no Canadá diminuiu 63% desde 1976,[176] chegando a 44% a menos do que a média da OCDE.[177][178] A superlotação, ou "medicina de corredor", é comum nos hospitais,[179] e os pacientes hospitalares são orientados a dormir no chão de concreto,[180] ou em salas de armazenamento,[181] já que os hospitais frequentemente operam com capacidade superior a 100%,[182] e, em algumas regiões, chegam a 200% de capacidade.[183][184] Em 2023, mais de 1,3 milhão de canadenses "desistiram" de esperar por atendimento de emergência e saíram sem serem atendidos.[185] A crise projeta-se para continuar crescendo, pois os hospitais do Canadá não conseguem operar com segurança com 90% ou mais de capacidade contínua.[186]
Além disso, o acesso a ambulâncias no Canadá também é inconsistente[187] e está diminuindo,[188][189][190][191] com Código/Nível Zero, onde há uma ou nenhuma ambulância disponível para chamadas de emergência, dobrando e triplicando ano a ano em grandes cidades como Calgary,[192] Ottawa,[193][194] Por exemplo, cumulativamente, Ottawa passou sete semanas sem capacidade de resposta de ambulâncias, com períodos individuais durando até 15 horas e, em um caso, um tempo de resposta de ambulância de seis horas.[195][196] Atrasos na descarga de ambulâncias, devido à falta de capacidade dos hospitais[197] e a redução de seus horários,[198] têm sido associadas a mortes,[199] mas o impacto total é desconhecido, pois as autoridades provinciais não responderam aos pedidos para liberar dados de descarga de ambulâncias ao público.[200]
Planos para melhorar o acesso a ambulâncias que incluíam o uso de táxis em vez de ambulâncias[201] para transportar pacientes receberam apoio de líderes locais,[202] mas foram rejeitados pelos residentes locais[203] e pelas autoridades provinciais de Ontário.[200]
“Esse tipo de solução criativa é exatamente o que precisamos. Fiquei um pouco surpreso que a província não concordasse com essa opção,”
— Mark Sutcliffe, Prefeito de Ottawa
Fechamentos temporários de hospitais e salas de emergência são comuns[204][205][206][207][208][209][210] no Canadá, com mais de 1.100 apenas em Ontário em 2023,[211] e em 2022, o presidente da Associação Médica Canadense descreveu o sistema de saúde do Canadá com a seguinte citação;[212]
Tempos de espera
Em um relatório de 28 de maio de 2020, da Organização para Cooperação e Desenvolvimento Econômico (OCDE) que examinou os tempos de espera em nações membros — todas democracias com economias de alta renda e com um índice de Índice de Desenvolvimento Humano (IDH) muito elevado — constatou-se que os longos tempos de espera por serviços de saúde eram uma questão política importante na maioria dos países da OCDE.[213] Em 2017, o Canadá classificou-se acima da média nos indicadores da OCDE para tempos de espera e acesso aos cuidados, com pontuações médias para a qualidade dos cuidados e uso de recursos.[16]
Nas décadas de 1980 e 1990, os tempos de espera para determinadas cirurgias, como substituição de joelho e quadril, aumentaram.[214][215] No ano anterior à divulgação do relatório da Comissão Real Romanow de 2002, em 2001, a Coalizão de Saúde de Ontário (OHC) pediu um aumento no financiamento provincial e federal para o Medicare e o fim dos cortes de financiamento provinciais como soluções para os tempos de espera inaceitáveis.[216]
Em dezembro de 2002, o Relatório Romanow recomendou que "os governos provinciais e territoriais deveriam agir imediatamente para gerenciar as listas de espera de forma mais eficaz, implementando abordagens centralizadas, estabelecendo critérios padronizados e fornecendo informações claras aos pacientes sobre o tempo de espera previsto."[5] Em resposta ao relatório, em setembro de 2004, o governo federal chegou a um acordo com as províncias e territórios para adicionar C$ 41 bilhões adicionais ao longo de um período de dez anos à Transferência de Saúde do Canadá (CHT) para melhorar os tempos de espera para o acesso a serviços essenciais, um desafio que a maioria dos outros países da OCDE também enfrentava na época. Até 2006, o governo federal havia investido C$ 5,5 bilhões para reduzir os tempos de espera.[217]
Em abril de 2007, o Primeiro-Ministro Stephen Harper prometeu que todas as dez províncias e três territórios estabeleceriam garantias de tempo de espera até 2010.[218]
Em 2015, o Choosing Wisely Canada promoveu a Medicina Baseada em Evidências.[219] Organizações como essa concentram-se em facilitar a comunicação entre médico e paciente para diminuir os atendimentos desnecessários no Canadá e reduzir os tempos de espera.[220]
Em 2014, os tempos de espera para substituição de joelho eram muito maiores em Nova Escócia,[221] em comparação com a Dinamarca, Alemanha, Holanda e Suíça.[carece de fontes]
Um estudo de 2016 realizado pelo Commonwealth Fund, com sede nos EUA, constatou que o tempo de espera do Canadá para todas as categorias de serviços ficou no final ou penúltimo lugar entre os 11 países pesquisados (Austrália, Canadá, França, Alemanha, Holanda, Nova Zelândia, Noruega, Suécia, Suíça, Reino Unido e Estados Unidos). O tempo de espera do Canadá para serviços de emergência foi o mais longo entre as 11 nações, com 29% dos canadenses relatando que esperaram mais de quatro horas na última vez em que buscaram atendimento em uma sala de emergência. O Canadá também teve o maior tempo de espera para consultas com especialistas, com 56% de todos os canadenses aguardando mais de quatro semanas. O Canadá ficou em último lugar em todas as outras categorias de tempo de espera, incluindo consultas no mesmo dia ou no dia seguinte, respostas no mesmo dia dos médicos e cirurgias eletivas, exceto no acesso a cuidados fora do horário normal, onde a Suécia se classificou abaixo. O estudo de 2016 também observou que, apesar do investimento do governo, as melhorias nos tempos de espera no Canadá foram insignificantes em comparação com a pesquisa de 2010.[222]
O relatório de 2021 Waiting Your Turn: Wait Times for Health Care in Canada do Instituto Fraser constatou que o tempo médio de espera entre a indicação de um médico de família e a realização de um tratamento eletivo por um especialista aumentou de 9,3 semanas em 1993 para 25,6 semanas em 2021.[223] Os tempos de espera variaram de um mínimo de 18,5 semanas em Ontário a 53,2 semanas em Nova Escócia.
Desigualdades de gênero na assistência médica

As desigualdades de gênero na assistência médica são significativamente influenciadas pelo status socioeconômico, localização geográfica e etnia.[224] Hipotetiza-se que as mulheres experimentam uma taxa mais elevada de problemas relacionados à saúde devido ao seu acesso reduzido às condições materiais e sociais que promovem uma boa saúde, bem como a um nível mais elevado de estresse associado aos seus papéis de gênero e marital.[225] Além disso, pesquisas demonstraram que mulheres de baixa renda e que trabalham em período integral fora de casa apresentam um estado de saúde inferior em comparação com seus colegas do sexo masculino.[226] As responsabilidades adicionais que as mulheres assumem como principais cuidadoras no lar não apenas geram estresse adicional, mas também aumentam indiretamente a dificuldade de agendar e comparecer a consultas médicas; essas implicações explicam o estado de saúde autorreferido inferior das mulheres em comparação aos homens, bem como o relato de suas necessidades de assistência médica não atendidas.[226]
As necessidades adicionais de saúde das mulheres, como a gravidez, agravam ainda mais a disparidade de gênero. Apesar de constituírem aproximadamente metade da população do Canadá, as mulheres recebem a maior parte da assistência médica canadense.[227]
Homens e mulheres também experimentam tempos de espera diferentes para testes diagnósticos; tempos de espera mais longos têm sido associados a um maior risco de complicações de saúde. Um estudo canadense relata que "os tempos médios de espera são significativamente menores para homens do que para mulheres em relação aos testes diagnósticos em geral: para MRI, 70,3 dias para mulheres em comparação a 29,1 dias para homens."[228]
Efeitos da privatização da assistência médica
As disparidades entre o acesso de homens e mulheres à assistência médica no Canadá têm gerado críticas, especialmente no que diz respeito à privatização da assistência médica. Enquanto a maioria das despesas de saúde permanece coberta pelo Medicare, certos serviços médicos que anteriormente eram pagos publicamente foram transferidos para indivíduos e para seguros complementares baseados no empregador. Embora essa mudança tenha afetado ambos os gêneros, as mulheres foram mais impactadas. Em comparação aos homens, as mulheres geralmente têm menor estabilidade financeira, e os pagamentos individuais representam um fardo maior.[227] Além disso, muitas mulheres trabalham em meio período ou em áreas que não oferecem seguro complementar, como tarefas domésticas. Assim, as mulheres têm menor probabilidade de possuir seguro privado para cobrir os custos de medicamentos e serviços de saúde.[229]
A transição do financiamento público para o privado também implicou um trabalho adicional para as mulheres, pois as famílias dependem delas como cuidadoras. Menos financiamento público transferiu o cuidado para as mulheres, deixando "elas com mais apoio para prestar cuidados em casa."[230]
As necessidades adicionais de saúde das mulheres, como a gravidez, agravam ainda mais a disparidade de gênero. Apesar de constituírem aproximadamente metade da população do Canadá, as mulheres recebem a maior parte da assistência médica canadense.[227]
Disparidade socioeconômica na assistência médica
Já foi documentado que o status socioeconômico de uma pessoa impacta significativamente sua saúde.[231][232] Outro estudo recente reavaliou essa relação e constatou que pessoas com níveis mais elevados de educação ou renda experimentam expectativas de vida mais longas e expectativas de vida ajustadas pela saúde.[233] O estudo identificou um gradiente distinto no Canadá, com a expectativa de vida e a expectativa de vida ajustada pela saúde aumentando progressivamente conforme melhora a posição social.[233] Também constatou que essa disparidade socioeconômica na assistência médica ampliou-se nos 15 anos anteriores.[233]
A explicação para a disparidade socioeconômica é complexa e multifacetada.[234] Certas relações entre o status socioeconômico e os resultados de saúde podem ser explicadas relativamente de forma simples por meio de exposições diretas.[234] Por exemplo, a exposição ao chumbo ou a poluentes tende a ser mais comum em bairros rurais, o que pode resultar em funções cognitivas reduzidas, crescimento atrofiado e agravamento da asma.[235][236] Níveis de renda mais elevados permitem a compra de recursos de maior qualidade, incluindo produtos alimentícios, hortifrúti e moradia, bem como acesso mais rápido a serviços.[237] A educação superior é frequentemente considerada como promovendo uma maior alfabetização em saúde, resultando na adoção de estilos de vida mais saudáveis.[238]
Caminhos mais longos e complexos também podem ser utilizados para explicar as possíveis relações entre o status socioeconômico e os resultados de saúde. A duração da pobreza tem sido relacionada a níveis elevados de estresse crônico.[239] Estudos recentes descreveram como esses níveis de estresse podem resultar no desgaste biológico para indivíduos constantemente expostos a estressores sociais e ambientais.[240] O aumento do estresse e a menor condição socioeconômica têm sido correlacionados com elevação da pressão arterial, perfis de colesterol piores e aumento do risco para outras doenças cardiovasculares.[241]
Desigualdades no atendimento por comunidade
Comunidade Negra
Na assistência médica canadense, indivíduos negros enfrentam discriminação generalizada, desde atos evidentes, como assédio, até indignidades sutis diárias, o que corrói a confiança e desencoraja os canadenses negros a buscarem atendimento médico.[242][243]
Um estudo quantitativo na Greater Toronto Area constatou que todas as 24 participantes negras experimentaram objetificação, maus-tratos e dinâmicas de poder desiguais na assistência médica, refletindo padrões históricos de opressão e expondo disparidades no tratamento racial em meio ao acesso desafiador aos cuidados de saúde.[244]
Os canadenses negros enfrentam disparidades significativas no tratamento racial, incluindo taxas mais baixas de recebimento de tratamentos biológicos, como medicamentos para artrite reumatoide e psoríase, em comparação com pacientes brancos.[245] Além disso, visitas participativas limitadas com médicos e ensaios clínicos, prejudicando a validação do tratamento.[246]
Apesar do acesso universal à assistência médica no Canadá, o status socioeconômico agrava essas disparidades, dificultando o acesso de indivíduos de baixa renda à cobertura de medicamentos prescritos e a cuidados com especialistas.[246] Evidentemente, pessoas racializadas têm o dobro da probabilidade de enfrentar esses desafios em comparação às não racializadas.[246] Essas questões são ainda agravadas por contextos históricos e sistêmicos e pela falta de diversidade entre os profissionais de saúde, moldando experiências negativas de atendimento para indivíduos negros.[246]
Na assistência médica contemporânea no Canadá, pesquisas indicam que o racismo cotidiano afeta negativamente os resultados de saúde dos canadenses negros e de outras comunidades racializadas.[247] Por exemplo, em Ontário, os negros, que constituem 5% da população, representaram um quarto dos novos diagnósticos de HIV.[248] Além disso, durante os primeiros 14 meses da epidemia de COVID-19 em Toronto, os negros representaram 14% dos casos e 15% das hospitalizações, apesar de constituírem 9% da população da cidade.[249] Esses resultados destacam que os canadenses negros enfrentam insensibilidade e discriminação por parte dos prestadores de serviços de saúde, desencorajando-os a buscar atendimento e agravando as disparidades nos resultados de saúde.
Estudos destacam que iniciativas de promoção da saúde baseadas em evidências e intervenções direcionadas ao impacto do racismo na saúde e dentro do sistema de saúde canadense são cruciais para promover a equidade em saúde, reconstruir a confiança no sistema de assistência médica e melhorar os resultados de saúde pública no Canadá.[250] Além disso, coletar dados etno-raciais desagregados eticamente para monitoramento de resultados é essencial para mudanças positivas no sistema de saúde canadense.[251]
Comunidade indígena
Está bem documentado na literatura que Povos Indígenas no Canadá carecem de acesso equitativo aos serviços de saúde por uma variedade de razões.[252] Uma razão importante para esse acesso desigual deve-se às localizações de residência dos indígenas. O Statistics Canada relatou que a maioria dos Métis vive em centros urbanos, enquanto quase metade dos povos das Primeiras Nações vive em reservas.[253] Em comunidades rurais do norte, eles têm dificuldade em atrair e reter profissionais de saúde, gerando uma grande escassez de serviços que resulta em um acesso muito menor aos cuidados.[254] No Inuit Nunangat, constatou-se que apenas 23% dos Inuit tinham um médico que visitavam regularmente.[255] Além disso, devido à falta de acesso à saúde em comunidades do norte, muitos são forçados a longas viagens para o sul de Ontário para receber os cuidados necessários. Um estudo examinou uma comunidade Inuit em Rigolet, no Canadá, e analisou os custos diretos e indiretos dessas visitas de assistência médica de longa distância, incluindo perda de emprego remunerado, custos para o bem-estar mental, custos de transporte e outros. Em conjunto, essa comunidade enfrenta custos de saúde superiores aos de outras áreas urbanas canadenses não indígenas.[256]
Outra razão importante para o acesso desigual aos cuidados é a persistência do racismo no Canadá.[257] Em 2012, o Conselho de Saúde do Canadá realizou uma série de reuniões em todo o país com diversos profissionais de saúde, pesquisadores e pessoas aborígenes. Através dessas conversas, descobriu-se que grande parte do problema advém do próprio sistema de saúde. Constatou-se que muitos indígenas simplesmente não confiam nos serviços de saúde convencionais devido a estereótipos, racismo e ao sentimento de intimidação. Um participante descreveu suas experiências como "ser tratado com desdém, julgado, ignorado, estereotipado, racializado e minimizado." Por fim, o Conselho de Saúde do Canadá afirmou que essa falta de acesso equitativo surge como uma extensão do racismo sistêmico no país.[257]
Um estudo de 2015 examinou 80 mulheres indígenas que experienciaram condições neurológicas.[258] As participantes descreveram que sua falta de acesso aos serviços de saúde se deve ao racismo e ao sexismo vivenciados no sistema. No mesmo estudo, os pesquisadores entrevistaram diversos informantes-chave, incluindo vários tipos de profissionais de saúde. Eles destacaram a importância de o sistema de saúde implementar cuidados culturalmente seguros. Também discutiram como muitos problemas de estereótipos ocorrem nas faculdades de medicina e afirmaram que o Canadá necessita de treinamento adicional centrado nos indígenas. Recomendaram o ensino superior e treinamentos de conscientização entre as escolas de medicina e instituições de saúde para enfrentar as crescentes disparidades na assistência médica entre indígenas e não indígenas no Canadá.[258]
Comunidade LGBT
Os canadenses pertencentes à comunidade LGBT, especialmente aqueles em situação de pobreza, recebem níveis inadequados de tratamento. Um estudo realizado por Lori Ross e Margaret Gibson aponta que, entre todos os grupos demográficos, os membros LGBT necessitam de serviços de saúde mental com maior intensidade devido à discriminação sistêmica. De acordo com o estudo, os membros LGBT frequentemente precisam recorrer a serviços de saúde mental que são predominantemente privados e não são cobertos pelo sistema de saúde financiado publicamente. Os membros LGBT de baixa renda podem não ter condições de arcar com esses programas privados; consequentemente, seus problemas de saúde mental podem permanecer sem tratamento ou até mesmo se agravar.[259]
A pesquisadora Emily Colpitts afirma que os membros LGBT em Nova Escócia experimentam uma linguagem ambígua ou alienante em suas políticas de saúde. De acordo com Colpitts, a "linguagem heteronormativa e linguagem binária de gênero e a estrutura dos formulários de admissão médica têm a consequência de alienar as populações LGBT." Colpitts acrescenta que, no estudo anterior com mulheres queer e transgênero em Nova Escócia, as pacientes experimentaram um desconforto significativo em seus encontros com os prestadores de cuidados de saúde e temiam que, devido à linguagem das políticas de saúde, não pudessem receber atendimento médico adequado com base em suas identidades sexuais.[260]
Segundo a pesquisadora Judith MacDonnell, os membros LGBT, especialmente as lésbicas que engravidam, têm dificuldade em navegar pelas políticas de saúde. MacDonnell afirma que as mulheres LGBT enfrentam desafios em cada etapa do processo reprodutivo no Canadá e precisam recorrer a meios pessoais e profissionais para obter informações compreensíveis, como em clínicas de saúde reprodutiva e em serviços de apoio pós-parto ou de apoio à parentalidade.[261]
As necessidades de cuidados de saúde da comunidade LGBT são afetadas por diversos fatores sociais, comportamentais e estruturais.[262] Diferentes estudos identificaram as Desigualdades em saúde associadas à comunidade LGBT e como esses indivíduos recebem serviços de saúde de forma desproporcional.[262] Esses problemas de saúde também não são adequadamente tratados, uma vez que os profissionais de saúde (como os médicos) podem desconhecer a orientação sexual desses indivíduos. Em 2008, uma análise dos dados do Serviço Canadense de Saúde Comunitária mostrou que: pessoas LGB eram mais propensas a buscar serviços de saúde mental do que pessoas heterossexuais;[263] as lésbicas relataram taxas menores de utilização de médicos de família.[263] Os bissexuais relatam níveis mais elevados de necessidades de saúde não atendidas em comparação com os heterossexuais; e pessoas LGB percebem que têm acesso menos equitativo aos serviços de saúde em comparação com os heterossexuais.[264]
Outra barreira relacionada às desigualdades em saúde vivenciadas por pessoas LGBT é o estigma que continua a persistir na sociedade. Além disso, as populações LGBT podem temer que suas necessidades de saúde não sejam consideradas na atenção primária, uma vez que os serviços de saúde historicamente foram estruturados a partir de um modelo cisnormativo e heteronormativo.[265] Como resultado, as populações LGBT têm menos probabilidade de acessar serviços de atenção primária devido ao receio de discriminação.[265] Além disso, dados recentes mostram que os profissionais de saúde carecem de conhecimento adequado e de competência cultural ao tratar de questões de saúde que afetam predominantemente a comunidade LGBT.[266] A competência cultural é uma consideração importante na avaliação da qualidade do atendimento recebido pela comunidade LGBT, pois a falta de competência cultural entre os profissionais e sistemas de saúde resulta em uma menor expectativa de vida, qualidade de vida inferior e risco aumentado de doenças agudas e crônicas entre as pessoas LGBT.[265] Pesquisas também destacaram que as taxas mais elevadas de doenças crônicas observadas em pessoas LGBT estão associadas à discriminação, ao estresse de minoria, à evitação de prestadores de serviços de saúde e ao acesso irregular aos serviços de saúde.[267]
Outra consideração importante ao abordar a qualidade do atendimento recebido pela comunidade LGBT é a comunicação entre paciente e médico.[268] Muitos dos riscos de saúde que as pessoas LGBT enfrentam resultam da evitação e/ou insatisfação com os serviços de saúde; isso se deve, em parte, às suposições feitas pelos prestadores de cuidados de saúde, como presumir a orientação sexual do paciente e prever seus comportamentos sexuais.[268] Nesses cenários, pode ser muito difícil para as pessoas LGBT se sentirem confortáveis em um ambiente clínico, pois podem experienciar uma queda na autoconfiança e na confiança em seus prestadores de cuidados de saúde.
A mensagem subjacente, no que diz respeito a fornecer atendimento equitativo e acesso aos cuidados para pacientes da comunidade LGBT, é que os prestadores e sistemas de saúde devem estar cientes dos métodos apropriados para administrar o cuidado. As necessidades específicas das pessoas LGBT devem ser valorizadas para aprimorar a qualidade do atendimento e fornecê-lo de maneira não julgadora e neutra em termos de gênero.[268]
Imigrantes
O acesso inadequado à atenção primária e a intervenções terapêuticas tem sido e continua sendo um problema prevalente entre as populações minoritárias no Canadá. Como resultado, muitos imigrantes enfrentam barreiras constantes no que diz respeito ao recebimento de cuidados de alta qualidade. A experiência do paciente é considerada um dos aspectos mais significativos dos serviços de saúde, no entanto, sua relação com o status de imigrante não está bem definida.[269]
O "efeito do imigrante saudável" é um termo que reconhece que, em média, os imigrantes chegam ao Canadá com uma saúde melhor do que os nascidos no país. No entanto, com o tempo, essa vantagem de saúde experimentada pelos imigrantes pode começar a declinar.[270] Múltiplos fatores contribuem para esse declínio na saúde, incluindo: racialização e discriminação, estresse da imigração, barreiras no acesso a profissionais de saúde, entre outros.[270]
As barreiras mais prevalentes enfrentadas pelos imigrantes no acesso aos serviços de atenção primária estão relacionadas à geografia e à distribuição geográfica, à língua e à cultura.[271] Além disso, a distribuição dos médicos tem um impacto direto na utilização dos serviços de atenção primária pelos imigrantes.[271] Os imigrantes tendem a se estabelecer nos subúrbios, e os imigrantes de longo prazo tendem a migrar para áreas suburbanas. Essas áreas oferecem as opções de moradia mais acessíveis para os imigrantes, no entanto, isso gera um "descompasso espacial"[271] entre os pacientes e os médicos, uma vez que os médicos e os serviços de saúde estão concentrados principalmente em áreas urbanas.[271]
A barreira linguística é outro obstáculo significativo enfrentado pelas populações imigrantes devido à má distribuição de médicos que falam a mesma língua.[271] Os imigrantes frequentemente enfrentam desafios para compreender termos médicos em inglês.[271] Essas diferenças linguísticas são mais um fator que contribui para a discordância e a má comunicação entre imigrantes e médicos que falam inglês.
Como os serviços de saúde no Canadá são financiados, em parte, pelos governos federal e provinciais e por sistemas de seguro-saúde, barreiras econômicas e financeiras geralmente não são consideradas um problema severo enfrentado pela comunidade imigrante. No entanto, a disponibilidade local (isto é, acessibilidade espacial)[271] dos médicos e as preferências individuais dos pacientes, como etnia e a língua falada pelos médicos, são fatores impactantes que contribuem para a acentuada diminuição do acesso à atenção primária pelos imigrantes.
Muitos imigrantes relatam experimentar isolamento social no Canadá, além de carecer de apoio social de amigos ou familiares, o que impacta significativamente sua saúde mental e, consequentemente, o acesso a serviços de saúde mental.[272] Outros imigrantes racializados, especificamente os idosos, podem ter relutância em acessar serviços de saúde mental devido ao estigma que cerca essas questões.[273] Outra barreira significativa relatada foi a dificuldade que os imigrantes enfrentam para encontrar provedores de serviços de saúde mental que estejam devidamente treinados em sensibilidade cultural.[274]
Imigrantes no Canadá enfrentam múltiplas barreiras para acessar serviços de saúde mental.[275] Assim como no acesso à atenção primária, a barreira linguística entre os prestadores de serviços de saúde e os imigrantes continua sendo um dos maiores desafios na prestação de cuidados de saúde mental e frequentemente leva ao subuso.[273] Muitas subpopulações de imigrantes, incluindo, mas não se limitando a: mulheres africanas,[276] homens latino-americanos,[277] imigrantes iranianos[278] e imigrantes do Sul da Ásia[279] foram demonstrados em estudos como subutilizadores dos serviços de saúde mental devido à quantidade limitada de serviços oferecidos fora do idioma inglês, o que dificulta seu acesso aos cuidados de saúde mental.[280]
Outro estudo realizado em Montreal examinou as razões pelas quais os imigrantes relutavam em acessar os serviços de saúde mental.[281]
Refugiados
Refugiados no Canadá enfrentam inúmeras barreiras para o acesso à saúde, como lacunas no conhecimento acerca das necessidades de saúde, que podem nem sempre ser consideradas pelas iniciativas e políticas de saúde pública.[282][283] Imigrantes e refugiados estão entre os grupos com maior risco de efeitos negativos à saúde decorrentes das persistentes Desigualdades em saúde; as diferenças de raça, status socioeconômico, renda, situação de cidadania e outros fatores sociais agravam ainda mais as desigualdades no acesso à saúde. Em comparação com os imigrantes, os refugiados frequentemente necessitam de cuidados adicionais devido a condições preexistentes em seus países de origem.[284]
A Lei de Proteção ao Sistema de Imigração do Canadá de 2012 estabeleceu um sistema em camadas que classificava os refugiados e separava o atendimento com base nessas classificações.[285][286] Níveis diferenciados de atendimento foram fornecidos aos refugiados com base no país de origem de cada um e outros fatores.[286] A lei também reduziu a cobertura de saúde para refugiados fornecida pelo Programa Federal Interino de Saúde (IFHP).[287]
As mudanças nos programas de saúde para refugiados resultaram em um aumento nas visitas ao Pronto-socorro devido à falta de provisões de atendimento de saúde para os refugiados.[288]
Em julho de 2014, o Tribunal Federal do Canadá decidiu que negar serviços de saúde a requerentes de asilo constituía "tratamento cruel e incomum" e, portanto, era inconstitucional.[285][289][290][286][291]
Um estudo sugeriu o diálogo aberto entre formuladores de políticas, clínicos e pesquisadores, além do trabalho com programas de assentamento, para responder efetivamente aos desafios enfrentados pelo sistema de saúde em relação aos refugiados.[292] O estudo observa que apoiar a atenção primária e focar no treinamento de responsabilidade social nas escolas de medicina ajudará a garantir a sustentabilidade da resposta do sistema de saúde aos refugiados.[292]
Pessoas com deficiência intelectual
As necessidades de cuidados de saúde e as comorbidades são frequentemente subdiagnosticadas naquelas pessoas que vivem com deficiência intelectual.[293] Um estudo realizado em Quebec, Canadá, investigou a utilização dos serviços de saúde e o acesso entre pessoas com deficiência intelectual em comparação com a população em geral.[294] Da amostra do estudo, aproximadamente 30% relataram não ter realizado um exame médico abrangente no ano anterior, o que atualmente é recomendado nas diretrizes consensuais canadenses de 2018 para profissionais que prestam atenção primária àqueles com deficiência intelectual.[294][295]
Comparadas à população em geral, mulheres com deficiência intelectual com idades entre 18 e 69 anos foram submetidas a rastreamento de câncer cervical com menor frequência.[294] Os resultados demonstraram que elas têm 1,5 vezes menos probabilidade de realizar o exame de Papanicolau nos últimos três anos em comparação com mulheres da mesma faixa etária sem deficiência.[294] No que diz respeito ao rastreamento do câncer de mama, constatou-se que mulheres com deficiência intelectual grave ou profunda ou com Síndrome de Down foram submetidas a exames de rastreamento significativamente menos do que aquelas na população em geral.[294] Pessoas com Síndrome de Down também relataram o menor uso de serviços de fisioterapia em comparação com outros grupos populacionais medidos, o que é preocupante, considerando que a Síndrome de Down está associada a uma variedade de problemas musculoesqueléticos que podem ser amenizados com a fisioterapia.[294][296]
Incentivo adicional para encorajar o suicídio assistido
O Canadá, desde pelo menos 2016, permitiu legalmente o chamado direito de morrer, ou eutanásia legalizada.[168] A Associated Press noticiou em agosto de 2022 que, "...advogados dos direitos humanos afirmam que os regulamentos do país carecem de salvaguardas necessárias, desvalorizam a vida das pessoas com deficiência e estão levando médicos e profissionais de saúde a sugerir o procedimento àqueles que, de outra forma, talvez não o considerassem."[297] Críticos levantaram preocupações de que médicos e profissionais de saúde no Canadá possam ter um incentivo adicional para encorajar os pacientes a optarem por uma instância precoce ou possivelmente desnecessária de eutanásia como uma medida de redução de custos, em razão das pressões orçamentárias governamentais baseadas em um sistema de saúde socializado. Scott Shackford, da revista Reason, relatou em 7 de setembro de 2022 que, "Infelizmente, o argumento filosófico pelo direito de morrer também pode acabar colidindo com decisões preocupantes em um país onde o governo financia e controla o acesso aos serviços de saúde. Aparentemente, isso está ocorrendo no Canadá, onde alguns cidadãos afirmam que as autoridades de saúde estão ativamente encorajando pessoas com deficiências e outras condições médicas crônicas a considerar o suicídio."[168]
Canadenses recebendo assistência médica nos Estados Unidos
Além do caso amplamente divulgado em 2005 de Shona Holmes, que fez campanha contra o sistema de saúde canadense em nome do PAC do Americans for Prosperity de 2009 a 2012, houve outros incidentes de alto perfil em que políticos canadenses visitaram a Mayo Clinic e outros hospitais altamente especializados nos Estados Unidos. Reportagens sobre Robert Bourassa, o premier de Quebec em 1994, a visita do então Primeiro-Ministro Jean Chrétien à Mayo Clinic em 1999,[298] a visita da deputada liberal Belinda Stronach à Mayo em 2007, e a visita do Premier de Terra Nova e Labrador Danny Williams foram criticadas por serem cínicas, irônicas, hipócritas e/ou elitistas.[299][300][301][302]
Um estudo frequentemente citado de 2002, publicado na revista Health Affairs, afirmou que seus resultados de pesquisa "não apoiam a percepção generalizada de que os residentes canadenses buscam extensivamente atendimento médico nos Estados Unidos."[303] O estudo de Katz — baseado em uma análise dos dados da Pesquisa Nacional de Saúde da População (NPHS) de 1996–1997 — uma grande pesquisa representativa da população canadense não institucionalizada, incluindo 17.276 residentes canadenses, relatou que 0,5% buscaram atendimento médico nos EUA no ano anterior.[303] Desses, menos de um quarto viajou aos EUA expressamente para obter esse atendimento.[303] Isso foi corroborado por uma análise adicional realizada pelo lado americano, utilizando uma pesquisa telefônica estruturada em todas as instalações clínicas de atendimento ambulatorial localizadas em corredores urbanos densamente povoados nos EUA, na fronteira com o Canadá, além de dados de alta hospitalar de 1994–1998 de grandes estados fronteiriços, e contato com informantes-chave em cada um dos "Melhores Hospitais da América" da U.S. News & World Report para inquirir sobre o número de canadenses atendidos tanto em ambiente hospitalar quanto ambulatorial.[303] Os autores caracterizaram essa taxa de viagens médicas como "quase imperceptível em relação ao uso de cuidados pelos canadenses em seu próprio país" e afirmaram que os resultados "não sustentam a percepção generalizada de que os residentes canadenses buscam atendimento extensivamente nos Estados Unidos."[303] A maioria dos canadenses que busca atendimento médico nos EUA já se encontra no país por outros motivos, incluindo viagens de negócios ou férias.[303] Uma proporção menor busca atendimento nos EUA por questões de confidencialidade, incluindo abortos, doenças mentais, abuso de substâncias e outros problemas que podem não desejar revelar ao seu médico local, família ou empregador.[304]
O Primeiro-Ministro Jean Chrétien viajou duas vezes para a Mayo Clinic em 1999 para atendimento médico.[298] Alegadamente, Chrétien manteve as visitas em segredo, com uma delas ocorrendo durante uma viagem de esqui a Vancouver, anunciada publicamente.[299]
A deputada liberal canadense Belinda Stronach foi aos Estados Unidos para uma cirurgia de câncer de mama em junho de 2007. O porta-voz de Stronach, Greg MacEachern, foi citado no artigo afirmando que os EUA eram o melhor lugar para realizar esse tipo de cirurgia. Stronach pagou a cirurgia do próprio bolso.[300] Quando Robert Bourassa, o premier de Quebec, necessitou de tratamento para o câncer, ele foi aos EUA para obtê-lo.[301] Em 2010, o Premier de Terra Nova e Labrador Danny Williams viajou para os EUA para uma cirurgia cardíaca.[302]
Um relatório da KOMO-TV de 2008 afirmou que algumas mulheres grávidas canadenses foram "forçadas" a dar à luz nos EUA.[305] Uma mulher grávida de Calgary teve que dar à luz seus quádruplos em Great Falls, Montana porque, na época, em 2007, havia hospitais com leitos de unidade de terapia intensiva neonatal suficientes para acomodar o raríssimo nascimento de quádruplos.[306]
Um artigo de 19 de janeiro de 2008 no The Globe and Mail afirmou que, "Mais de 150 canadenses gravemente doentes—muitos com hemorragias cerebrais com risco de vida—foram apressadamente levados para os Estados Unidos desde a primavera de 2006, porque não conseguiram leitos de terapia intensiva aqui. Pacientes com sangramento dentro ou fora do cérebro foram encaminhados rapidamente para salas de operação nos EUA. Alguns tempos de espera para esses pacientes no Canadá chegaram a ser de até oito horas em setores de emergência, e os profissionais de saúde canadenses encontraram soluções para eles nos EUA."[307]
Americanos visitando o Canadá para receber assistência médica
Alguns cidadãos dos EUA viajam para o Canadá para questões relacionadas à saúde, principalmente para acessar custos mais baixos. Muitos cidadãos dos EUA compram medicamentos sob prescrição do Canadá, seja pela Internet ou viajando até lá para adquiri-los pessoalmente, porque os preços de medicamentos de marca, não genéricos, no Canadá são substancialmente mais baixos do que os preços de medicamentos sob prescrição nos Estados Unidos; essa compra transfronteiriça foi estimada em US$ 1 bilhão anualmente.[308] Alguns estados, como a Flórida, aprovaram projetos de lei para importar medicamentos sob prescrição do Canadá, mas aguardam a aprovação federal.[309][310][311]
Como a maconha é legal no Canadá, mas ilegal em alguns estados dos EUA, muitos cidadãos americanos com Câncer, AIDS, Esclerose múltipla e Glaucoma viajaram para o Canadá para tratamento médico. Um desses foi Steve Kubby, candidato do Partido Libertário em 1998 para governador da Califórnia, que sofria de câncer adrenal.[312] A recente legalização da maconha em alguns estados dos EUA reduziu esse tipo de viagem.
Portabilidade e requisitos de residência provincial
A Canada Health Act abrange os residentes do Canadá, que são as pessoas "legalmente autorizadas a estar ou permanecer no Canadá, que estabelecem sua residência e estão normalmente presentes na província, mas não inclui turistas, pessoas transitórias ou visitantes da província."[313] Ao viajar dentro do Canadá, o cartão de saúde de um canadense, emitido por sua província ou território de origem, é aceito para serviços hospitalares e médicos.[313]
Cada província possui requisitos de residência e presença física para qualificar-se à cobertura de saúde. Por exemplo, para se qualificar à cobertura em Ontário, com certas exceções, é necessário estar fisicamente presente em Ontário por 153 dias em um determinado período de 12 meses. A maioria das províncias exige 183 dias de presença física em qualquer período de 12 meses. Exceções podem ser feitas para trabalhadores móveis, se o indivíduo puder fornecer documentação do seu empregador que comprove que seu trabalho exige viagens frequentes para dentro e fora da província.[314]
Pessoas transitórias, trabalhadores autônomos itinerantes (por exemplo, trabalhadores rurais) que se deslocam de província em província diversas vezes ao longo do ano, e indivíduos aposentados ou desempregados peripatéticos que se mudam de província em província (por exemplo, ficando com diversos parentes ou vivendo em um veículo recreativo) podem se ver inelegíveis para a cobertura de saúde em qualquer província ou território, mesmo sendo cidadãos canadenses ou imigrantes com status permanente e estando presentes fisicamente no Canadá durante 365 dias por ano. Snowbirds (canadenses que passam o inverno em climas quentes) e outros canadenses que permanecem fora de sua província ou território de origem por um total de mais de 183 dias em doze meses perdem toda a cobertura, que é restabelecida após um período de espera de três meses.[315]
Estudantes que frequentam uma universidade ou faculdade fora de sua província de origem são, geralmente, cobertos pelo programa de seguro-saúde de sua província, entretanto, "tipicamente essa cobertura (enquanto estiver fora da província, mas dentro do Canadá) é apenas para serviços médicos e hospitalares."[314] O Ministério da Saúde e dos Cuidados de Longo Prazo de Ontário, por exemplo, afirma: "Portanto, ao viajar fora de Ontário, mas dentro do Canadá, o ministério recomenda que se obtenha um seguro-saúde suplementar privado para serviços não médicos/não hospitalares."[314] Tais serviços podem incluir medicamentos sob prescrição, ou serviços de ambulância terrestre e aérea que podem ser cobertos em sua província de origem.[316]
Comparação com outros países selecionados
O sistema de saúde canadense é frequentemente comparado ao sistema dos EUA. De acordo com um relatório do The Commonwealth Fund, um grupo de advocacia independente de saúde com sede em Nova York, que comparou 11 países ricos, mais de 25% dos canadenses apresentam um Índice de massa corporal de 30 ou superior — uma medida de obesidade — em comparação com 40% nos EUA. Essa taxa é o dobro daquela reportada na Noruega, Suécia e Suíça.[317] O Canadá ficou em 4º lugar entre os onze países quanto ao número de suicídios por 100.000 habitantes, com uma taxa de 11,8 por 100.000, em comparação com a taxa dos EUA de 13,9, a mais alta entre os onze países ricos. Em ambos os países, houve um aumento nas "mortes por desespero", que incluem abuso de substâncias e overdoses.[317]
De 2000 a 2015, o número de mortes evitáveis causadas por condições de saúde tratáveis — como diabetes, hipertensão ou alguns tipos de câncer — caiu de 109 para 72 mortes por 100.000 habitantes.[317] Em 2016, dentre os onze países, os EUA "apresentavam a maior taxa de mortes evitáveis, com 112 por 100.000".[317]
Gastos com saúde comparados a outros países
Em 2018, a média da OCDE representava 8,8% do Produto interno bruto ou CAN$5.175 por pessoa, com 27% de gastos privados e 73% públicos.[33]:11 Os gastos com saúde do Canadá representaram 10,7% do PIB ou US$6.448 por pessoa, com 30% privados e 70% públicos.[33] Os gastos dos EUA representaram 16,9% do PIB ou US$13.722 por pessoa, com 51% privados e 49% públicos.[33]
Em 2022, os gastos per capita com saúde do Canadá ficaram na 12ª posição entre os sistemas de saúde na OCDE.[14] Em comparação, em 2006, o Canadá gastava aproximadamente 10,0% do PIB com saúde. A média dos países da OCDE naquela época era de 8,9%.[318]
.png)
_per_person._OECD_countries_and_more.png)
Cirurgia eletiva
Em sua pesquisa internacional de saúde de 2016, o Commonwealth Fund constatou que 18 por cento dos pacientes no Canadá haviam aguardado quatro meses ou mais por cirurgia eletiva nos dois anos anteriores, em comparação com 3 por cento dos pacientes nos Estados Unidos, 6 por cento na Suíça, 4 por cento nos Países Baixos e 0 por cento na Alemanha.[319]
Expectativa de vida ao nascer
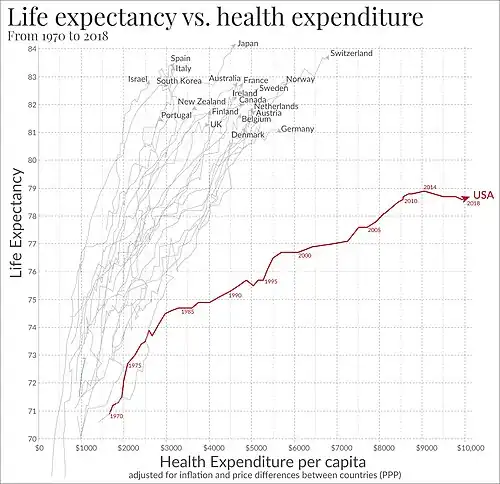
Com base nos dados da OCDE de 2018, quanto à expectativa de vida ao nascer por gênero, as mulheres na França vivem em média 85,9 anos, na Suíça 85,7, no Canadá 84,1, nos Países Baixos 83,4, na Alemanha 83,3 e nos Estados Unidos 81,2 anos.[321][322] O relatório do Commonwealth Fund classificou o Canadá como ligeiramente acima da média em expectativa de vida, enquanto os Estados Unidos ficaram na última posição, com uma expectativa de 78,6 anos.[317] Dos onze países, os Estados Unidos são os que mais dispõem de recursos para a saúde.[317]
Expectativa de vida aos 65
Com base nos dados do Statistics Canada, de 2017 a 2019, as mulheres no Canadá têm uma expectativa de vida aos 65 de 22,2 anos (totalizando 87,5 anos), enquanto os homens, aos 65, apresentam uma expectativa de 19,5 anos (ou 84,5 anos).[37]
Taxas de mortalidade infantil (menores de cinco anos)
De 1971 a 2020, a taxa de mortalidade infantil (menores de cinco anos) por 1000 nascidos vivos no Canadá caiu gradualmente de 20,9 mortes para 1000 nascidos vivos para 4,98 mortes para 1000.[323]
Em comparação, nos Estados Unidos, durante o mesmo período, a taxa diminuiu lentamente de 22,49 para 6,98 mortes por 1000.[324]
Taxa de mortalidade materna por 100.000 nascidos vivos
Em 2018, a Mortalidade materna no Canadá foi de 8,3 mortes por 100.000 nascidos vivos.[325] Desde 2008, a taxa oscilou entre “4,5 e 8,7 mortes por 100.000 nascidos vivos”.[325]
Desde 2000, o Canadá registrou um aumento de 20 por cento na taxa de mortalidade materna e atualmente ocupa a 14ª posição entre as nações do G20, com 11,0 mortes por 100.000 nascidos vivos. Isso situa o país na faixa intermediária dos países do G20, com desempenho superior ao de países como o Brasil, mas inferior ao da maioria das nações europeias e de outros países desenvolvidos, como Austrália e Japão.[326]
Médicos por 1000 habitantes
De acordo com o relatório do Commonwealth Fund, 11 países ricos possuem um número maior de médicos por 1000 habitantes do que o Canadá.[317] A Noruega conta com 4,8, o Canadá com 2,7 e os Estados Unidos com 2,6 médicos por 1000 habitantes.[317]
Desafios jurídicos ao sistema de saúde do Canadá
Houve diversos processos judiciais que contestaram os sistemas de saúde canadense e provinciais, incluindo o Chaoulli contra Quebec (Procurador-Geral) e o processo de alto perfil, de vários anos, contra o governo provincial, Cambie Surgeries Corporation contra a Colúmbia Britânica (Comissão de Serviços Médicos), que decidiu a favor da MSC da Colúmbia Britânica.[327]
Em junho de 2005, o Supremo Tribunal do Canadá decidiu, no caso Chaoulli contra Quebec (Procurador-Geral), que o Procurador-Geral de Quebec havia violado a Carta dos Direitos e Liberdades de Quebec ao proibir seguros de saúde privados para serviços médicos necessários. A decisão suscitou preocupações para alguns e esperança para outros de que pudesse haver um aumento na participação do setor privado no sistema de saúde. A juíza-chefe McLachlin afirmou que "[o] acesso a uma lista de espera não equivale ao acesso aos cuidados de saúde".[328]
O caso Cambie Surgeries Corporation contra a Colúmbia Britânica foi resolvido em 10 de setembro de 2020, quando o juiz Steeves, do Supremo Tribunal da Colúmbia Britânica, decidiu contra a legalização do sistema privado de saúde.[329][330][331][332][327]
Em 5 de setembro de 2007, os advogados de Lindsay McCreith e Shona Holmes apresentaram uma petição inicial no Tribunal Superior de Ontário no caso McCreith and Holmes contra Ontário (Procurador-Geral) com o apoio da Fundação da Constituição Canadense,[332] uma "organização conservadora que financia litígios envolvendo liberdades individuais, liberdade econômica e igualdade perante a lei".[332]
No caso William Murray contra Alberta (Ministro da Saúde), a CCF apoiou um desafio às leis de saúde de Alberta.[332]
O fracasso do desafio constitucional de Cambie
Em 10 de setembro de 2020, o juiz John J. Steeves, do Supremo Tribunal da Colúmbia Britânica (BCSC), rejeitou as alegações de violação da Carta Canadense dos Direitos e Liberdades no processo de alto perfil e de vários anos, Cambie Surgeries Corporation contra a Colúmbia Britânica, iniciado em 2016 pela Cambie Surgeries Corporation, com sede em Vancouver (Colúmbia Britânica).[331][333][334][335]
Contexto
Em 2006, o Governo da Colúmbia Britânica ameaçou fechar uma clínica privada porque esta planejava começar a aceitar pagamentos privados de pacientes.[336]
Desde 2008, o Dr. Brian Day tem processado o governo da Colúmbia Britânica com o argumento de que a Canada Health Act é inconstitucional. Em 2016, o Governo de Quebec foi processado por ter aprovado o Projeto de Lei 20, que permite e regula taxas adicionais.[337][338]
Modelos baseados em capitação são utilizados em algumas províncias, em substituição ou em paralelo ao modelo tradicional de remuneração por serviço.[339]
Uma perspectiva de abril de 2006 sobre o sistema de saúde privado no Canadá, publicada no New England Journal of Medicine, incluiu uma entrevista com Michael McBane e Brian Day sobre o futuro dos cuidados de saúde no país.[340] Em agosto de 2007, a Associação Médica Canadense (AMC) elegeu como presidente Brian Day, proprietário do maior hospital privado do Canadá e que defende abertamente o aumento do setor privado na saúde canadense. Um artigo de 2006 do New York Times, intitulado "Canada's Private Clinics Surge as Public System Falters", afirmou que o "Cambie Surgery Center" — "o hospital privado mais proeminente do Canadá" — estava operando à vista das autoridades de saúde como uma "empresa renegada". Em 2006, a Cambie, fundada pelo Dr. Brian Day, diretor médico e presidente, contava com uma equipe de 120 médicos.[341][342][343][344] Em 2006, o Times citou Day afirmando, sem apresentar evidências, que "este é um país em que cães podem fazer uma substituição de quadril em menos de uma semana e em que humanos podem esperar de dois a três anos."[341] A Canadian Health Coalition respondeu às alegações de Day, destacando que "o acesso aos cuidados veterinários para animais depende da capacidade de pagamento. Cães são sacrificados se seus donos não podem pagar. O acesso aos cuidados não deve depender da capacidade de pagamento."[345]
De acordo com um artigo aprofundado, de 1º de maio de 2006, da Maclean's, os provedores privados de serviços médicos na Colúmbia Britânica e em Quebec estavam expandindo seus serviços, incentivados pela decisão de 2005 do Supremo Tribunal no caso Chaoulli contra Quebec (Procurador-Geral). Quebec foi influenciado pelo sucesso da combinação de serviços de saúde privados e públicos na França, e Brian Day se inspirou em serviços semelhantes na Nova Zelândia.[346] A Maclean's ainda ofereceu, em 2006, um guia de consumo para os serviços de saúde privados.
Em 2009, a Associação Médica Canadense reuniu-se para discutir o potencial aumento de clínicas privadas no sistema de saúde do Canadá. Um estudo europeu apresentado na reunião "esperava recomendar que clínicas privadas, como a rede de centros de radiologia de propriedade de Ouellet, desempenhassem um papel maior no sistema de saúde canadense."[142]
Contribuição do sistema de saúde canadense para as mudanças climáticas
As mudanças climáticas são uma preocupação crescente em todo o mundo, e suas causas se originam de múltiplos fatores. Identificou-se que as mudanças climáticas representam a maior ameaça à saúde pública do século XXI.[347] O setor de saúde no Canadá contribui para as mudanças climáticas e foi responsável por 4,6 por cento das emissões nacionais de gases de efeito estufa, no período de 2009 a 2015.[347][348][349] Considerando a relação entre a poluição do ar e a saúde humana, pesquisadores estimaram que "a cada ano, as emissões do setor de saúde resultam em 23000 anos de vida perdidos devido a incapacidade ou morte precoce".[348]
O setor de saúde contribui para a poluição de diversas maneiras, tendo hospitais e empresas farmacêuticas como os principais responsáveis por suas emissões, conforme o estudo publicado na PLOS Medicine. Além disso, há o impacto dos resíduos médicos, dos anestésicos utilizados em cirurgias e de materiais insustentáveis, todos gases de efeito estufa.[348][347]
Foram desenvolvidos projetos liderados pela Canadian Coalition for Green Health Care com o objetivo de reduzir os impactos ambientais decorrentes da prestação de serviços de saúde, como a diminuição do uso de produtos químicos tóxicos na limpeza e a promoção de alimentos sustentáveis em hospitais.[348] Recentemente, também foi estudado o consumo de energia dos equipamentos de imagem médica.[348] Quando pacientes e funcionários viajam para hospitais e clínicas, são liberados gases de efeito estufa, fator que compõe essa equação.[348][347]
Notas
- ↑ O pesquisador Matthew Wong utilizou Distribuição qui-quadrado e Análise post hoc com Correção de Bonferroni para constatar que os riscos ocupacionais enfrentados por enfermeiros de cuidados domiciliares – variando conforme o ambiente (rural, urbano, suburbano etc.) – incluem, de forma recorrente, animais agressivos, fumaça de tabaco, equipamentos de oxigênio, bairros inseguros e infestações, prejudicando a qualidade do atendimento.
Referências
- ↑ Karina Aase; Justin Waring; Lene Schibevaag (2017). Researching Quality in Care Transitions: International Perspectives. [S.l.]: Springer. pp. 128–129. ISBN 978-3-319-62346-7
- ↑ «Public vs. private health care». CBC News. 1 de dezembro de 2006
- ↑ Monique Bégin (1988). Medicare: Canada's Right to Health. [S.l.]: Optimum Pub. International. p. Intro. ISBN 978-0-88890-219-1
- ↑ Peggy Leatt; Joseph Mapa (2003). Government Relations in the Health Care Industry. [S.l.]: Greenwood Publishing Group. ISBN 978-1-56720-513-8
- ↑ a b c d e Romanow, Roy J. (28 de novembro de 2002). Building on values: the future of health care in Canada (PDF). Government of Canada Public Services and Procurement Canada (Relatório). Saskatoon. 392 páginas. ISBN 0-662-33043-9. Consultado em 9 de janeiro de 2021
- ↑ «Recommendations for Reform». The Health of Canadians – The Federal Role (em inglês). 17.2 Universality: Parliament of Canada. Outubro de 2002. Consultado em 5 de janeiro de 2017
- ↑ a b c d e f g h i j K, N (7 de novembro de 2024). «Health spending in Canada reaches $264 billion». Instituto Canadense de Informações sobre Saúde. Consultado em 11 de janeiro de 2025
- ↑ a b c d e f Canadian Institute for Health Information (27 de setembro de 2005). CIHI exploring the 70-30 split. Ottawa, Ont.: Canadian Institute for Health Information. ISBN 978-1-55392-655-9. Consultado em 21 de dezembro de 2007. Arquivado do original em 19 de março de 2006
- ↑ Kliff, Sarah (1 de julho de 2017). «Everything you ever wanted to know about Canadian health care in one post». The Washington Post. ISSN 0190-8286. Consultado em 8 de janeiro de 2021
- ↑ Findlay, Leanne; Arim, Rubab (24 de abril de 2020). Canadians report lower self-perceived mental health during the COVID-19 pandemic. Statistics Canada, Government of Canada (Relatório). Consultado em 9 de janeiro de 2021
- ↑ a b c David Gregory; Tracey Stephens; Christy Raymond-Seniuk; Linda Patrick (2019). Fundamentals: Perspectives on the Art and Science of Canadian Nursing. [S.l.]: Wolters Kluwer Health. p. 75. ISBN 978-1-4963-9850-5
- ↑ «The Daily — Canadian Survey on Disability, 2017 to 2022». Statistics Canada. 1 de dezembro de 2023. Consultado em 5 de janeiro de 2025
- ↑ «National Health Expenditure Trends». Instituto Canadense de Informações sobre Saúde. 2022. Consultado em 23 de agosto de 2022
- ↑ a b c d OCDE Data. Recursos de saúde - Gastos com saúde. doi:10.1787/8643de7e-en. 2 gráficos de barras: Para ambos: No menu inferior: Menu de países > escolher OCDE. Marque a caixa para "últimos dados disponíveis". Menu de perspectivas > Marque a caixa "comparar variáveis". Em seguida, marque as caixas para governo/obrigatório, voluntário e total. Clique na aba superior para o gráfico (gráfico de barras). Para o gráfico do PIB, escolha "% do PIB" no menu inferior. Para o gráfico per capita, escolha "dólares americanos/per capita". Clique no botão de tela cheia acima do gráfico. Clique na tecla "print screen". Clique na aba superior para a tabela, para ver os dados.
- ↑ «Health at a Glance 2017» (PDF). OECD Publishing. 2017
- ↑ a b «Health at a Glance - OECD Indicators by country». OECD Publishing. 2017
- ↑ a b Schneider, Eric C.; Shah, Arnav; Doty, Michelle M.; Roosa Tikkanen; Fields, Katharine; Williams II, Reginald D. (4 de agosto de 2021). «Mirror, Mirror 2021: Reflecting Poorly». www.commonwealthfund.org. doi:10.26099/01dv-h208
- ↑ A PRESCRIPTION FOR CANADA: ACHIEVING PHARMACARE FOR ALL (Government of Canada report, retrieved 2023)
- ↑ Duong, Diana; Vogel, Lauren (26 de fevereiro de 2023). «Overworked health workers are "past the point of exhaustion"». CMA Impact Inc. Canadian Medical Association Journal. 195 (8): E309–E310. ISSN 0820-3946. PMC 9970629
 . PMID 36849179. doi:10.1503/cmaj.1096042
. PMID 36849179. doi:10.1503/cmaj.1096042
- ↑ «Taking the pulse: A snapshot of Canadian health care, 2023». Instituto Canadense de Informações sobre Saúde. 2 de agosto de 2023. Consultado em 15 de fevereiro de 2024
- ↑ «Canada Health Act». Government of Canada. 1 de abril de 1984. Consultado em 8 de janeiro de 2021
- ↑ a b Tiedemann, Marlisa (17 de dezembro de 2019). «The Canada Health Act: An Overview». Library of Parliament. Research publications. 18 páginas. Consultado em 8 de janeiro de 2021
- ↑ Taylor, Malcolm G. (1987). Health Insurance and Canadian Public Policy: The Seven Decisions That Created the Health Insurance System and Their Outcomes 2 ed. Kingston and Montreal: McGill Queen's University Press
- ↑ Taylor, Malcolm G.; Maslove, Allan (1 de abril de 2009) [1987]. Health Insurance and Canadian Public Policy: The Seven Decisions That Created the Health Insurance System and Their Outcomes. [S.l.]: McGill Queen's University Press (MQUP). 579 páginas. ISBN 978-0-7735-3566-4. JSTOR j.ctt80w3s. Consultado em 8 de janeiro de 2021
- ↑ Annual Report 2014-2015 (Relatório). Ottawa, Ontario: Minister of Health. 2015
- ↑ «Healthy Canadians: Canadian government report on comparable health care indicators». Julho de 2002. Consultado em 6 de dezembro de 2021
- ↑ Mullner, Ross M (2009). Encyclopedia of health services research. [S.l.]: SAGE. pp. 559–562. ISBN 978-1-4129-7194-2
- ↑ «About the Canadian Institute for Health Information'», Statistics Canada, 25 de outubro de 2011
- ↑ a b «CIHI: A history». Instituto Canadense de Informações sobre Saúde. Consultado em 8 de janeiro de 2021
- ↑ «Health System Efficiency in Canada: Why Does Efficiency Vary Among Regions?» (PDF). www.cihi.ca. Instituto Canadense de Informações sobre Saúde. Consultado em 6 de dezembro de 2021
- ↑ «Improving Health System Efficiency in Canada Perspectives of Decision-Makers» (PDF). secure.cihi.ca. Instituto Canadense de Informações sobre Saúde. Consultado em 13 de dezembro de 2018
- ↑ «Upcoming releases». Instituto Canadense de Informações sobre Saúde. Consultado em 8 de janeiro de 2021
- ↑ a b c d e f g h National Health Expenditure Trends 1975 to 2019. Instituto Canadense de Informações sobre a Saúde (CIHI) (Relatório). 2019. 47 páginas. ISBN 978-1-77109-869-4. Consultado em 8 de janeiro de 2021. Arquivado do original em 12 de janeiro de 2021
- ↑ Kitts, Jack (abril de 2012). «Seniors in need, caregivers in distress: What are the home care priorities for seniors in Canada?» (PDF). Consultado em 6 de dezembro de 2021.
Created by the 2003 First Ministers' Accord on Health Care Renewal, the Health Council of Canada is an independent national agency that reports on the progress of health care renewal. The Council provides a system wide perspective on health care reform in Canada, and disseminates information on leading practices and innovation across the country. The Councillors are appointed by the participating provincial and territorial governments and the Government of Canada.
- ↑ Government of Canada, Statistics Canada (21 de fevereiro de 2024). «Population estimates on July 1, by age and gender». Statistics Canada. Consultado em 28 de fevereiro de 2024
- ↑ Martel, Laurent; Malenfant, Éric Caron (22 de setembro de 2009). «2006 Census: Portrait of the Canadian Population in 2006, by Age and Sex». Statistics Canada. Consultado em 6 de dezembro de 2021
- ↑ a b c Government of Canada, Statistics Canada (2 de fevereiro de 2019). «Seniors and aging statistics». Consultado em 9 de janeiro de 2021. Arquivado do original em 11 de janeiro de 2021
- ↑ a b c d e f Sanmartin, Claudia (30 de outubro de 2015). Research Highlights on Health and Aging. Statistics Canada, Government of Canada (Relatório). Presentation to the National Statistics Council. Consultado em 17 de outubro de 2020
- ↑ a b «The State of Seniors Healthcare in Canada» (PDF). Arquivado do original (PDF) em 13 de dezembro de 2017
- ↑ a b c d e f «Five things Canadians get wrong about the health system». The Globe and Mail
- ↑ «Exploring the 70/30 Split: How Canada's Health Care System Is Financed» (PDF). Instituto Canadense de Informações sobre Saúde. Consultado em 11 de abril de 2013. Arquivado do original (PDF) em 30 de janeiro de 2019
- ↑ «Learn about OHIP+». Ontario Ministry of Health. Consultado em 7 de julho de 2021
- ↑ «Ministry of Health - Redirect». gov.bc.ca
- ↑ «Health Premium». Queen's Printer for Ontario. Consultado em 19 de fevereiro de 2019
- ↑ «SickKids hospital rallying 'crews' around $1.3-billion fundraising drive». CTV News. 9 de outubro de 2018. Consultado em 19 de fevereiro de 2019
- ↑ «Travel and accommodation - Canadian Cancer Society». www.cancer.ca. Consultado em 19 de fevereiro de 2019
- ↑ Lindsay, Bethany (12 de junho de 2017). «Private B.C. clinics accused of charging patients improper fees». CBC News. Consultado em 1 de agosto de 2024
- ↑ Bowman, Martin MacMahon, Greg (26 de abril de 2023). «Telus ditches fee-based doctor program in BC». CityNews Vancouver. Consultado em 1 de agosto de 2024
- ↑ DeRosa, Katie (7 de fevereiro de 2023). «B.C.'s medical services watchdog sues Vancouver clinic, alleging illegal extra billing». The Vancouver Sun. Consultado em 1 de agosto de 2024. Cópia arquivada em 8 de fevereiro de 2023
- ↑ «Home-care coverage gap remains for patients who move provinces». The Globe and Mail (em inglês). 24 de outubro de 2016. Consultado em 1 de agosto de 2024
- ↑ «Provincial/Territorial Role in Health». Hc-sc.gc.ca. 23 de agosto de 2016
- ↑ «Philpott, provinces hit impasse over health funding». The Globe and Mail. Consultado em 27 de maio de 2018
- ↑ Melissa Leong (28 de setembro de 2013). «Does your province cover the cost of infertility treatments?». Financial Post
- ↑ «PSHCP Bulletin 17» (PDF). The Public Service Health Care Plan Bulletin (17). 2 páginas. 2005
- ↑ «Paying to treat infertility: Coverage varies widely across Canada - National | Globalnews.ca». globalnews.ca. 15 de novembro de 2016. Consultado em 19 de fevereiro de 2019
- ↑ Harding, Gail. «P.E.I. to cover gender reconstructive surgeries». CBC. Consultado em 19 de fevereiro de 2019
- ↑ «Russia may introduce free prescription drugs». 5 de maio de 2017
- ↑ «Canadian medicare needs an Rx». umanitoba.ca. Consultado em 19 de setembro de 2014. Arquivado do original em 20 de dezembro de 2014
- ↑ «Why, in a sea of pink, are so many cancer patients in the red?». thestar.com. 9 de outubro de 2012
- ↑ «New Nova Scotia Family Pharmacare Program Begins». novascotia.ca (Nota de imprensa). Government of Nova Scotia. Consultado em 17 de junho de 2019
- ↑ «Family Pharmacare Program». novascotia.ca. Government of Nova Scotia. Consultado em 17 de junho de 2019
- ↑ CIHI p.91
- ↑ «OHIP+: Children and Youth Pharmacare». Queen's Printer for Ontario. Consultado em 19 de fevereiro de 2019
- ↑ Cara. «Canada's Premiers - The pan-Canadian Pharmaceutical Alliance». conseildelafederation.ca. Consultado em 19 de setembro de 2014. Arquivado do original em 20 de dezembro de 2014
- ↑ «Health Connect Registry | HealthLink BC». www.healthlinkbc.ca. Consultado em 1 de agosto de 2024
- ↑ «Frequently Asked Questions: What is the difference between a psychologist and a psychiatrist?». The Ontario Psychological Association. Consultado em 30 de janeiro de 2015. Arquivado do original em 30 de janeiro de 2015.
The practice of most psychiatrists in Ontario is focused on prescribing medications and consulting with family physicians, psychologists and other health professionals.
- ↑ «Canada Health Act Exclusion of Certain Psychiatric Services Draws Attention». Canadian Psychiatric Association. Consultado em 30 de janeiro de 2015
- ↑ «Frequently Asked Questions: Who pays for psychological treatment?». The Ontario Psychological Association. Consultado em 30 de janeiro de 2015. Arquivado do original em 30 de janeiro de 2015
- ↑ «HST Update» (PDF). Ontario Society of Psychotherapists. Consultado em 30 de janeiro de 2015. Arquivado do original (PDF) em 1 de fevereiro de 2015
- ↑ «What is covered under the AHCIP». Alberta Health. Consultado em 30 de janeiro de 2015. Arquivado do original em 30 de janeiro de 2015
- ↑ «Directory [of drug rehab centers by province]». Drug Rehab Services (a nonprofit organization). Consultado em 19 de janeiro de 2017
- ↑ «Troubled cops need more government help, mental health experts say». CBC. 5 de outubro de 2014. Consultado em 1 de fevereiro de 2015
- ↑ Quiñonez, Carlos; Grootendorst, Paul (2011). «Equity in dental care among Canadian households». International Journal for Equity in Health. 10. 14 páginas. PMC 3097153
 . PMID 21496297. doi:10.1186/1475-9276-10-14
. PMID 21496297. doi:10.1186/1475-9276-10-14
- ↑ «Dental Insurance and use of Dental Services» (PDF). Statcan.gc.ca. Consultado em 27 de maio de 2018
- ↑ «Canada's Health Care System». Government of Canada. 26 de maio de 2011. Consultado em 21 de dezembro de 2020
- ↑ «Are Dental Implants Covered by Insurance in Canada?». Smile Well Dental. 22 de abril de 2020. Consultado em 21 de dezembro de 2020
- ↑ Agency, Canada Revenue (20 de setembro de 2022). «Canada Dental Benefit». www.canada.ca. Consultado em 20 de dezembro de 2022
- ↑ «Occupational Therapy (OT)». pt Health. Consultado em 19 de janeiro de 2017
- ↑ «Get physiotherapy: Get government-funded physiotherapy». ontario.ca. Queen’s Printer for Ontario. Consultado em 19 de janeiro de 2017
- ↑ «What OHIP covers». www.ontario.ca. Consultado em 19 de fevereiro de 2019
- ↑ Rose, Rebecca (24 de julho de 2014). «Sex-reassignment surgeries funded in all but two provinces - But gaps remain in which surgeries covered where for trans Canadians». Daily Xtra. Pink Triangle Press. Consultado em 6 de dezembro de 2021
- ↑ «Sex Reassignment Surgery». health.gov.on.ca. Queen’s Printer for Ontario. Consultado em 19 de janeiro de 2017
- ↑ «Wait times for bottom surgery in Canada can be as long as eight years. The impact on individuals can be deadly | Xtra Magazine» (em inglês). 16 de agosto de 2023. Consultado em 9 de março de 2024
- ↑ «Assistive Devices Program». ontario.ca. Queen’s Printer for Ontario. Consultado em 19 de janeiro de 2017
- ↑ «Mobility aids». ontario.ca. Queen’s Printer for Ontario. Consultado em 19 de janeiro de 2017
- ↑ a b c d Canadian Healthcare Association (2009). Home care in Canada: from the margins to the mainstream (Relatório). Ottawa, Ontario: Canadian Healthcare Association. 152 páginas. ISBN 978-1-896151-33-5
- ↑ a b Lowndes, Ruth; Struthers, James (primavera de 2016). «Changes and Continuities in the Workplace of Long-Term Residential Care in Canada, 1970–2015». Journal of Canadian Studies. 50 (2): 368–395. doi:10.3138/jcs.50.2.368
- ↑ Wong, Matthew; Saari, Margaret; Patterson, Erin; Puts, Martine; Tourangeau, Ann E. (maio de 2017). «Occupational hazards for home care nurses across the rural-to-urban gradient in Ontario, Canada». Health & Social Care in the Community. 25 (3): 1276–1286. PMID 28215055. doi:10.1111/hsc.12430

- ↑ Berta, Whitney; Laporte, Audrey; Deber, Raisa; Baumann, Andrea; Gamble, Brenda (14 de junho de 2013). «The evolving role of health care aides in the long-term care and home and community care sectors in Canada». Human Resources for Health. 11 (1). 25 páginas. ISSN 1478-4491. PMC 3723545
 . PMID 23768158. doi:10.1186/1478-4491-11-25
. PMID 23768158. doi:10.1186/1478-4491-11-25
- ↑ Silversides, Ann (23 de outubro de 2007). «The North "like Darfur"». Canadian Medical Association Journal. 177 (9): 1013–4. PMC 2025628
 . PMID 17954876. doi:10.1503/cmaj.071359
. PMID 17954876. doi:10.1503/cmaj.071359
- ↑ Gao, Song (4 de novembro de 2008). «Access to health care among status Aboriginal people with chronic kidney disease». Canadian Medical Association Journal. 179 (10): 1007–12. PMC 2572655
 . PMID 18981441. doi:10.1503/cmaj.080063
. PMID 18981441. doi:10.1503/cmaj.080063
- ↑ Peiris, David; Alex Brown; BMed MPH; Alan Cass; MBBS PhD (4 de novembro de 2008). «Addressing inequities in access to quality health care for indigenous people». Canadian Medical Association Journal. 179 (10): 985–6. PMC 2572646
 . PMID 18981431. doi:10.1503/cmaj.081445
. PMID 18981431. doi:10.1503/cmaj.081445
- ↑ a b c d e f g h i j k l Norris, Sonya (18 de julho de 2018). Federal Funding for Health Care. Ottawa, Ontario: Library of Parliament. 8 páginas. Consultado em 10 de janeiro de 2021
- ↑ a b c d National Health Expenditure Trends 1975 to 2019. Instituto Canadense de Informação em Saúde (CIHI) (Relatório). 2019. 44 páginas. ISBN 978-1-77109-757-4. Consultado em 8 de janeiro de 2021 [ligação inativa]
- ↑ a b c d «CBC News In Depth: Health care». 1 de dezembro de 2006. Consultado em 10 de janeiro de 2021
- ↑ «Chaoulli v. Quebec». www.thecanadianencyclopedia.ca (em inglês). Consultado em 1 de agosto de 2024
- ↑ [1] The Audit, 2024. Retrieved February 7, 2024.
- ↑ Lupton, Andrew (10 de julho de 2017). «Controversial for-fee service connects Ontario doctors and patients via video chat». CBC News
- ↑ «Pricing in Quebec». Maple (em inglês). Consultado em 1 de agosto de 2024
- ↑ a b Private Health Insurance in OECD Countries Projeto de Saúde da OCDE, 2004. Retrieved January 21, 2008.
- ↑ «Real Solutions for What Ails Canada's Health Care Systems – Lessons from Sweden and the United Kingdom | Montreal Economic Institute». www.iedm.org (em inglês). 17 de fevereiro de 2022. Consultado em 27 de janeiro de 2023
- ↑ a b c «Canadian health-care spending to top $180B». CBC News. 19 de novembro de 2009. Consultado em 3 de janeiro de 2015
- ↑ a b c CIHI p.112-113
- ↑ a b c d CIHI p.20
- ↑ «World Bank Open Data». World Bank Open Data. Consultado em 1 de agosto de 2024
- ↑ «Public Information - Public - Hospitals - Questions and Answers - Details». Ontario Ministry of Health and Long-Term Care. 26 de julho de 2010. Arquivado do original em 26 de julho de 2010
- ↑ Alari, A.; Lafortune, G.; Srivastava, D. (2014). «Canada: Geographic variations in health care». Paris: OECD Publishing. Geographic Variations in Health Care: What do We Know and What Can be Done to Improve Health System Performance?. OECD Health Policy Studies: 137–169. ISBN 978-92-64-21658-7. doi:10.1787/9789264216594-7-en
- ↑ a b c Prescribed drug spending in Canada, 2020. CIHI (Relatório). 17 de dezembro de 2020. Consultado em 10 de janeiro de 2021. Arquivado do original em 12 de janeiro de 2021
- ↑ Recursos de Saúde – Médicos. Dados da OCDE.
- ↑ Recursos de Saúde – Enfermeiros. Dados da OCDE.
- ↑ Derfel, Aaron (29 de julho de 2024). «780 doctors opted out of medicare in Quebec. Only 14 have in the rest of Canada». The Montreal Gazette. Consultado em 1 de agosto de 2024
- ↑ «Canadian doctor total at record high». CBC.ca. Consultado em 28 de setembro de 2013
- ↑ Kirkey, Shannon (16 de fevereiro de 2024). «Canada's family doctor shortage: 10 million will soon lack access to primary care». The National Post. Consultado em 1 de agosto de 2024
- ↑ Webster, Paul (17 de maio de 2024). «Canada's family physician shortage». The Lancet. 403 (10441): 2278. PMID 38768629. doi:10.1016/S0140-6736(24)01036-5
- ↑ Tasker, John Paul (18 de fevereiro de 2024). «Meet some of the 6 million Canadians who don't have a family doctor». CBC News. Consultado em 1 de agosto de 2024
- ↑ «Can new approaches to medical curriculum solve the family doctor shortage?». University Affairs (em inglês). Consultado em 1 de agosto de 2024
- ↑ «More health specialists not the answer to health system woes». Umanitoba.ca. Consultado em 19 de setembro de 2014. Arquivado do original em 20 de dezembro de 2014
- ↑ «Maria Mathews: Calling all country doctors». Nationalpost.ca. 22 de fevereiro de 2013
- ↑ Nassar, Hana Mae (25 de agosto de 2022). «Canadian doctors struggle amid pressures». CityNews Vancouver. Consultado em 1 de agosto de 2024
- ↑ «Fee-for-service model is deterring aspiring family doctors from setting up practice: report». CBC News. 12 de novembro de 2021. Consultado em 1 de agosto de 2024
- ↑ «Que. doctors lagging in fee-for-service payments». Ctv.ca. 21 de dezembro de 2006. Consultado em 10 de fevereiro de 2011. Arquivado do original em 10 de junho de 2009
- ↑ «Canadian Medical Association». Cma.ca. Consultado em 10 de fevereiro de 2011. Arquivado do original em 8 de julho de 2009
- ↑ «About CMA». Cma.ca. 24 de março de 2010. Consultado em 10 de fevereiro de 2011. Arquivado do original em 2 de maio de 2006
- ↑ «HEAL home page». Physiotherapy.ca. Consultado em 10 de fevereiro de 2011. Arquivado do original em 10 de março de 2011
- ↑ «Obstetrician shortage endangers moms, babies: report says». CTV.ca. 5 de dezembro de 2008. Cópia arquivada em 6 de dezembro de 2008
- ↑ Naylor, C David (1986). Private Practice, Public Payment: Canadian Medicine and the Politics of Health Insurance 1911-1966
 . Kingston, Ontario: McGill-Queen's University Press. ISBN 978-0-7735-6111-3
. Kingston, Ontario: McGill-Queen's University Press. ISBN 978-0-7735-6111-3
- ↑ Terence Corcoran (9 de novembro de 2004). «Ontario doctors sold out again» (PDF). National Post. Consultado em 10 de fevereiro de 2011. Cópia arquivada (PDF) em 31 de maio de 2006
- ↑ «Ont. doctors get 12.25 per cent wage hike». Consultado em 15 de setembro de 2008. Cópia arquivada em 30 de setembro de 2008
- ↑ a b c d CIHI p.xiv
- ↑ CIHI pg. 119
- ↑ «Health Spending in 2013» (PDF). Cihi.ca. Consultado em 27 de maio de 2018. Arquivado do original (PDF) em 4 de março de 2016
- ↑ Canada's health care spending growth slows Arquivado em 2013-06-15 no Wayback Machine. Canadian Institute for Health Information (CIHI). Retrieved: May 28, 2013.
- ↑ CIHI p.55
- ↑ CIHI p.xiii
- ↑ CIHI p. xiii"
- ↑ «Total health spending in Canada reaches $242 billion». Canadian Institute for Health Information. 7 de novembro de 2017. Consultado em 8 de novembro de 2017. Arquivado do original em 21 de abril de 2019.
Spending on drugs is expected to outpace spending on hospitals and doctors.
- ↑ Ernie Lightman, 2003 Social policy in Canada Toronto: Oxford University Press pg 130-131
- ↑ CIHI p.119
- ↑ Kenneth, MacInnes; McAlister, Vivian (1 de fevereiro de 2001). «Myopia of Health-Care Reform Using Business Models». Annals of the Royal College of Physicians and Surgeons of Canada. 34 (1): 20–22
- ↑ Canseco, Mario (17 de agosto de 2020). «COVID-19 crisis has failed to erode faith in Canadian health care». Tri-City News via Glacier News. Consultado em 6 de dezembro de 2021
- ↑ a b c Santhanam, Laura (31 de agosto de 2020). «How Canada got universal health care and what the U.S. could learn». PBS NewsHour. Consultado em 9 de janeiro de 2020
- ↑ a b c Laidlaw, Stuart (12 de agosto de 2009). «Public health care scores big in poll as MDs study privatization». Toronto Star. Consultado em 16 de outubro de 2020
- ↑ «Canada overwhelmingly supports public health care». Nupge.ca. 13 de agosto de 2009. Consultado em 10 de fevereiro de 2011. Arquivado do original em 13 de dezembro de 2010
- ↑ «Canadians prefer Obama over own leaders: poll - CTV News». CTV.ca. 29 de junho de 2008. Consultado em 10 de fevereiro de 2011. Cópia arquivada em 23 de setembro de 2009
- ↑ «Never mind the anecdotes: Do Canadians like their health-care system?». Chicago Tribune. 6 de agosto de 2009
- ↑ «Never mind the anecdotes: Do Canadians like their health-care system?». Chicago Tribune. 6 de agosto de 2009. Consultado em 10 de fevereiro de 2011
- ↑ «Healthcare System Ratings: U.S., Great Britain, Canada». Gallup.com. 25 de março de 2003. Consultado em 10 de fevereiro de 2011
- ↑ «How Canada Compares Results From The Commonwealth Fund's 2016 International Health Policy Survey of Adults in 11 Countries» (PDF). 2017. Consultado em 25 de setembro de 2022
- ↑ QMI, Agence (dezembro de 2021). «Les québécois en faveur d'une implication du privé dans le secteur de la Santé». Le Journal de Montréal. Consultado em 3 de dezembro de 2021
- ↑ Tasker, John Paul (27 de fevereiro de 2024). «Massive new survey finds widespread frustration with access to primary health care». CBC News. Consultado em 1 de agosto de 2024
- ↑ CIHI p.119
- ↑ a b A 10-year plan to strengthen health care - 2004 First Ministers' Meeting on the Future of Health Care. 2004. Cópia arquivada em 19 de agosto de 2011
- ↑ a b Bykowicz, Julie (3 de setembro de 2012). «Koch Group Brings Canadian to Charlotte to Attack Health Law». Bloomberg. Consultado em 10 de janeiro de 2021
- ↑ a b «How the Koch brothers built the most powerful rightwing group you've never heard of». The Guardian (em inglês). 26 de setembro de 2018. ISSN 0261-3077. Consultado em 26 de setembro de 2018
- ↑ a b Pilkington, Ed (18 de setembro de 2009). «Republicans steal Barack Obama's internet campaigning tricks». The Guardian. Consultado em 5 de abril de 2015
- ↑ Lemieux, Pierre (23 de abril de 2004). «Hidden costs of Canada's Health Care System». Independent and The Wall Street Journal. Consultado em 10 de fevereiro de 2011
- ↑ Wendell Potter (9 de novembro de 2010). Deadly Spin: An Insurance Company Insider Speaks Out on How Corporate PR Is Killing Health Care and Deceiving Americans. [S.l.]: Bloomsbury Publishing. Consultado em 9 de janeiro de 2021
- ↑ a b «The 2008 Presidential Candidates' Health Reform Proposals: Choices for America». Commonwealth Fund. Outubro de 2008. Consultado em 10 de janeiro de 2021
- ↑ Milne, Graham (6 de setembro de 2012). «The American Politics of Canadian Health Care». Huffington Post. Consultado em 10 de janeiro de 2021
- ↑ Welsh, Ian (21 de julho de 2009). «Americans Lives vs. Insurance Company Profits: The Real Battle in Health Care Reform». Huffington Post. Consultado em 21 de julho de 2009. Arquivado do original em 25 de julho de 2009
- ↑ «Americans for Prosperity». FactCheck.org. 16 de junho de 2014. Consultado em 3 de novembro de 2015
- ↑ a b Miller, Noah (20 de março de 2019). «The 10 best hospitals in the world». Newsweek. Consultado em 9 de janeiro de 2021
- ↑ Tanya Talaga (6 de setembro de 2007). «Pacientes processam a província por tempos de espera: homem e mulher que não conseguiram tratamento rápido viajaram para os EUA para ter tumores cerebrais removidos». Toronto Star. Consultado em 27 de julho de 2009. Arquivado do original em 1 de março de 2009.
Lindsay McCreith, 66, de Newmarket, e Shona Holmes, 43, de Waterdown, entraram com uma ação conjunta contra a província de Ontário. Ambas alegam que sua saúde se deteriorou por serem negadas o direito de acessar cuidados fora do sistema de saúde "monopolístico" administrado pelo governo de Ontário. Elas desejam poder comprar seguro de saúde privado.
- ↑ Sam Solomon (30 de setembro de 2007). «Nova ação judicial ameaça a proibição do atendimento privado em Ontário: o caso "Ontario Chaoulli" busca catalisar a reforma da saúde». National Review of Medicine. 4 (16). Consultado em 27 de julho de 2009. Arquivado do original em 2 de agosto de 2009
- ↑ «Anúncio anti-medicare é exagerado: especialistas». CBC News. 31 de julho de 2009. Consultado em 7 de agosto de 2009. Cópia arquivada em 3 de agosto de 2009
- ↑ Omar Islam MD FRCP(C) (27 de março de 2008). «Rathke Cleft Cyst». Medscape. Consultado em 22 de novembro de 2009
- ↑ A PRESCRIPTION FOR CANADA: ACHIEVING PHARMACARE FOR ALL (Government of Canada report, retrieved 2023)
- ↑ a b c Shackford, Scott (7 de setembro de 2022). «Some Canadian Health Care Patients Say They're Being Encouraged To Just Die Already». reason.com. Reason. Consultado em 8 de setembro de 2022
- ↑ Canada, Health (28 de maio de 2004). «Prescription drug pricing and costs». www.canada.ca. Consultado em 13 de fevereiro de 2024
- ↑ Law, Michael R.; Cheng, Lucy; Kolhatkar, Ashra; Goldsmith, Laurie J.; Morgan, Steven G.; Holbrook, Anne M.; Dhalla, Irfan A. (1 de janeiro de 2018). «The consequences of patient charges for prescription drugs in Canada: a cross-sectional survey». CMAJ Open (em inglês). 6 (1): E63–E70. ISSN 2291-0026. PMC 5878943
 . PMID 29440236. doi:10.9778/cmajo.20180008
. PMID 29440236. doi:10.9778/cmajo.20180008
- ↑ «Almost 1 million Canadians give up food, heat to afford prescriptions: study». CBC News. 13 de fevereiro de 2018
- ↑ Government of Canada, Statistics Canada (2 de novembro de 2022). «The Daily — Study: Inequities in pharmaceutical access and use». www150.statcan.gc.ca. Consultado em 13 de fevereiro de 2024
- ↑ Milicic, Sandra. «Evaluating EHRs and EMRs in Canada's e-Health System»
- ↑ Peplinski, Jack E.; Pearce, Joshua M. (21 de abril de 2023). «Economic Efficiency of an Open-Source National Medical Lab Software in Canada». Journal of Medical Systems (em inglês). 47 (1). 50 páginas. ISSN 1573-689X. PMC 10119013
 . PMID 37081312. doi:10.1007/s10916-023-01949-w
. PMID 37081312. doi:10.1007/s10916-023-01949-w
- ↑ «MSN». www.msn.com. Consultado em 19 de setembro de 2024
- ↑ Hospital beds (per 1,000 people) - Canada | Data (worldbank.org)
- ↑ «Home». www.oecd-ilibrary.org (em inglês). Consultado em 1 de agosto de 2024
- ↑ «World Bank Open Data». World Bank Open Data. Consultado em 1 de agosto de 2024
- ↑ «Canadian health care struggles to find a cure for hallway medicine | Globalnews.ca». Global News (em inglês). Consultado em 13 de fevereiro de 2024
- ↑ «Patients lay for hours on Misericordia Hospital ER floor: 'It was disgusting' | Globalnews.ca». Global News (em inglês). Consultado em 13 de fevereiro de 2024
- ↑ Huizinga, Raechel. «Fredericton ER filthy and overflowing during holidays, visitors say». CBC News. Consultado em 13 de fevereiro de 2024
- ↑ Crawley, Mike. «Some of Ontario's biggest hospitals are filled beyond capacity nearly every day, new data reveals». CBC News
- ↑ «3 Montreal ERs hit above 200% capacity, despite pleas to avoid if you can | Globalnews.ca». Global News (em inglês). Consultado em 13 de fevereiro de 2024
- ↑ Payne, Elizabeth. «Hospital capacity crisis in Quebec continues, but hospitals across the country are feeling the strain»
- ↑ «More than 1.3 M Canadians abandoned waits in emergency rooms in 2023». CTVNews (em inglês). 21 de outubro de 2023. Consultado em 13 de fevereiro de 2024
- ↑ Varner, Catherine (5 de setembro de 2023). «Without more acute care beds, hospitals are on their own to grapple with emergency department crises». CMAJ (em inglês). 195 (34): E1157–E1158. ISSN 0820-3946. PMC 10480004
 . PMID 37669787. doi:10.1503/cmaj.231156
. PMID 37669787. doi:10.1503/cmaj.231156
- ↑ Frangou, Christina (20 de abril de 2022). «Canadian paramedics are in crisis». Maclean's Magazine. Consultado em 1 de agosto de 2024
- ↑ «Paramedics warn overwhelmed Ontario hospitals causing spillover effects, fewer ambulances | Globalnews.ca». Global News (em inglês). Consultado em 1 de agosto de 2024
- ↑ «Paramedics take their concerns to Legislature». SaskToday.ca (em inglês). 29 de novembro de 2023. Consultado em 10 de agosto de 2024
- ↑ «'Isn't a blip': Sask. NDP says no ambulance was available 1,132 times since February». Regina (em inglês). 7 de novembro de 2023. Consultado em 10 de agosto de 2024
- ↑ Warick, Jason (9 de novembro de 2023). «Hospitais lotados e escassez de paramédicos são culpados pela falta de serviço de ambulância em Saskatchewan, diz autoridade em saúde». CBC News. Consultado em 10 de agosto de 2024
- ↑ Rieger, Sarah (24 de agosto de 2021). «Calgary EMS had no ambulances available more than 3,500 times this past year». CBC News. Consultado em 1 de agosto de 2024
- ↑ «Ottawa has already hit 'level zero' with no available ambulances 526 times this year». CBC News. Consultado em 1 de agosto de 2024
- ↑ Porter, Kate. «Problema de ambulância 'nível zero' piora dramaticamente em Ottawa em 2022». Consultado em 1 de agosto de 2024
- ↑ Kupfer, Matthew (23 de julho de 2022). «Mulher no sul de Ottawa teve que esperar 6 horas por ambulância após fratura no quadril». CBC News. Consultado em 1 de agosto de 2024
- ↑ Porter, Kate (10 de março de 2022). «Sem ambulâncias disponíveis em Ottawa por mais de 15 horas consecutivas no final de dezembro». CBC News. Consultado em 1 de agosto de 2024
- ↑ Zafar, Amina (15 de julho de 2023). «ERs face worse wait-times this summer, as 'waiting-room' medicine gets creative». CBC News. Consultado em 1 de agosto de 2024
- ↑ «Health authorities across Canada cut hours of emergency departments | Globalnews.ca». Global News (em inglês). Consultado em 1 de agosto de 2024
- ↑ Osman, Laura (21 de outubro de 2019). «'People are dying': Life and death at level zero». CBC News. Consultado em 1 de agosto de 2024
- ↑ a b Jones, Allison (20 de julho de 2023). «Regiões de Ontário enfrentam pressões de ambulâncias e a província não divulgará dados de atrasos na descarga». CBC News via The Canadian Press. Consultado em 1 de agosto de 2024
- ↑ «Provincia cancela plano de paramédicos de Ottawa de usar táxis para algumas chamadas». Ottawa (em inglês). 27 de maio de 2024. Consultado em 1 de agosto de 2024
- ↑ Crawford, Blair. «Ottawa não desistiu da proposta de usar táxis como ambulâncias». Ottawa Citizen. Consultado em 1 de agosto de 2024
- ↑ «Provincia cancela plano de paramédicos de Ottawa de usar táxis para algumas chamadas». Ottawa (em inglês). 27 de maio de 2024. Consultado em 1 de agosto de 2024
- ↑ Ryan, Haley (21 de dezembro de 2023). «Fechamentos de departamentos de emergência em N.S., tempos de espera maiores do que no ano passado». CBC News
- ↑ «Fechamentos de salas de emergência aumentam o estresse em todo o sistema de saúde de Alberta». Western Wheel (em inglês). 6 de fevereiro de 2024. Consultado em 13 de fevereiro de 2024
- ↑ Zeidler, Maryse (27 de setembro de 2023). «Centenas se reúnem em Surrey, BC, enquanto ministro da saúde é criticado por contínuos fechamentos de salas de emergência na província». CBC News. Consultado em 13 de fevereiro de 2024
- ↑ «Três adolescentes esfaqueados foram levados de uma festa para um hospital próximo, apenas para descobrir que a sala de emergência estava fechada. A história deles é uma entre muitas». CTVNews (em inglês). 5 de setembro de 2023. Consultado em 13 de fevereiro de 2024
- ↑ Cox, Aidan. «Falta de pessoal em 2 hospitais de N.B. leva ao fechamento de unidades de maternidade e obstetrícia». CBC News
- ↑ «Cinco hospitais de N.B. fecham ou reduzem horários antes do fim de semana, citando escassez de pessoal - New Brunswick | Globalnews.ca». Global News (em inglês). Consultado em 13 de fevereiro de 2024
- ↑ Kulkarni, Akshay. «Salas de emergência em áreas rurais de B.C. foram fechadas pelo equivalente a cerca de 4 meses em 2022, segundo dados». CBC News. Consultado em 13 de fevereiro de 2024
- ↑ «1.199 fechamentos de salas de emergência em Ontário este ano: Relatório». London (em inglês). 5 de dezembro de 2023. Consultado em 13 de fevereiro de 2024
- ↑ Tasker, John Paul (21 de setembro de 2022). «'Isso é uma crise': Chefe da associação médica alerta que o sistema de saúde enfrenta 'colapso'». CBC News. Consultado em 13 de fevereiro de 2024
- ↑ «Waiting Times for Health Services: Next in Line». OECD. 28 de maio de 2020. Consultado em 16 de outubro de 2020
- ↑ «Time to Patient's First Orthopedic Surgical Appointment – Health Quality Ontario». www.hqontario.ca. Consultado em 15 de junho de 2019
- ↑ Ho, E.; Coyte, P. C.; Bombardier, C.; Hawker, G.; Wright, J. G. (novembro de 1994). «A aceitação pelos pacientes de Ontário dos tempos de espera para substituição de joelho». The Journal of Rheumatology. 21 (11): 2101–2105. ISSN 0315-162X. PMID 7869317
- ↑ «Ontario Health Coalition - Home». Web.net. Consultado em 10 de fevereiro de 2011. Arquivado do original em 14 de novembro de 2001
- ↑ «Waiting for access». CBC News. In-Depth: Health Care. 29 de novembro de 2006. Consultado em 6 de dezembro de 2021
- ↑ Comunicado de imprensa O Novo Governo do Canadá anuncia Garantias de Tempo de Espera para Pacientes Arquivado em 2007-12-11 no Wayback Machine, Gabinete do Primeiro-Ministro, 4 de abril de 2007. Recuperado em 19 de novembro de 2007.
- ↑ [2], CMAJ: Mais Hospitais Escolhendo com Sabedoria, 8 de junho de 2015. Recuperado em 15 de julho de 2015.
- ↑ [3] Huffington Post: Como Reduzir os Tempos de Espera na Assistência Médica Canadense, 16 de maio de 2015. Recuperado em 15 de julho de 2015.
- ↑ Scotia, Comunicações Nova (20 de outubro de 2014). «Governo da Nova Escócia». waittimes.novascotia.ca. Consultado em 15 de junho de 2019
- ↑ «Commonwealth Fund Survey 2016». Canadian Institute for Health Information. The Commonwealth Fund. Consultado em 11 de agosto de 2017
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as "refs" nomeadas:6 - ↑ Canada, Health (8 de janeiro de 2008). «ARCHIVED - Measuring Health Inequalities Among Canadian Women: Developing a Basket of Indicators». www.canada.ca. Consultado em 6 de dezembro de 2021
- ↑ Denton, Margaret; Prus, Steven; Walters, Vivienne (junho de 2004). «Gender differences in health: a Canadian study of the psychosocial, structural and behavioural determinants of health». Social Science & Medicine (em inglês). 58 (12): 2585–2600. PMID 15081207. doi:10.1016/j.socscimed.2003.09.008
- ↑ a b «Acesso Fora do Campus: Login para e-Recursos - Bibliotecas McMaster». libraryssl.lib.mcmaster.ca. Consultado em 6 de dezembro de 2021
- ↑ a b c «Women and Private Health Insurance» (PDF). Womenandhealthcarereform.ca. Consultado em 27 de maio de 2018
- ↑ Kazanjian, Arminée; Morettin, Denise; Cho, Robert (25 de agosto de 2004). «Health Care Utilization by Canadian Women». BMC Women's Health. 4 (Suppl 1): S33. PMC 2096683
 . PMID 15345096. doi:10.1186/1472-6874-4-S1-S33
. PMID 15345096. doi:10.1186/1472-6874-4-S1-S33
- ↑ Canada, Health (22 de abril de 2005). «Women's Health Strategy». aem. Consultado em 4 de maio de 2018
- ↑ «Health Care Privatization: Women Are Paying the Price | Canadian Women's Health Network». Cwhn.ca. Consultado em 4 de maio de 2018
- ↑ Canada, Public Health Agency of (15 de maio de 2018). «Principais Desigualdades em Saúde no Canadá: Um Retrato Nacional – Resumo Executivo». www.canada.ca. Consultado em 3 de dezembro de 2021
- ↑ McIntosh, Cameron N.; Finès, Philippe; Wilkins, Russell; Wolfson, Michael C. (Dezembro de 2009). «Disparidades de renda na expectativa de vida ajustada pela saúde para adultos canadenses, de 1991 a 2001». Health Reports. 20 (4): 55–64. ISSN 0840-6529. PMID 20108606
- ↑ a b c Government of Canada, Statistics Canada (15 de janeiro de 2020). «Desigualdades socioeconômicas na expectativa de vida e de saúde entre a população domiciliar no Canadá». www150.statcan.gc.ca. Consultado em 3 de dezembro de 2021
- ↑ a b Braveman, Paula; Gottlieb, Laura (2014). «The Social Determinants of Health: It's Time to Consider the Causes of the Causes». Public Health Reports. 129 (Suppl 2): 19–31. ISSN 0033-3549. PMC 3863696
 . PMID 24385661. doi:10.1177/00333549141291S206
. PMID 24385661. doi:10.1177/00333549141291S206
- ↑ Lidsky, Theodore I.; Schneider, Jay S. (Janeiro de 2003). «Lead neurotoxicity in children: basic mechanisms and clinical correlates». Brain: A Journal of Neurology. 126 (Pt 1): 5–19. ISSN 0006-8950. PMID 12477693. doi:10.1093/brain/awg014

- ↑ Lanphear, B. P.; Kahn, R. S.; Berger, O.; Auinger, P.; Bortnick, S. M.; Nahhas, R. W. (Junho de 2001). «Contribution of residential exposures to asthma in us children and adolescents». Pediatrics. 107 (6): E98. ISSN 1098-4275. PMID 11389296. doi:10.1542/peds.107.6.e98
- ↑ French, Simone A.; Tangney, Christy C.; Crane, Melissa M.; Wang, Yamin; Appelhans, Bradley M. (26 de fevereiro de 2019). «A qualidade nutricional das compras alimentares varia de acordo com a renda familiar: o estudo SHoPPER». BMC Public Health. 19 (1). 231 páginas. ISSN 1471-2458. PMC 6390355
 . PMID 30808311. doi:10.1186/s12889-019-6546-2
. PMID 30808311. doi:10.1186/s12889-019-6546-2
- ↑ Canada, Public Health Agency of (26 de maio de 2008). «Capítulo 4: Relatório do Diretor-Geral de Saúde Pública sobre o estado da saúde pública no Canadá 2008 – Educação e Alfabetização». www.canada.ca. Consultado em 3 de dezembro de 2021
- ↑ Evans, Gary W.; Schamberg, Michelle A. (21 de abril de 2009). «Childhood poverty, chronic stress, and adult working memory». Proceedings of the National Academy of Sciences of the United States of America. 106 (16): 6545–6549. Bibcode:2009PNAS..106.6545E. ISSN 0027-8424. PMC 2662958
 . PMID 19332779. doi:10.1073/pnas.0811910106
. PMID 19332779. doi:10.1073/pnas.0811910106
- ↑ McEwen, Bruce S. (15 de julho de 2009). «Protective and Damaging Effects of Stress Mediators». New England Journal of Medicine (em inglês). 338 (3): 171–179. PMID 9428819. doi:10.1056/nejm199801153380307. Consultado em 3 de dezembro de 2021
- ↑ Kaplan, G A; Keil, J E (1 de outubro de 1993). «Socioeconomic factors and cardiovascular disease: a review of the literature.». Circulation. 88 (4): 1973–1998. PMID 8403348. doi:10.1161/01.CIR.88.4.1973
 . hdl:2027.42/55356
. hdl:2027.42/55356
- ↑ Husbands, Winston; Lawson, Daeria O.; Etowa, Egbe B.; Mbuagbaw, Lawrence; Baidoobonso, Shamara; Tharao, Wangari; Yaya, Sanni; Nelson, LaRon E.; Aden, Muna; Etowa, Josephine (1 de outubro de 2022). «Exposição dos canadenses negros ao racismo cotidiano: Implicações para o acesso ao sistema de saúde e para a promoção da saúde entre comunidades negras urbanas». Journal of Urban Health (em inglês). 99 (5): 829–841. ISSN 1468-2869. PMC 9447939
 . PMID 36066788. doi:10.1007/s11524-022-00676-w
. PMID 36066788. doi:10.1007/s11524-022-00676-w
- ↑ Canada, Public Health Agency of (8 de setembro de 2020). «Determinantes sociais e desigualdades em saúde para os canadenses negros: Um instantâneo». www.canada.ca. Consultado em 1 de abril de 2024
- ↑ Boakye, Priscilla N; Prendergast, Nadia; Bandari, Bahareh; Anane Brown, Eugenia; Odutayo, Awura-ama; Salami, Sharon (18 de agosto de 2023). «Racismo obstétrico e a qualidade percebida do atendimento materno no Canadá: Vozes de mulheres negras». Women's Health (em inglês). 19. 2 páginas. ISSN 1745-5057. PMC 10542226
 . PMID 37772754. doi:10.1177/17455057231199651
. PMID 37772754. doi:10.1177/17455057231199651
- ↑ Akuffo-Addo, Edgar; Udounwa, Theodora; Chan, Jocelyn; Cauchi, Laura (1 de abril de 2023). «Exploring Biologic Treatment Hesitancy Among Black and Indigenous Populations in Canada: a Review». Journal of Racial and Ethnic Health Disparities (em inglês). 10 (2): 942–951. ISSN 2196-8837. PMC 9045033
 . PMID 35476223. doi:10.1007/s40615-022-01282-x
. PMID 35476223. doi:10.1007/s40615-022-01282-x
- ↑ a b c d Akuffo-Addo, Edgar; Udounwa, Theodora; Chan, Jocelyn; Cauchi, Laura (1 de abril de 2023). «Exploring Biologic Treatment Hesitancy Among Black and Indigenous Populations in Canada: a Review». Journal of Racial and Ethnic Health Disparities (em inglês). 10 (2). 945 páginas. ISSN 2196-8837. PMC 9045033
 . PMID 35476223. doi:10.1007/s40615-022-01282-x
. PMID 35476223. doi:10.1007/s40615-022-01282-x
- ↑ Husbands, Winston; Lawson, Daeria O.; Etowa, Egbe B.; Mbuagbaw, Lawrence; Baidoobonso, Shamara; Tharao, Wangari; Yaya, Sanni; Nelson, LaRon E.; Aden, Muna; Etowa, Josephine (1 de outubro de 2022). «Exposição dos canadenses negros ao racismo cotidiano: Implicações para o acesso ao sistema de saúde e para a promoção da saúde entre comunidades negras urbanas». Journal of Urban Health (em inglês). 99 (5): 829–841. ISSN 1468-2869. PMC 9447939
 . PMID 36066788. doi:10.1007/s11524-022-00676-w
. PMID 36066788. doi:10.1007/s11524-022-00676-w
- ↑ Husbands, Winston; Lawson, Daeria O.; Etowa, Egbe B.; Mbuagbaw, Lawrence; Baidoobonso, Shamara; Tharao, Wangari; Yaya, Sanni; Nelson, LaRon E.; Aden, Muna; Etowa, Josephine (1 de outubro de 2022). «Exposição dos canadenses negros ao racismo cotidiano: Implicações para o acesso ao sistema de saúde e para a promoção da saúde entre comunidades negras urbanas». Journal of Urban Health (em inglês). 99 (5). 830 páginas. ISSN 1468-2869. PMC 9447939
 . PMID 36066788. doi:10.1007/s11524-022-00676-w
. PMID 36066788. doi:10.1007/s11524-022-00676-w
- ↑ «COVID 19: Ethno-Racial Identity & Income». City of Toronto (em inglês). 1 de junho de 2021. Consultado em 1 de abril de 2024
- ↑ Maddalena, Victor (1 de janeiro de 2010). «An exploration of policy options to assist district health authorities in attending to the health needs of African Canadians: a case study». Leadership in Health Services. 23 (1). 58 páginas. ISSN 1751-1879. doi:10.1108/17511871011013779
- ↑ Maddalena, Victor (1 de janeiro de 2010). «An exploration of policy options to assist district health authorities in attending to the health needs of African Canadians: a case study». Leadership in Health Services. 23 (1): 60–61. ISSN 1751-1879. doi:10.1108/17511871011013779
- ↑ Bourassa, Carrie (Janeiro de 2018). «Addressing the Duality of Access to Healthcare for Indigenous Communities: Racism and Geographical Barriers to Safe Care». HealthcarePapers. 17 (3): 6–10. ISSN 1929-6339. PMID 30052180. doi:10.12927/hcpap.2018.25507
- ↑ Government of Canada, Statistics Canada (25 de outubro de 2017). «The Daily — Aboriginal peoples in Canada: Key results from the 2016 Census». www150.statcan.gc.ca. Consultado em 26 de novembro de 2021
- ↑ Huot, S.; Ho, H.; Ko, A.; Lam, S.; Tactay, P.; MacLachlan, J.; Raanaas, R. K. (1 de janeiro de 2019). «Identifying barriers to healthcare delivery and access in the Circumpolar North: important insights for health professionals». International Journal of Circumpolar Health. 78 (1). 1571385 páginas. PMC 6352934
 . PMID 30696379. doi:10.1080/22423982.2019.1571385
. PMID 30696379. doi:10.1080/22423982.2019.1571385
- ↑ Government of Canada, Statistics Canada (26 de agosto de 2014). «Inuit health: Selected findings from the 2012 Aboriginal Peoples Survey». www150.statcan.gc.ca. Consultado em 26 de novembro de 2021
- ↑ King, Nia; Vriezen, Rachael; Edge, Victoria L.; Ford, James; Wood, Michele; Team, IHACC Research; Government, Rigolet Inuit Community; Harper, Sherilee (16 de maio de 2018). «The hidden costs: Identification of indirect costs associated with acute gastrointestinal illness in an Inuit community». PLOS ONE (em inglês). 13 (5): e0196990. Bibcode:2018PLoSO..1396990K. ISSN 1932-6203. PMC 5955559
 . PMID 29768456. doi:10.1371/journal.pone.0196990
. PMID 29768456. doi:10.1371/journal.pone.0196990
- ↑ a b Government of Canada, Public Services and Procurement Canada (1 de julho de 2002). «Empathy, dignity, and respect : creating cultural safety for Aboriginal people in urban health care : H174-39/2012E-PDF - Government of Canada Publications - Canada.ca». publications.gc.ca. Consultado em 26 de novembro de 2021
- ↑ a b Bourassa, Carrie; Blind, Melissa; Dietrich, Devin; Oleson, Eric (17 de dezembro de 2015). «Understanding the intergenerational effects of colonization: Aboriginal women with neurological conditions—their reality and resilience». International Journal of Indigenous Health (em inglês). 10 (2): 3–20. ISSN 2291-9376. doi:10.18357/ijih.102201515113

- ↑ Ross, Lori E.; Gibson, Margaret F.; Daley, Andrea; Steele, Leah S.; Williams, Charmaine C. (14 de agosto de 2018). «In spite of the system: A qualitatively-driven mixed-methods analysis of the mental health services experiences of LGBTQ people living in poverty in Ontario, Canada». PLOS ONE. 13 (8): e0201437. Bibcode:2018PLoSO..1301437R. PMC 6093609
 . PMID 30110350. doi:10.1371/journal.pone.0201437
. PMID 30110350. doi:10.1371/journal.pone.0201437
- ↑ Colpitts, Emily; Gahagan, Jacqueline (22 de setembro de 2016). «"I feel like I am surviving the health care system": understanding LGBTQ health in Nova Scotia, Canada». BMC Public Health. 16 (1). 1005 páginas. PMC 5034675
 . PMID 27658489. doi:10.1186/s12889-016-3675-8
. PMID 27658489. doi:10.1186/s12889-016-3675-8
- ↑ MacDonnell, Judith A. (2022). «LGBT Health Care Access: Considering the Contributions of an Invitational Approach». Journal of Invitational Theory & Practice. 20: 38–60. doi:10.26522/jitp.v20i.3735

- ↑ a b Rapid Response Service. The Rapid Response: Facilitators and barriers to health care for lesbian, gay and bisexual (LGB) people. Toronto, ON: Ontario HIV Treatment Network; March 2014.
- ↑ a b Tjepkema, Michael (19 de março de 2008). «Health care use among gay, lesbian and bisexual Canadians» (PDF). Health Information and Research Division at Statistics Canada
- ↑ Burgess, Diana; Tran, Alisia; Lee, Richard; van Ryn, Michelle (2007). «Effects of perceived discrimination on mental health and mental health services utilization among gay, lesbian, bisexual and transgender persons». Journal of LGBT Health Research. 3 (4): 1–14. ISSN 1557-4091. PMID 19042907. doi:10.1080/15574090802226626
- ↑ a b c Gahagan, Jacqueline; Subirana-Malaret, Montse (13 de junho de 2018). «Improving pathways to primary health care among LGBTQ populations and health care providers: key findings from Nova Scotia, Canada». International Journal for Equity in Health. 17 (1). 76 páginas. ISSN 1475-9276. PMC 5998559
 . PMID 29895297. doi:10.1186/s12939-018-0786-0
. PMID 29895297. doi:10.1186/s12939-018-0786-0
- ↑ Makadon, Harvey J. (1 de abril de 2011). «Ending LGBT invisibility in health care: The first step in ensuring equitable care». Cleveland Clinic Journal of Medicine (em inglês). 78 (4): 220–224. ISSN 0891-1150. PMID 21460126. doi:10.3949/ccjm.78gr.10006

- ↑ «Sexual Orientation and Gender Identity Data Collection in the Behavioral Risk Factor Surveillance System». Center for American Progress (em inglês). 29 de março de 2016. Consultado em 6 de dezembro de 2021
- ↑ a b c Bonvicini, Kathleen A; Perlin, Michael J (1 de outubro de 2003). «The same but different: clinician–patient communication with gay and lesbian patients». Patient Education and Counseling (em inglês). 51 (2): 115–122. ISSN 0738-3991. PMID 14572940. doi:10.1016/S0738-3991(02)00189-1
- ↑ Lum, Irene D.; Swartz, Rebecca H.; Kwan, Matthew Y.W. (maio de 2016). «Accessibility and use of primary healthcare for immigrants living in the Niagara Region». Social Science & Medicine (em inglês). 156: 73–79. PMID 27017093. doi:10.1016/j.socscimed.2016.03.024
- ↑ a b De Maio, Fernando G.; Kemp, Eagan (2010). «The deterioration of health status among immigrants to Canada». Global Public Health. 5 (5): 462–478. ISSN 1744-1706. PMID 19513909. doi:10.1080/17441690902942480
- ↑ a b c d e f g Wang, Lu (1 de dezembro de 2011). «Analysing spatial accessibility to health care: a case study of access by different immigrant groups to primary care physicians in Toronto». Annals of GIS. 17 (4): 237–251. Bibcode:2011AnGIS..17..237W. ISSN 1947-5683. doi:10.1080/19475683.2011.625975

- ↑ Hynie, Michaela; Crooks, Valorie A.; Barragan, Jackeline (dezembro de 2011). «Immigrant and refugee social networks: determinants and consequences of social support among women newcomers to Canada». The Canadian Journal of Nursing Research. 43 (4): 26–46. ISSN 0844-5621. PMID 22435307
- ↑ a b Sadavoy, Joel; Meier, Rosemary; Ong, Amoy Yuk Mui (março de 2004). «Barriers to access to mental health services for ethnic seniors: the Toronto study». Canadian Journal of Psychiatry. 49 (3): 192–199. ISSN 0706-7437. PMID 15101502. doi:10.1177/070674370404900307

- ↑ Reitmanova, Sylvia; Gustafson, Diana L. (outubro de 2009). «Primary mental health care information and services for St. John's visible minority immigrants: gaps and opportunities». Issues in Mental Health Nursing. 30 (10): 615–623. ISSN 1096-4673. PMID 19742371. doi:10.1080/01612840903033733
- ↑ Thomson, Mary Susan; Chaze, Ferzana; George, Usha; Guruge, Sepali (dezembro de 2015). «Improving Immigrant Populations' Access to Mental Health Services in Canada: A Review of Barriers and Recommendations». Journal of Immigrant and Minority Health. 17 (6): 1895–1905. ISSN 1557-1920. PMID 25742880. doi:10.1007/s10903-015-0175-3
- ↑ Etowa, Josephine; Keddy, Barbara; Egbeyemi, Julius; Eghan, Felicia (junho de 2007). «Depression: the 'invisible grey fog' influencing the midlife health of African Canadian women». International Journal of Mental Health Nursing. 16 (3): 203–213. ISSN 1445-8330. PMID 17535166. doi:10.1111/j.1447-0349.2007.00469.x
- ↑ «The Resettlement of Central American Men in Canada: From Emotional Distress to Successful Integration | Refuge: Canada's Journal on Refugees» (em inglês). 24 de junho de 2020
- ↑ Jafari, Siavash; Baharlou, Souzan; Mathias, Richard (fevereiro de 2010). «Knowledge of determinants of mental health among Iranian immigrants of BC, Canada: "a qualitative study"». Journal of Immigrant and Minority Health. 12 (1): 100–106. ISSN 1557-1920. PMID 18351470. doi:10.1007/s10903-008-9130-x
- ↑ Lai, Daniel W. L.; Surood, Shireen (junho de 2010). «Types and factor structure of barriers to utilization of health services among aging South Asians in Calgary, Canada». Canadian Journal on Aging. 29 (2): 249–258. ISSN 0714-9808. PMID 20416125. doi:10.1017/S0714980810000188
- ↑ Donnelly, Tam Truong; Hwang, Jihye Jasmine; Este, Dave; Ewashen, Carol; Adair, Carol; Clinton, Michael (10 de maio de 2011). «If I Was Going to Kill Myself, I Wouldn't Be Calling You. I am Asking for Help: Challenges Influencing Immigrant and Refugee Women's Mental Health». Issues in Mental Health Nursing. 32 (5): 279–290. ISSN 0161-2840. PMID 21574842. doi:10.3109/01612840.2010.550383
- ↑ Whitley, Rob; Kirmayer, Laurence J; Groleau, Danielle (1 de março de 2006). «Understanding Immigrants' Reluctance to Use Mental Health Services: A Qualitative Study from Montreal». The Canadian Journal of Psychiatry (em inglês). 51 (4): 205–209. ISSN 0706-7437. PMID 16629344. doi:10.1177/070674370605100401
- ↑ McKeary, Marie (2010). «Barriers to Care: The Challenges for Canadian Refugees and their Health Care Providers». Journal of Refugee Studies. 23 (4): 523–545. doi:10.1093/jrs/feq038
- ↑ Lane, Ginny; Farag, Marwa; White, Judy; Nisbet, Christine; Vatanparast, Hassan (outubro de 2018). «Chronic health disparities among refugee and immigrant children in Canada». Applied Physiology, Nutrition, and Metabolism. 43 (10): 1043–1058. ISSN 1715-5320. PMID 29726691. doi:10.1139/apnm-2017-0407

- ↑ «Promoting the health of refugees and migrants» (PDF). World Health Organization. Janeiro de 2017
- ↑ a b «Federal Court rules against government's cuts to refugee health program». Toronto Sun. 4 de julho de 2014. Consultado em 10 de março de 2019
- ↑ a b c Levitz, Stephanie (26 de janeiro de 2015). «Current refugee health care system still violates court decision: advocates». CTV News. Consultado em 10 de março de 2019
- ↑ Harris, Helen (2015). «Harming Refugee and Canadian Health: the Negative Consequences of Recent Reforms to Canada's Interim Federal Health Program». Journal of International Migration and Integration. 16 (4): 1041–1055. doi:10.1007/s12134-014-0385-x
- ↑ Evans, A.; Caudarella, A.; Ratnapalan, S.; Chan, K. (maio de 2014). «The Cost and Impact of the Interim Federal Health Program Cuts on Child Refugees in Canada» (PDF). PLOS ONE. 9 (5): e96902. Bibcode:2014PLoSO...996902E. PMC 4014561
 . PMID 24809676. doi:10.1371/journal.pone.0096902
. PMID 24809676. doi:10.1371/journal.pone.0096902
- ↑ «Canada: Events of 2015». World Report 2016: Rights Trends in Canada. [S.l.]: Human Rights Watch. 6 de janeiro de 2016. Consultado em 10 de março de 2019
- ↑ Ranalli, Audra (18 de agosto de 2014). «Cuts to Refugee Health Care Found Unconstitutional: Canadian Doctors for Refugee Care v Canada». TheCourt.ca. Consultado em 10 de março de 2019
- ↑ Fine, Sean (4 de julho de 2014). «Ottawa's refugee health-care cuts 'cruel and unusual,' court rules». The Globe and Mail. Consultado em 10 de março de 2019
- ↑ a b Pottie, Kevin; Gruner, Doug; Magwood, Olivia (15 de março de 2018). «Canada's response to refugees at the primary health care level». Public Health Research & Practice. 28 (1). PMID 29582036. doi:10.17061/phrp2811803

- ↑ Baxter, Helen; Lowe, Kathy; Houston, Helen; Jones, Glyn; Felce, David; Kerr, Michael (fevereiro de 2006). «Previously unidentified morbidity in patients with intellectual disability». The British Journal of General Practice. 56 (523): 93–98. ISSN 0960-1643. PMC 1828252
 . PMID 16464321
. PMID 16464321
- ↑ a b c d e f Maltais, Julie; Morin, Diane; Tassé, Marc J. (maio de 2020). «Healthcare services utilization among people with intellectual disability and comparison with the general population». Journal of Applied Research in Intellectual Disabilities. 33 (3): 552–564. ISSN 1468-3148. PMID 32064737. doi:10.1111/jar.12698
- ↑ Sullivan, William F.; Diepstra, Heidi; Heng, John; Ally, Shara; Bradley, Elspeth; Casson, Ian; Hennen, Brian; Kelly, Maureen; Korossy, Marika; McNeil, Karen; Abells, Dara (abril de 2018). «Primary care of adults with intellectual and developmental disabilities: 2018 Canadian consensus guidelines». Canadian Family Physician. 64 (4): 254–279. ISSN 1715-5258. PMC 5897068
 . PMID 29650602
. PMID 29650602
- ↑ Agarwal Gupta, Neerja; Kabra, Madhulika (junho de 2014). «Diagnosis and management of Down syndrome». Indian Journal of Pediatrics. 81 (6): 560–567. ISSN 0973-7693. PMID 24127006. doi:10.1007/s12098-013-1249-7
- ↑ Cheng, Maria (11 de agosto de 2022). «'Disturbing': Experts troubled by Canada's euthanasia laws». apnews.com. Associated Press. Consultado em 9 de setembro de 2022
- ↑ a b «The ultimate in two-tier health care». Montreal Gazette (editorial). 3 de fevereiro de 2010. Consultado em 29 de maio de 2016. Cópia arquivada em 4 de fevereiro de 2010
- ↑ a b Ezra Levant (15 de janeiro de 2002). «PM proves health care not equal for all Canadians». Calgary Herald (column). Consultado em 29 de maio de 2016. Arquivado do original em 24 de junho de 2016
- ↑ a b «Stronach went to U.S. for cancer treatment: report». CTV.ca. 14 de setembro de 2007. Consultado em 10 de fevereiro de 2011. Cópia arquivada em 11 de outubro de 2007
- ↑ a b «Rationing Health Care: Price Controls Are Hazardous to Our Health». The Independent Institute. 1 de fevereiro de 1994
- ↑ a b «Heart surgery to sideline N.L. premier for weeks». CBC News. 2 de fevereiro de 2010
- ↑ a b c d e f Katz, S. J.; Cardiff, K.; Pascali, M.; Barer, M. L.; Evans, R. G. (2002). «Phantoms in the Snow: Canadians' Use of Health Care Services in the United States». Health Affairs. 21 (3): 19–31. PMID 12025983. doi:10.1377/hlthaff.21.3.19

- ↑ Schmitz, Anthony (janeiro–fevereiro de 1991). «Health Assurance» (PDF). In Health. 5 (1). pp. 39–47
- ↑ «Some Canadian mothers forced to give birth in U.S. | KOMO-TV - Seattle, Washington | News». Komo-Tv. 1 de abril de 2010. Consultado em 10 de fevereiro de 2011. Arquivado do original em 5 de julho de 2008
- ↑ Calgary, The (17 de agosto de 2007). «Calgary's quads: Born in the U.S.A». Canada.com. Consultado em 10 de fevereiro de 2011. Arquivado do original em 11 de julho de 2011
- ↑ Canada (19 de janeiro de 2008). «Health». Globe and Mail. Toronto
- ↑ Morgan, Steven; Hurley, Jeremiah (16 de março de 2004). «Internet pharmacy: prices on the up-and-up». CMAJ. 170 (6): 945–946. PMC 359422
 . PMID 15023915. doi:10.1503/cmaj.104001
. PMID 15023915. doi:10.1503/cmaj.104001
- ↑ Koh, Elizabeth. «Gov. DeSantis signs bill that would allow Florida to pursue importing prescription drugs». Tampa Bay Times
- ↑ Writer, Kevin MillerStaff (24 de junho de 2019). «Gov. Mills signs 4 bills to reduce medication prices, including buying from Canada»
- ↑ «Colorado wants to import prescription drugs from Canada. How it could work, and why it may not.». The Colorado Sun. 19 de março de 2019
- ↑ US cannabis refugees cross border The Guardian July 20, 2002
- ↑ a b «Canada Health Act - Frequently Asked Questions». Government of Canada. 16 de maio de 2005. Consultado em 1 de fevereiro de 2015
- ↑ a b c «Studying, Working or Travelling to Another Province or Territory Within Canada». Queen's Printer for Ontario. Consultado em 1 de fevereiro de 2015
- ↑ «How do I resume my health care coverage when returning to Canada following a lengthy absence?». Government of Canada. 16 de maio de 2005. Consultado em 1 de fevereiro de 2015
- ↑ «Do I need private health care coverage when travelling within Canada?». Government of Canada. 16 de maio de 2005. Consultado em 1 de fevereiro de 2015
- ↑ a b c d e f g h Perkel, Colin (31 de janeiro de 2020). «Canada lags behind peers in doctors per capita, but average in physician visits». The National Post. Consultado em 9 de janeiro de 2021
- ↑ OECD Health Data 2007: How Does Canada Compare Arquivado em 2013-06-28 no Wayback Machine, OCDE, July 2007. Retrieved February 2, 2009.
- ↑ Post, Special to Financial (18 de dezembro de 2019). «Waiting for health-care reform: Patients are paying the price for our public health-care monopoly». Financial Post (em inglês). Consultado em 18 de outubro de 2021
- ↑ Link between health spending and life expectancy: US is an outlier. May 26, 2017. By Max Roser at Our World in Data. Click the sources tab under the chart for info on the countries, healthcare expenditures, and data sources. See the later version of the chart here.
- ↑ «Health status - Life expectancy at birth - OECD Data». OECD. Consultado em 9 de janeiro de 2021
- ↑ «Disparities in life expectancy». Consultado em 9 de janeiro de 2021
- ↑ «Canada Under-5 mortality rate, 1950-2020». Knoema. 2020. Consultado em 9 de janeiro de 2021
- ↑ «United States of America Under-5 mortality rate, 1950-2020». Knoema. Consultado em 9 de janeiro de 2021
- ↑ a b «Deaths, 2018». Statistics Canada. The Daily. 26 de novembro de 2019. Consultado em 9 de janeiro de 2021
- ↑ https://ourworldindata.org/grapher/maternal-mortality-ratio-who-gho
- ↑ a b Fayerman, Pamela (1 de setembro de 2016). «B.C. trial over private health care could reshape Canadian medicare». The Vancouver Sun
- ↑ «CBC News Indepth: Health Care». CBC News. 22 de agosto de 2006. Consultado em 3 de janeiro de 2015
- ↑ «B.C. Supreme Court rules against legalizing private healthcare in landmark case». Global News. Consultado em 10 de setembro de 2020
- ↑ «Cambie Surgeries Corporation v. British Columbia – BC Injury Law». 17 de outubro de 2016. Consultado em 10 de setembro de 2020
- ↑ a b «Private health care battle draws to a close after a decade in B.C.». British Columbia. 28 de fevereiro de 2020. Consultado em 10 de setembro de 2020
- ↑ a b c d «Chaoulli comes to Ontario». The Court. 25 de setembro de 2007. Consultado em 10 de setembro de 2020
- ↑ Weisgarber, Maria (10 de setembro de 2020). «B.C. Supreme Court rules against legalizing private health care following decade-long battle». British Columbia. Consultado em 10 de setembro de 2020
- ↑ «B.C. Supreme Court rules against legalizing private health care following decade-long battle | CTV News». 10 de setembro de 2020. Consultado em 10 de setembro de 2020
- ↑ «Cambie Case (ongoing)». Consultado em 10 de setembro de 2020
- ↑ Cernetig, Miro (1 de dezembro de 2006). «B.C. gov't gets tough with private clinic». Vancouver Sun. CanWest News Service. Consultado em 9 de janeiro de 2008. Arquivado do original em 7 de agosto de 2009«B.C. gov't gets tough with private clinic». Consultado em 9 de janeiro de 2008. Arquivado do original em 7 de agosto de 2009
- ↑ «Quebec groups worried about overbilling take legal action». CBC News. Consultado em 29 de dezembro de 2017
- ↑ «Inside the nearly eight-year long fight of Brian Day, the doctor who would free Canadians from medicare». National Post. 1 de setembro de 2016. Consultado em 29 de dezembro de 2017
- ↑ Government of Ontario, Ministry of Health and Long-Term Care. «Primary Care Payment Models in Ontario - Health Care Professionals - MOHLTC». www.health.gov.on.ca. Consultado em 19 de fevereiro de 2019
- ↑ Steinbrook, Robert (20 de abril de 2006). «Private Health Care in Canada». N Engl J Med. 354 (16): 1661–1664. PMID 16625005. doi:10.1056/nejmp068064
- ↑ a b Krauss, Clifford (28 de fevereiro de 2006). «Canada's Private Clinics Surge as Public System Falters». The New York Times. ISSN 0362-4331. Consultado em 19 de setembro de 2020
- ↑ «Editorial Board». BC Medical Journal. Consultado em 2 de setembro de 2016
- ↑ «Private Vancouver clinic loses constitutional challenge of public health-care rules». CBC News. Consultado em 10 de setembro de 2020
- ↑ «Cambie Surgeries Corporation v. British Columbia – BC Injury Law». 17 de outubro de 2016. Consultado em 10 de setembro de 2020
- ↑ «Fact Check» (PDF). Consultado em 17 de fevereiro de 2009 [ligação inativa]
- ↑ Shimo, Alexandra (1 de maio de 2006). «Private Medical Care in Canada». Maclean's. The Complete Archive. Consultado em 16 de outubro de 2020
- ↑ a b c d Eckelman, Matthew J.; Sherman, Jodi D.; MacNeill, Andrea J. (31 de julho de 2018). Patz, Jonathan Alan, ed. «Life cycle environmental emissions and health damages from the Canadian healthcare system: An economic-environmental-epidemiological analysis». PLOS Medicine (em inglês). 15 (7): e1002623. ISSN 1549-1676. PMC 6067712
 . PMID 30063712. doi:10.1371/journal.pmed.1002623
. PMID 30063712. doi:10.1371/journal.pmed.1002623
- ↑ a b c d e f Mercer, Caroline (7 de abril de 2019). «How health care contributes to climate change». Canadian Medical Association Journal. 191 (14): E403–E404. ISSN 0820-3946. PMC 6453681
 . PMID 30962202. doi:10.1503/cmaj.109-5722
. PMID 30962202. doi:10.1503/cmaj.109-5722
- ↑ Tochkin, Jeff; Richmond, John; Hertelendy, Attila (2023). «Healthcare system leadership and climate change: five lessons for improving health systems resiliency». BMJ Leader (em inglês). 7 (1): 52–55. ISSN 2398-631X. PMID 37013877. doi:10.1136/leader-2021-000583
Leitura complementar
- Cassel, Jay. “Saúde Pública no Canadá.” Em A História da Saúde Pública e o Estado Moderno, editado por Dorothy Porter. (Amsterdã: Editions Rodopi, 1994)
- Gray, Gwendolyn. Federalismo e Política de Saúde: O Desenvolvimento dos Sistemas de Saúde no Canadá e na Austrália (University of Toronto Press, 1991).
- Lalonde, Marc. Uma Nova Perspectiva sobre a Saúde dos Canadenses (Ottawa: Health and Welfare Canada, 1974) onlineL
- Maioni, Antonia. “Passados Divergentes, Futuros Convergentes? A Política da Reforma dos Cuidados de Saúde no Canadá e nos Estados Unidos.” Política Pública Canado-Americana (1994) 18: 1–34.
- Maioni, Antonia. “Cuidados de Saúde no Novo Milênio.” Em Federalismo Canadense, editado por Herman Bakvis e Grace Skogstad, (Oxford University Press, 2002)
- McInnis, Marvin. “Mortalidade Infantil no Final do Século XIX no Canadá.” Em Mortalidade Infantil e de Crianças no Passado, editado por Alain Bideau, et al. (Clarendon Press, 1997)
- McQuaig, Katherine. "A Campanha contra a Tuberculose no Canadá, 1900–1950" (dissertação de doutorado não publicada, Universidade McGill, 1979).
- McQuaig, Katherine. “Da Reforma Social ao Serviço Social. O Papel em Mudança dos Voluntários: A Campanha Anti–Tuberculose, 1900–1930.” Canadian Historical Review (1980) 61: 480–501.
- Nathanson, Constance A. Prevenção de Doenças como Mudança Social: O Estado, a Sociedade e a Saúde Pública nos Estados Unidos, França, Grã-Bretanha e Canadá (Russell Sage Foundation, 2007).
Ligações externas
- Federalismo canadense e cuidados de saúde pública: a evolução das relações federais-provinciais | re:politics
- Arquivos Digitais da CBC — O Nascimento do Medicare CBC
- Fundação Canadense de Pesquisa em Serviços de Saúde Arquivado em 2010-10-22 no Wayback Machine
- Dados do Instituto Canadense de Informação sobre a Saúde
- Base de Dados de Despesas Nacionais em Saúde
- Canadian Institute for Health Information (27 de setembro de 2005). CIHI explorando a divisão 70-30. Ottawa, Ont.: Canadian Institute for Health Information. ISBN 978-1-55392-655-9. Consultado em 21 de dezembro de 2007. Arquivado do original em 19 de março de 2006
- Explorando a divisão 70/30: Como é financiado o sistema de saúde do Canadá em 2006
- Base de Dados Nacional de Médicos 2006