Perda auditiva mista
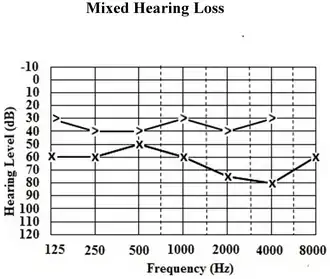
Perda auditiva mista é caracterizada pela ocorrência simultânea de uma desordem do sistema auditivo com dois componentes: um componente condutivo (alterações na orelha externa e/ou orelha média que impedem a condução mecânica do som, caracterizando a perda auditiva condutiva) e um componente sensorial (alterações na orelha interna, correspondentes à perda auditiva sensorioneural, e/ou no nervo auditivo/vestibulococlear ou em estruturas do tronco encefálico inferior, caracterizando a perda auditiva retrococlear).[1][2][3][4][5][6]
Nessa condição, o som encontra obstáculos tanto na condução aérea, por meio do sistema tímpano-ossicular da orelha média (mecanismo da audição por via aérea), quanto na transdução neural, seja na cóclea (mecanismo da audição por via óssea), seja ao longo do nervo auditivo até o tronco encefálico.[2][3][7] A coexistência dos componentes condutivo (via aérea) e sensorial (via óssea) resulta em limiares auditivos elevados em ambas as vias, evidenciado por meio da audiometria tonal limiar.[4][5][6][7][8]
Para diferenciar um quadro de perda auditiva mista de perdas exclusivamente sensorioneurais ou condutivas, adotam‑se critérios audiométricos específicos; limiares de via óssea acima de 15 dB indicam comprometimento neurossensorial; limiares de via aérea acima de 25 dB sugerem a presença de um componente condutivo; e presença de um gap aéreo‑ósseo (diferença entre os limiares por via aérea e via óssea) igual ou acima de 15 dB.[7][9] A diferença caracterizada pelo gap aéreo‑ósseo é marca a existência de alteração na condução mecânica do som na orelha externa ou média.[10][11][12]
Estimativas epidemiológicas aproximam, variando quanto a faixa etária, que entre 3 e 10% das pessoas com deficiência auditiva apresentam configuração audiométrica compatível com perda auditiva mista.[13][14][15][16] A prevalência e a progressão de quadros inicialmente condutivos ou sensorioneurais para formas mistas podem ser influenciadas por fatores como o envelhecimento (presbiacusia), exposição cotidiana a ruído (escuta segura), poluição sonora ou atividade ocupacional (como perda auditiva induzida por ruído ou por ototoxicidade).[17][18][19]
Essa condição pode comprometer significativamente a inteligibilidade da fala, a comunicação social e a qualidade de vida, exigindo diagnóstico e intervenção precoces para melhor prognóstico.[18] A avaliação e o manejo devem ser realizados por profissionais da fonoaudiologia (especialistas em audiologia) e da otorrinolaringologia.[12][18][20][21][22]
Causas
A perda auditiva mista pode ter causas variadas, englobando tanto fatores condutivos quanto sensorioneurais. Entre as origens mais frequentes estão as infecções crônicas da orelha média, como a otite média crônica, que podem causar danos permanentes à cadeia ossicular ou ao tímpano (membrana timpânica), impedindo a condução sonora adequada.[23][24] Infecções graves da orelha externa, como a otite externa não tratada, também podem obstruir o conduto auditivo externo e contribuir para perda condutiva, somada com alteraçõe sensorioneurais, caracterizando a perda auditiva mista.[4][5][6][25][26]
Condições degenerativas, como a presbiacusia (perda auditiva progressiva relacionada à idade), frequentemente coexistem com desordens condutivas, como a otosclerose (crescimento anormal de tecido ósseo ao redor do estribo) e perfuração do tímpano (rompimento parcial ou total da membrana timpânica).[27][28] Além disso, a exposição prolongada a ruídos acima de 85 dB é um importante fator de risco para lesão sensorioneural; quando ocorre em conjunto com problemas condutivos, resulta em perda auditiva mista.[5][6][22][29]
A ocorrência de traumas cranioencefálicos são outro agente importante, pois podem impactar simultaneamente a orelha média e estruturas cocleares ou nervosas da orelha interna, provocando quadro de perda auditiva mista.[30][31] Além dessas, malformações congênitas em síndromes craniofaciais (condições genéticas ou congênitas que afetam o crânio, face e, por vezes, estruturas associadas como orelha, mandíbula e vias aéreas), como microtia (orelha externa subdesenvolvida) e atresia do canal auditivo externo (ausência do canal auditivo), ou anomalias da cadeia ossicular (desenvolvimento incompleto dos pequenos ossos do sistema tímpano-ossicular na orelha média), são causas relevantes de perda auditiva mista desde o nascimento.[22][32][33] Em condições como microsomia craniofacial (malformação congênita de estrutura da face e do crânio) e síndromes associadas (por exemplo, Treacher Collins e Crouzon), é comum haver comprometimento tanto condutivo quanto sensorioneural, resultando em perda auditiva mista.[30][31]
Além disso, a fissura labiopalatina (espécie de fenda no lábio ou palato) podem predispor quadro de infecação na orelha média, como a otite média com efusão devido à disfunção da tuba auditiva (má ventilação da orelha média pela tuba auditiva (tuba de Eustáquio), canal que equaliza pressão, ligado à nasofaringe), caracteriza risco para perda auditiva condutiva, que, quando combinada a alterações sensorioneurais, define a configuração audiométrica mista.[22][32] A palatoplastia (cirurgia de correção do palato) e inserção de tubo de ventilação para manejo da otite média estão relacionados a melhora do fator condutivo.[30][31][32]
Diagnóstico
O processo diagnóstico da perda auditiva mista é realizado por uma abordagem combinada de avaliações audiológicas para identificar tanto componentes condutivos quanto sensorioneurais da perda auditiva. Os principais exames utilizados são a audiometria tonal limiar, logoaudiometria e imitaciometria (timpanometria e reflexo acústico estapediano).[2][3][12]
O exame da audiometria mede capacidade do paciente de detectar sons em diferentes intensidades (normalmente de 0 a 120 dB NA) e frequências (escalas logarítmicas de oitava de 250 a 4000 Hz e meia oitava em 3000 e 6000 Hz) por via área e via óssea (exceto em 250, 6000 e 8000 Hz, pela ocorrência de percepção tátil e distorção do estímulo).[12][34] A logoaudiometria avalia as habilidades de reconhecimento e percepção de fala (índice de reconhecimento de fala, limiar de reconhecimento de fala ou limiar de detecção de vocal).[12] O uso de mascaramento auditivo (aplicação de ruído na orelha não testada) para impossibilitar a ocorrência de audição cruzada (influência da orelha/cóclea da orelha não testada na detecção da orelha testada).[35]
A timpanometria permite identificar mudanças na mobilidade (efeito de massa, rigidez ou atrito) no sistema tímpano ossicular, composto pela membrana timpânica, ossículos (martelo, bigorna e estribo), músculo tensor do tímpano (ligado ao martelo) e músculo estapédio (ligado ao estribo). A ausência ou alteração (ocorrência do recrutamento de Metz, ou seja, distorção na percepção sonora em pessoas com perda auditiva sensorioneural) do reflexo estapediano (elicitado por estímulo sonoro com nível de sensação de 70 a 100 dB NA) pode indicar alterações na cadeia ossicular ou na integridade do arco reflexo acústico.[36][37] Entretanto, mesmo que ocorra recrutamento coclear devido ao componente sensorioneural, esse fenômeno não será detectado na pesquisa do reflexo acústico, pois há alteração concomitante da orelha média (componente condutivo). Ambas as vias do arco reflexo acústico (ipsilateral e contralateral) da orelha com perda auditiva mista estarão funcionalmente comprometidas pela disfunção da orelha média, o que impossibilita ou reduz a amplitude da contração do músculo estapédio. Como consequência, não haverá uma variação significativa no volume (superior a 0,05 mL) durante a avaliação do reflexo acústico.[38]
Em casos em que se suspeita de alterações estruturais, pode se solicitar exames de imagem, como a tomografia computadorizada ou a ressonância magnética. Esses exames fornecem informações detalhadas sobre as estruturas internas da orelha e ajudam a identificar alterações anatômicas que podem estar contribuindo para a perda auditiva, como malformações, otosclerose ou lesões no nervo auditivo.[39]
Sintomas
A perda auditiva mista envolve simultaneamente alterações na condução do som pela orelha externa ou média e danos na transdução sensorial ou na via neural auditiva.[12] Essa combinação resulta em um quadro clínico com sintomas que refletem comprometimentos funcionais em diferentes níveis do sistema auditivo. Um dos principais sintomas é a redução da sensibilidade auditiva a sons de variadas intensidades e frequências, o que impacta a percepção de fala e sons ambientais, especialmente em situações de ruído competitivo.[40][41] Pacientes frequentemente relatam sensação de plenitude auricular (sensação de orelha abafada), associada a alterações mecânicas na orelha média, como disfunções da tuba auditiva (alteração relacionada à rigidez) ou presença de fluído (alteração relacionada à massa), que interferem na ventilação e mobilidade do sistema tímpano-ossicular (estruturas da orelha média que atuam na condução mecânica do som).[12][42]
Outro sintoma comum é o zumbido (acufeno), caracterizado pela percepção de sons sem fonte sonora externa.[43][44] O zumbido pode variar em tonalidade e intensidade, sendo mais prevalente quando há envolvimento coclear ou neurofisiológico central.[12][43] Em casos de perda auditiva mista, sua presença pode estar relacionada a danos tanto na cóclea quanto em estruturas condutivas que geram percepção auditivo alterada.[45] A dificuldade de compreender a fala, sobretudo em ambientes com ruído de fundo, é um sintoma particularmente incapacitante e frequente em pessoas com perda auditiva mista, afetando a comunicação cotidiana e podendo contribuir para o isolamento social, ansiedade e redução da qualidade de vida.[46][47][48]
Tratamento
O tratamento da perda auditiva mista deve ser individualizado, considerando tanto a gravidade da perda quanto as causas envolvidas, que geralmente afetam simultaneamente a orelha média e a orelha interna.[18] Em muitos casos, o primeiro passo é a intervenção médica para tratar infecções ou inflamações na orelha média, como otites crônicas, que podem contribuir significativamente para o componente condutivo da perda auditiva.[49] Medicamentos específicos, como antibióticos ou corticoides, podem ser indicados conforme o quadro clínico.[50]
Nos casos em que há comprometimentos anatômicos, pode ser necessária intervenção cirúrgica para reconstrução de estruturas, como a reconstrução da membrana timpânica (timpanoplastia) ou a colocação de próteses nos ossículos da orelha média. Esses procedimentos visam restaurar a condução sonora e melhorar significativamente a audição.[4][51]
A possibilidade de indicação e adaptação de aparelhos auditivos é uma das principais intervenções, que amplificam os sons e compensam a perda causada por danos às células ciliadas da cóclea.[52][53] Em casos mais severos, em que a perda auditiva é profunda ou não há benefício adequado com o uso de parelho de amplificação sonora individual, podem ser considerados implantes cocleares ou próteses auditivas osteointegradas, que combinam estimulação por mecanismos condutivos e/ou sensoriais.[3][5][54][55] No Brasil, o Sistema Único de Saúde conta com políticas públicas em saúde auditiva que garantem o acesso ao diagnóstico e reabilitação auditiva, como intervenção cirúrgica e tecnologias auditivas, de forma gratuita.[56][57][58]
É fundamental considerar medidas de prevenção e cuidados contínuos, como o acompanhamento audiológico regular, o uso correto dos dispositivos auditivos, a proteção contra ruídos intensos e o tratamento precoce de infecções otológicas. Essas ações ajudam a preservar a audição residual e melhoram a qualidade de vida do paciente.[6][12][18]
Prevenção e cuidados
Embora a perda auditiva mista nem sempre possa ser evitada, especialmente quando envolve fatores genéticos ou processos degenerativos naturais, algumas medidas preventivas são essenciais para reduzir o risco de agravamento ou surgimento do problema.[12] Um dos principais cuidados é o tratamento precoce de infecções na orelha, como otites médias e externas, que podem causar danos estruturais permanentes se não forem devidamente controladas. O acompanhamento médico nessas situações é fundamental para evitar complicações que contribuam para a perda condutiva.[59]
Outra medida importante é a proteção contra exposição a ruídos intensos, que pode danificar as células sensoriais da cóclea, responsáveis pela captação sonora.[18][60] O uso de protetores auriculares em ambientes ruidosos, como shows, fábricas ou durante o uso prolongado de fones de ouvido em volumes elevados, é uma atitude simples que pode prevenir a perda sensorioneural associada.[18][60][61]
Além disso, o acompanhamento regular com um otorrinolaringologista e, principalmente com o fonoaudiólogo, é altamente recomendado, especialmente para pessoas com histórico familiar de perda auditiva, quadros crônicos de infecção de ouvido ou exposição frequente a fatores de risco.[62] A realização periódica de exames audiológicos pode permitir a detecção precoce de alterações auditivas e possibilitar intervenções mais eficazes.[12][60]
Apesar de ser uma condição complexa, a perda auditiva mista pode ser manejada com sucesso quando diagnosticada precocemente e tratada de forma adequada.[12] O uso de tecnologias assistivas, intervenções médicas e cirúrgicas, além de estratégias de reabilitação auditiva, contribuem para minimizar os impactos da perda e promovem uma melhor qualidade de vida para os indivíduos afetados.[18][53]
Ver também
Referências
- ↑ «Deafness and hearing loss». World Health Organization. 26 de fevereiro de 2025. Consultado em 17 de junho de 2025
- ↑ a b c «Hearing Loss in Adults: Differential Diagnosis and Treatment». American Family Physician. 100 (2): 98–108. 15 de julho de 2019. Consultado em 17 de junho de 2025
- ↑ a b c d «Mixed Hearing Loss - an overview | ScienceDirect Topics». www.sciencedirect.com. Consultado em 21 de junho de 2025
- ↑ a b c d Miller, Maurice H.; Schein, Jerome Daniel, eds. (2011). Hearing disorders handbook. San Diego: Plural Pub
- ↑ a b c d e Katz, Jack; Chasin, Marshall; English, Kristina M.; Hood, Linda J.; Tillery, Kim L., eds. (2015). Handbook of clinical audiology Seventh edition ed. Philadelphia: Wolters Kluwer Health
- ↑ a b c d e Stach, Brad A.; Ramachandran, Virginia (2022). Clinical Audiology: An Introduction 3rd ed ed. San Diego: Plural Publishing, Incorporated
- ↑ a b c «Audiology - Air Conduction, Bone Conduction Testing | Britannica». www.britannica.com (em inglês). Consultado em 21 de junho de 2025
- ↑ Salmon, Mandy K.; Brant, Jason; Hohman, Marc H.; Leibowitz, Danielle (2025). «Audiogram Interpretation». Treasure Island (FL): StatPearls Publishing. PMID 35201707. Consultado em 21 de junho de 2025
- ↑ Silman, Shlomo; Silverman, Carol A. (1997). Auditory diagnosis: principles and applications. San Diego London: Singular Publ
- ↑ Sooriyamoorthy, Thushanth; De Jesus, Orlando (2025). «Conductive Hearing Loss». Treasure Island (FL): StatPearls Publishing. PMID 33085414. Consultado em 21 de junho de 2025
- ↑ «What Is the Air-Bone Gap and What Does It Mean for Hearing Health?». Auditdata (em inglês). Consultado em 21 de junho de 2025
- ↑ a b c d e f g h i j k l Martinez, Maria Angelina Nardi (23 de agosto de 2010). Tratado de audiologia. Maria Cecília Bevilacqua, Sheila Andreoli Balen et al. São Paulo: Santos
- ↑ «Quick Statistics About Hearing». NIDCD. 2024. Consultado em 17 de junho de 2025
- ↑ Jiang, Chuan-Ya; Han, Ke; Yang, Fan; Yin, Si-Yue; Zhang, Lei; Liang, Bing-Yu; Wang, Tai-Bao; Jiang, Tao; Chen, Yue-Rong (1 de dezembro de 2023). «Global, regional, and national prevalence of hearing loss from 1990 to 2019: A trend and health inequality analyses based on the Global Burden of Disease Study 2019». Ageing Research Reviews. 102124 páginas. ISSN 1568-1637. doi:10.1016/j.arr.2023.102124. Consultado em 22 de junho de 2025
- ↑ «Hearing Loss in Adults». American Speech-Language-Hearing Association (em inglês). Consultado em 22 de junho de 2025
- ↑ Shapiro, JAY R. (1 de janeiro de 2008). Marcus, ROBERT; Feldman, DAVID; Nelson, DOROTHY A.; Rosen, CLIFFORD J., eds. «CHAPTER 51 - Osteogenesis Imperfecta and Other Defects of Bone Development as Occasional Causes of Adult Osteoporosis». San Diego: Academic Press: 1247–1281. ISBN 978-0-12-370544-0. doi:10.1016/b978-012370544-0.50053-7. Consultado em 22 de junho de 2025
- ↑ Jiang, Chuan-Ya; Han, Ke; Yang, Fan; Yin, Si-Yue; Zhang, Lei; Liang, Bing-Yu; Wang, Tai-Bao; Jiang, Tao; Chen, Yue-Rong (1 de dezembro de 2023). «Global, regional, and national prevalence of hearing loss from 1990 to 2019: A trend and health inequality analyses based on the Global Burden of Disease Study 2019». Ageing Research Reviews. 102124 páginas. ISSN 1568-1637. doi:10.1016/j.arr.2023.102124. Consultado em 21 de junho de 2025
- ↑ a b c d e f g h World Report on Hearing 1st ed ed. Geneva: World Health Organization. 2021
- ↑ Sheffield, Abraham M.; Smith, Richard J. H. (3 de setembro de 2019). «The Epidemiology of Deafness». Cold Spring Harbor Perspectives in Medicine (9): a033258. ISSN 2157-1422. PMC 6719589
 . PMID 30249598. doi:10.1101/cshperspect.a033258. Consultado em 21 de junho de 2025
. PMID 30249598. doi:10.1101/cshperspect.a033258. Consultado em 21 de junho de 2025
- ↑ «Prevalence and global estimates of unsafe listening practices in adolescents and young adults». BMJ Global Health. 7 (11): e010501. 2022. doi:10.1136/bmjgh-2022-010501. Consultado em 17 de junho de 2025
- ↑ Gurgel, R. K., et al. (2011). Audiologic and functional outcomes following hearing rehabilitation in patients with mixed hearing loss. Otolaryngology–Head and Neck Surgery, 145(1), 134–139. https://doi.org/10.1177/0194599811401405
- ↑ a b c d Bess, Fred H. (9 de abril de 2012). Audiologia: fundamentos. Larry E. Humes. Rio de Janeiro: Revinter
- ↑ «Burden of Disease Caused by Otitis Media: Systematic Review and Global Estimates». PLOS ONE. 7 (4): e36226. 30 de abril de 2012. doi:10.1371/journal.pone.0036226
- ↑ Monasta, Lorenzo; Ronfani, Luca; Marchetti, Federico; Montico, Marcella; Brumatti, Liza Vecchi; Bavcar, Alessandro; Grasso, Domenico; Barbiero, Chiara; Tamburlini, Giorgio (30 de abr. de 2012). «Burden of Disease Caused by Otitis Media: Systematic Review and Global Estimates». PLOS ONE (em inglês) (4): e36226. ISSN 1932-6203. PMC 3340347
 . PMID 22558393. doi:10.1371/journal.pone.0036226. Consultado em 15 de junho de 2025
. PMID 22558393. doi:10.1371/journal.pone.0036226. Consultado em 15 de junho de 2025
- ↑ «Otitis media». Nature Reviews Disease Primers. 2 (1): 1–18. 8 de setembro de 2016. doi:10.1038/nrdp.2016.63
- ↑ Schilder, Anne G. M.; Chonmaitree, Tasnee; Cripps, Allan W.; Rosenfeld, Richard M.; Casselbrant, Margaretha L.; Haggard, Mark P.; Venekamp, Roderick P. (8 de setembro de 2016). «Otitis media». Nature Reviews Disease Primers (em inglês) (1): 1–18. ISSN 2056-676X. doi:10.1038/nrdp.2016.63. Consultado em 15 de junho de 2025
- ↑ «Objective measures of binaural masking level differences and comodulation masking release based on late auditory evoked potentials». Hearing Research: 21–28. 1 de dezembro de 2013. doi:10.1016/j.heares.2013.08.013
- ↑ Epp, Bastian; Yasin, Ifat; Verhey, Jesko L. (1 de dezembro de 2013). «Objective measures of binaural masking level differences and comodulation masking release based on late auditory evoked potentials». Hearing Research: 21–28. ISSN 0378-5955. doi:10.1016/j.heares.2013.08.013. Consultado em 15 de junho de 2025
- ↑ Reijntjes, Daniël O. J.; Köppl, Christine; Pyott, Sonja J. (1 de maio de 2020). «Volume gradients in inner hair cell-auditory nerve fiber pre- and postsynaptic proteins differ across mouse strains». Hearing Research. 107933 páginas. ISSN 0378-5955. doi:10.1016/j.heares.2020.107933. Consultado em 15 de junho de 2025
- ↑ a b c «Congenital malformations of the inner ear: A classification based on embryogenesis». The Laryngoscope: 2–14. 20 de outubro de 2009. doi:10.1002/lary.5540971301
- ↑ a b c Thompson, M.; Cheng, L. H. H.; Stewart, J.; Marker, A.; Adlam, D. M. (1 de abril de 2004). «A paediatric case of a solitary fibrous tumour of the parotid gland». International Journal of Pediatric Otorhinolaryngology (4): 481–487. ISSN 0165-5876. doi:10.1016/j.ijporl.2003.10.023. Consultado em 15 de junho de 2025
- ↑ a b c Fissuras Labiopalatinas. Carapicuiba: Pró-Fono. 1993. ISBN 85-85491-01-9
- ↑ Northern, J. L.; Downs, M. P. Audição em crianças. São Paulo: Manole, 1989.
- ↑ Legent, François (4 de outubro de 2012). Audiologia e audiometria. Marie Claire Monier Chelini. Rio de Janeiro: Revinter
- ↑ Alvarenga, Kátia De Freitas (31 de outubro de 2006). O Mascaramento Na Avaliação Audiológica: Um Guia Prático. Lilian C. Bornia Jacob Corteletti. São José dos Campos: Pulso Editorial
- ↑ Jerger, J. (1 de outubro de 1970). «Clinical Experience With Impedance Audiometry». Archives of Otolaryngology - Head and Neck Surgery (em inglês) (4): 311–324. ISSN 0886-4470. doi:10.1001/archotol.1970.04310040005002. Consultado em 16 de junho de 2025
- ↑ Brown, Carolyn J.; Abbas, Paul J.; Fryauf-Bertschy, Holly; Kelsay, Danielle; Gantz, and Bruce J. (abril de 1994). «Intraoperative and Postoperative Electrically Evoked Auditory Brain Stem Responses in Nucleus Cochlear Implant Users: Implications for the Fitting Process». Ear and Hearing (em inglês) (2). 168 páginas. ISSN 1538-4667. doi:10.1097/00003446-199404000-00006. Consultado em 16 de junho de 2025
- ↑ Jerger, Susan; Jerger, James (1988). Auditory disorders: a manual for clinical evaluation. Boston: College-Hill Press
- ↑ Jackler, Robert K; Luxfor, William M.; House, William F. (20 de outubro de 2009). «Congenital malformations of the inner ear: A classification based on embryogenesis». The Laryngoscope (em inglês) (S40): 2–14. doi:10.1002/lary.5540971301. Consultado em 16 de junho de 2025
- ↑ Dubno, Judy R.; Dirks, Donald D.; Morgan, Donald E. (1 de julho de 1984). «Effects of age and mild hearing loss on speech recognition in noise». The Journal of the Acoustical Society of America (1): 87–96. ISSN 0001-4966. doi:10.1121/1.391011. Consultado em 15 de junho de 2025
- ↑ Anastasiadou, Sofia; Al Khalili, Yasir (2025). «Hearing Loss». Treasure Island (FL): StatPearls Publishing. PMID 31194463. Consultado em 22 de junho de 2025
- ↑ Dempsey, James J.; Levitt, Harry (agosto de 1990). «Bone Vibrator Placement and the Cancellation Technique». Ear and Hearing (4). 271 páginas. ISSN 1538-4667. doi:10.1097/00003446-199008000-00004. Consultado em 15 de junho de 2025
- ↑ a b Schlee, Winfried; Langguth, Berthold; De Ridder, Dirk; Vanneste, Sven; Kleinjung, Tobias; Møller, Aage R., eds. (2024). Textbook of Tinnitus (em inglês). Cham: Springer International Publishing. Consultado em 22 de junho de 2025
- ↑ Andersson, G. (2007) ‘Tinnitus’, in S. Ayers et al. (eds.) Cambridge Handbook of Psychology, Health and Medicine. Cambridge: Cambridge University Press, pp. 906–908.
- ↑ Langguth, Berthold; Kreuzer, Peter M.; Kleinjung, Tobias; Ridder, Dirk De (1 de setembro de 2013). «Tinnitus: causes and clinical management». The Lancet Neurology (9): 920–930. ISSN 1474-4422. PMID 23948178. doi:10.1016/S1474-4422(13)70160-1. Consultado em 15 de junho de 2025
- ↑ Li, Chuan-Ming; Zhong, Chengxi (1 de setembro de 2018). «Association of Hearing Loss With Psychological Distress and Utilization of Mental Health Services Among Adults in the United States». JAMA Otolaryngology–Head & Neck Surgery. 144 (10): 876–882. PMID 30128512. doi:10.1001/jamaoto.2018.0399. Consultado em 17 de junho de 2025
- ↑ Langguth, Berthold; Kreuzer, Peter M.; Kleinjung, Tobias; Ridder, Dirk De (1 de setembro de 2013). «Tinnitus: causes and clinical management». The Lancet Neurology (em inglês) (9): 920–930. ISSN 1474-4422. PMID 23948178. doi:10.1016/S1474-4422(13)70160-1. Consultado em 15 de junho de 2025
- ↑ Dubno, Judy R.; Dirks, Donald D.; Morgan, Donald E. (1 de julho de 1984). «Effects of age and mild hearing loss on speech recognition in noise». The Journal of the Acoustical Society of America (1): 87–96. ISSN 0001-4966. doi:10.1121/1.391011. Consultado em 15 de junho de 2025
- ↑ Schilder, Anne G. M.; Chonmaitree, Tasnee; Cripps, Allan W.; Rosenfeld, Richard M.; Casselbrant, Margaretha L.; Haggard, Mark P.; Venekamp, Roderick P. (8 de setembro de 2016). «Otitis media». Nature Reviews Disease Primers (em inglês) (1): 1–18. ISSN 2056-676X. PMC 7097351
 . PMID 27604644. doi:10.1038/nrdp.2016.63. Consultado em 16 de junho de 2025
. PMID 27604644. doi:10.1038/nrdp.2016.63. Consultado em 16 de junho de 2025
- ↑ Tratado de otorrinolaringologia. Rio de Janeiro: Elsevier. 16 de agosto de 2018
- ↑ Martin, Angela D.; Harner, Stephen G. (janeiro de 2004). «Ossicular Reconstruction with Titanium Prosthesis». The Laryngoscope (em inglês) (1): 61–64. ISSN 0023-852X. doi:10.1097/00005537-200401000-00010. Consultado em 16 de junho de 2025
- ↑ Chisolm, Theresa Hnath; Johnson, Carole E.; Danhauer, Jeffrey L.; Portz, Laural J.P.; Abrams, Harvey B.; Lesner, Sharon; McCarthy, Patricia A.; Newman, Craig W. (1 de fevereiro de 2007). «A Systematic Review of Health-Related Quality of Life and Hearing Aids: Final Report of the American Academy of Audiology Task Force on the Health-Related Quality of Life Benefits of Amplification in Adults». Journal of the American Academy of Audiology (2): 151–183. doi:10.3766/jaaa.18.2.7. Consultado em 16 de junho de 2025
- ↑ a b Hogan, Cynthia (junho de 2009). «Hearing Aid Handbook 2008–2009». Ear & Hearing (3). 386 páginas. ISSN 0196-0202. doi:10.1097/aud.0b013e31819f32c4. Consultado em 22 de junho de 2025
- ↑ Villecco, Aldo S.; Pilati, Germano; Bianchi, Giampaolo; Zanardi, Lucia (12 de novembro de 2008). «Left Atrial Size in Paroxysmal Atrial Fibrillation: Echocardiographic Evaluation and Follow-Up». Cardiology (2): 89–93. ISSN 0008-6312. doi:10.1159/000174984. Consultado em 16 de junho de 2025
- ↑ Brinton, Julie (2006). «Cochlear Implants: A Practical Guide, 2nd edn. Edited by Huw R. Cooper and Louise C. Craddock. London: Whurr Publishers, 2006. 432pp.». Cochlear Implants International (3): 179–180. ISSN 1467-0100. doi:10.1002/cii.304. Consultado em 22 de junho de 2025
- ↑ Silva, Luciana Santos Gerosino da; Gonçalves, Cláudia Giglio de Oliveira; Soares, Vânia Muniz Néquer (junho de 2014). «National Policy on Health Care Hearing: an evaluative study from covering services and diagnostic procedures». CoDAS (3): 241–247. ISSN 2317-1782. doi:10.1590/2317-1782/201420140440. Consultado em 22 de junho de 2025
- ↑ Brasil. Ministério da Saúde. Portaria nº 2.073, de 28 de setembro de 2004. Institui a Política Nacional de Atenção à Saúde Auditiva.
- ↑ Brasil. Ministério da Saúde. Portaria nº 2.776, de 18 de dezembro de 2014. Altera e amplia a Política Nacional de Atenção à Saúde Auditiva.
- ↑ Rovers, Maroeska M; Glasziou, Paul; Appelman, Cees L; Burke, Peter; McCormick, David P; Damoiseaux, Roger A; Gaboury, Isabelle; Little, Paul; Hoes, Arno W (outubro de 2006). «Antibiotics for acute otitis media: a meta-analysis with individual patient data». The Lancet (em inglês) (9545): 1429–1435. doi:10.1016/S0140-6736(06)69606-2. Consultado em 16 de junho de 2025
- ↑ a b c Organization, World Health (2019). «Tips for safe listening» (em inglês). Consultado em 22 de junho de 2025
- ↑ Nelson, Deborah Imel; Nelson, Robert Y.; Concha-Barrientos, Marisol; Fingerhut, Marilyn (2005). «The global burden of occupational noise-induced hearing loss». American Journal of Industrial Medicine (em inglês) (6): 446–458. ISSN 1097-0274. doi:10.1002/ajim.20223. Consultado em 16 de junho de 2025
- ↑ Wilson, Blake S; Tucci, Debara L; Merson, Michael H; O'Donoghue, Gerard M (dezembro de 2017). «Global hearing health care: new findings and perspectives». The Lancet (em inglês) (10111): 2503–2515. doi:10.1016/S0140-6736(17)31073-5. Consultado em 16 de junho de 2025