Paragem respiratória
Denomina-se parada respiratória (português brasileiro) ou paragem respiratória (português europeu) a ausência de fluxo de ar nos pulmões, por ausência de movimentos respiratórios, seja pelo colapso dos pulmões, paralisia do diafragma ou outras causas. Geralmente coincide, é precedida ou leva a parada cardíaca (por hipoxemia). É uma emergência médica. É uma condição médica grave causada por apneia ou disfunção respiratória suficientemente grave para ser incapaz de satisfazer as necessidades de oxigénio do corpo (como na respiração agonal). A apneia prolongada ocorre quando o doente deixa de respirar durante um longo período. Se a contração do músculo cardíaco estiver intacta, a condição é conhecida como paragem respiratória. Uma interrupção abrupta das trocas gasosas pulmonares com uma duração superior a cinco minutos pode causar danos permanentes em órgãos vitais, especialmente no cérebro. A falta de oxigénio no cérebro provoca a perda de consciência. Os danos cerebrais são prováveis se a paragem respiratória não for tratada durante mais de três minutos, e a morte é quase certa se durar mais de cinco minutos.
O dano pode ser reversível se for tratado adequadamente. A paragem respiratória é uma emergência médica com risco de vida que requer atenção e tratamento médico imediatos. Para salvar um doente em paragem respiratória, o objetivo é restaurar a ventilação adequada e prevenir danos maiores. As intervenções de tratamento incluem o fornecimento de oxigénio, a abertura das vias aéreas e o uso de ventilação assistida. Em alguns casos, a paragem respiratória iminente pode ser predeterminada por sinais apresentados pelo doente, como o aumento do esforço respiratório. A paragem expiratória ocorre quando o doente está a esgotar as suas reservas de oxigénio e o esforço respiratório cessa.
A paragem respiratória deve ser diferenciada da insuficiência respiratória. A primeira refere-se à cessação completa da respiração, enquanto a insuficiência é a incapacidade de proporcionar uma ventilação adequada às necessidades do organismo. Sem intervenção, ambas podem levar à diminuição de oxigénio no sangue (hipoxemia), níveis elevados de dióxido de carbono no sangue (hipercapnia), fornecimento inadequado de oxigénio aos tecidos (hipoxia) e podem ser fatais. A paragem respiratória é também diferente da paragem cardíaca, a incapacidade do músculo cardíaco de se contrair. Se não for tratada, uma pode levar à outra.[1]
Sinais e sintomas
Um sinal comum de paragem respiratória é a cianose, em que a pele perde a sua cor normal e assume uma tonalidade azulada devido à oxigenação inadequada do sangue. Se a paragem respiratória não for tratada, a paragem cardíaca ocorrerá após alguns minutos de hipoxémia, hipercapnia, ou ambos. Nesta altura, os doentes estarão inconscientes ou à beira da perda da consciência.[2]
Os sinais e sintomas de compromisso respiratório podem variar de doente para doente. As complicações do comprometimento respiratório estão a aumentar rapidamente em todo o espectro clínico, em parte devido à expansão do uso de opióides, aliada à falta de guidelines padronizadas entre as especialidades médicas. Embora o comprometimento respiratório crie problemas frequentemente graves e potencialmente fatais, estes podem ser prevenidos com as ferramentas e abordagens adequadas. A monitorização adequada do doente e boas estratégias terapêuticas são necessárias para o rápido reconhecimento, intervenção e tratamento.[3]
Causas
- Obstrução das vias aéreas: A obstrução pode ocorrer nas vias aéreas superiores ou inferiores.
- Vias aéreas superiores: A obstrução das vias aéreas superiores é comum nos bebés com menos de 3 meses de idade, uma vez que respiram pelo nariz. O bloqueio nasal pode facilmente levar à obstrução das vias aéreas superiores em bebés. Noutras idades, a obstrução das vias aéreas superiores pode ocorrer devido a um corpo estranho ou edema na faringe, laringe ou traqueia. Em casos de diminuição ou perda total da consciência, a língua pode perder o tónus muscular e obstruir as vias aéreas superiores.[1] Outras causas potenciais de obstrução são os tumores do trato respiratório superior (boca, cavidade oral), faringe, laringe), fluidos corporais (sangue, muco, vómito) e trauma das vias aéreas superiores.[1] O tipo mais comum de tumor do trato respiratório superior é o carcinoma espinocelular, e os maiores fatores de risco para esta condição são o consumo de álcool e tabaco, e outro fator de risco importante é o papilomavírus humano (HPV) (genótipo 16).[4] Um estudo epidemiológico de aproximadamente 5 milhões de casos de traumatismo craniano e cervical nos Estados Unidos que resultaram em visitas às urgências concluiu que a maioria ocorre devido a quedas ou força contundente, sendo as lesões por corpo estranho penetrante as mais comuns na população pediátrica.[5]
- Vias aéreas inferiores: podem ocorrer por broncospasmo, engasgamento ou perturbações do preenchimento dos espaços aéreos (por exemplo, pneumonia, edema pulmonar, hemorragia pulmonar).[6] As condições obstrutivas das vias aéreas inferiores, incluindo asma grave ou episódios de doença pulmonar obstrutiva crónica (DPOC), também podem levar a paragem respiratória. Durante estes episódios, conhecidos como exacerbações, a resistência das vias aéreas aumenta devido a alterações inflamatórias nos pulmões. Isto leva ao aumento do esforço respiratório e à diminuição do fornecimento de oxigénio aos tecidos. Na asma, isto envolve a constrição dos bronquíolos, enquanto que na DPOC, isto envolve o colapso das pequenas vias aéreas durante a expiração e o subsequente aprisionamento de ar.[7] Uma forma pela qual o corpo tenta compensar este aumento da exigência respiratória é aumentando a frequência respiratória, o que, por sua vez, agrava a fadiga dos músculos respiratórios do diafragma e pode, em última análise, levar à paragem respiratória e à morte se a intervenção médica não for prontamente prestada.
- Diminuição do esforço respiratório: A distorção do sistema nervoso central leva a uma diminuição do esforço respiratório. O centro respiratório do cérebro está localizado na ponte e na medula oblonga e é estimulado principalmente por níveis elevados de dióxido de carbono no sangue (hipercapnia) e níveis reduzidos de oxigénio (hipoxemia), que servem como um estímulo menos potente.[8] As perturbações do sistema nervoso central, como um acidente vascular cerebral ou um tumor, podem causar hipoventilação. Medicamentos como os opiáceos, os hipnóticos sedativos e o álcool também podem diminuir o esforço respiratório. Este impulso respiratório inferior amortece a resposta do centro respiratório do cérebro à hipercapnia.[9] perturbações metabólicas podem também diminuir os esforços respiratórios. A hipoglicemia e a hipotensão deprimem o sistema nervoso central e comprometem o sistema respiratório.[10]
- Fraqueza dos músculos respiratórios: As perturbações neuromusculares podem causar fraqueza dos músculos respiratórios, tais como lesão medular, doença neuromuscular e medicamentos que produzem bloqueio neuromuscular. A fadiga dos músculos respiratórios pode também levar à fraqueza dos músculos respiratórios se os doentes respirarem a 70% da sua ventilação voluntária máxima. Respirar durante um longo período próximo da capacidade máxima pode causar acidose metabólica ou hipoxémia, o que, em última análise, leva à fraqueza dos músculos respiratórios.[11]
- Paragem cardíaca, que (independentemente da causa subjacente) resulta numa paragem respiratória em minutos.[12]
Diagnóstico
O diagnóstico requer uma avaliação clínica, conforme descrito abaixo.
Avaliação inicial
Se o doente conseguir responder verbalmente, a via aérea é verificada para garantir que está pelo menos parcialmente aberta e que o doente está a respirar (para que ainda não esteja em paragem respiratória). No entanto, se o doente não responder, o tórax é verificado para verificar se está a respirar ativamente. O médico verifica também o pulso na artéria carótida, artéria radial ou artéria femoral para garantir que se trata apenas de paragem respiratória e não de paragem cardiopulmonar.[13] Depois de determinar que o doente está em paragem respiratória, os passos a seguir ajudarão a identificar a causa da paragem.
Desobstruir e abrir as vias aéreas superiores
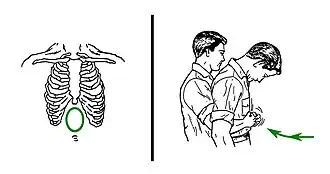
O primeiro passo para determinar a causa da paragem é desobstruir e abrir as vias aéreas superiores, posicionando corretamente a cabeça e o pescoço. Para tal, o médico eleva ligeiramente o pescoço do paciente, com o rosto virado para cima e o queixo e o maxilar erguidos.[14] Se houver suspeita de lesão no pescoço ou na medula espinal, o médico deve evitar que estas manobras causem qualquer dano neurológico.[14] O médico estabiliza a zona cervical manualmente ou com um colar cervical.[15] O colar cervical pode dificultar a ventilação e aumentar a pressão intracraniana, pelo que, por vezes, a estabilização manual pode ser preferível.[16] Se for detetado um corpo estranho, o médico pode retirá-lo da orofaringe com os dedos e com uma sucção cuidadosa para que não penetre mais profundamente. Se o corpo estranho for muito profundo, pode ser utilizada uma pinça de Magill ou de sucção. Para desalojar o corpo estranho, pode ser utilizada a manobra de Heimlich (o abdómen é empurrado manualmente até que as vias aéreas estejam desobstruídas). Para isso, se o paciente estiver consciente, o médico posiciona-se atrás dele, abraça-o com os braços na parte frontal do paciente e, de repente, empurra o abdómen com força com as mãos e os braços.[17]
Tratamento
O tratamento varia consoante a causa da paragem respiratória. Em muitos casos, é necessário estabelecer uma via aérea alternativa, proporcionando ventilação artificial, que pode incluir qualquer um dos vários modos de ventilação mecânica ou ventilação assistida. Existem muitas formas de fornecer uma via aérea e suporte respiratório. A lista abaixo inclui algumas das opções.
Sobredosagem de Opioides
Por vezes, o tratamento consiste na administração de medicamentos, como nos casos de sobredosagem de opioides, que é uma das principais causas de morte.[18] Nos casos em que a sobredosagem resulte em paragem respiratória, o tratamento recomendado, de acordo com as diretrizes de 2015 da American Heart Association é administrar naloxona por via intramuscular ou intranasal, na dose inicial de 0,04-0,4 mg. A dose pode ser repetida até 2 mg se a dose inicial não for eficaz. Deve ser dada especial atenção aos indivíduos com dependência de opióides, uma vez que a administração de naloxona pode induzir abstinência ou abstinência grave de opióides, daí a recomendação de dose inicial mencionada anteriormente.[19] O objetivo da terapêutica com naloxona é restaurar o estímulo respiratório do indivíduo, embora a ventilação mecânica possa ainda ser necessária durante a reanimação inicial.
Ventiladores de válvula-máscara e bolsa

A resistência ao fluxo de ar quando se utiliza uma máscara com válvula e bolsa (bolsa de ventilação, AMBU ou reanimador manual) pode indicar a presença de um corpo estranho a obstruir as vias aéreas e é comummente utilizada como ferramenta de diagnóstico e tratamento para a paragem respiratória. Este tipo de máscara possui uma bolsa auto-inflável com uma máscara macia que é colocada no rosto. Quando a bolsa está ligada a um fornecimento de oxigénio, o paciente recebe 60 a 100% de oxigénio inspirado. O objetivo desta máscara é proporcionar uma ventilação adequada temporária e permitir que o corpo recupere o controlo das vias respiratórias por conta própria. No entanto, se a máscara for deixada no lugar durante mais de cinco minutos, pode ser introduzido ar no estômago. Nesse momento, deve ser inserida uma sonda nasogástrica para drenar o ar acumulado. Durante este processo, os médicos devem posicionar e manusear a máscara AMBU com cuidado para manter as vias respiratórias desobstruídas. Para garantir uma boa selagem, o médico posiciona o polegar e o indicador em forma de C sobre a máscara e segura a mandíbula por baixo da máscara com os outros três dedos, criando um E. O polegar e o indicador exercem pressão para baixo na máscara, enquanto os outros dedos mantêm a cabeça inclinada e a mandíbula para cima. A mão livre pode ser utilizada para ventilar a máscara com a bolsa.[20] Nas crianças, podem ser utilizadas bolsas pediátricas. As bolsas pediátricas possuem uma válvula que limita a pressão máxima nas vias aéreas a cerca de 35 a 40 cm de água. Os médicos devem ajustar a válvula para determinar com precisão a ventilação de cada doente, evitando a hipoventilação ou a hiperventilação.[21] Quando utilizar ventilação com bolsa e válvula-máscara, aplique apenas pressão suficiente na bolsa para fazer subir o tórax.[15] A pressão excessiva aplicada à bolsa pode impedir o fluxo sanguíneo para o coração e para o cérebro, pelo que deve ser tomado um cuidado extra durante a ressuscitação cardiopulmonar (RCP) para limitar o tamanho do volume corrente.[22] A frequência da ventilação manual não deve exceder 12 vezes por minuto, ou uma ventilação a cada 5 segundos para evitar a hiperventilação.[15]
Dispositivos de permeabilidade das vias aéreas

Durante a ventilação com bolsa e válvula-máscara (AMBU), é utilizada uma via aérea nasofaríngea ou orofaríngea para evitar que os tecidos moles bloqueiem a via aérea. Uma via aérea orofaríngea pode causar náuseas e vómitos e, por isso, deve ser colocada corretamente, caso contrário a obstrução da via aérea pode agravar-se. A distância medida deve ser do canto da boca do paciente até ao ângulo da mandíbula ou lóbulo da orelha.[20]
Vías aéreas de máscara laríngea
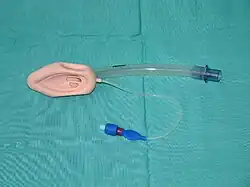
Uma máscara laríngea é um tubo com um manguito insuflável. Pode ser colocada na orofaringe inferior para evitar a obstrução dos tecidos moles da via aérea e criar um canal seguro para a ventilação. A máscara laríngea é a ventilação de resgate padrão quando a intubação endotraqueal não é possível. Para inserir esta via aérea no paciente, a máscara desinsuflada deve ser pressionada contra o palato duro, rodada para além da base da língua e na faringe. Uma vez que a máscara esteja na posição correta, pode ser insuflada. Algumas vantagens da máscara laríngea incluem a minimização da inflação gástrica e a proteção contra a regurgitação. Um problema potencial é que a insuflação excessiva pode tornar a máscara mais rígida e menos adaptável à anatomia do paciente, comprimindo a língua e causando edema da língua. Nestes casos, a pressão da máscara deve ser reduzida ou deve ser utilizada uma máscara maior. Se um doente não comatoso receber relaxantes musculares antes da inserção do tubo laríngeo, poderá sentir náuseas e aspirar após o efeito dos medicamentos. Nessa altura, a máscara laríngea deve ser removida imediatamente para eliminar a resposta de náuseas e ganhar tempo para iniciar uma nova técnica alternativa de intubação.[carece de fontes]
Intubação endotraqueal
Um tubo traqueal é inserido na traqueia através da boca ou do nariz. Os tubos endotraqueais contêm balonetes de baixa pressão e alto volume para minimizar a perda de ar e o risco de aspiração. Os tubos com balonete foram originalmente concebidos para adultos e crianças com mais de 8 anos de idade, mas também têm sido utilizados em crianças mais pequenas e bebés para prevenir a perda de ar. Estes tubos podem ser insuflados na extensão necessária para evitar a perda de ar. O tubo endotraqueal é um mecanismo comprovado para proteger uma via aérea comprometida, limitar a aspiração e proporcionar ventilação mecânica em doentes em coma. É um excelente método para doentes em coma, com a via aérea obstruída ou que necessitem de ventilação mecânica. O tubo endotraqueal permite também a aspiração do trato respiratório inferior. Não é recomendado inserir medicamentos através do tubo endotraqueal durante a paragem cardíaca. Antes da intubação, os doentes devem ser posicionados adequadamente e ventilados com oxigénio a 100% (este último para desnitrogenar os doentes saudáveis e prolongar o tempo de apneia em segurança). As sondas com um diâmetro interno de 8 mm são aceitáveis para a maioria dos adultos. A técnica de inserção inclui a visualização da epiglote e das estruturas laríngeas posteriores, e a não passagem da sonda a não ser que a inserção traqueal seja garantida.[23]
Via aérea cirúrgica
Uma entrada cirúrgica é necessária quando a via aérea superior está obstruída por um corpo estranho, quando houve traumatismo cranioencefálico ou quando a ventilação não pode ser alcançada por nenhum dos métodos acima mencionados. Geralmente, é necessária quando a intubação falha. Em comparação, as vias aéreas cirúrgicas demoram cerca de 100 segundos a completar, desde a incisão até à ventilação, em comparação com as vias aéreas com máscara laríngea e outros dispositivos, que demoram mais tempo. Durante uma cricotireotomia de emergência, o doente deita-se de costas com o pescoço em extensão e os ombros para trás. O médico segura a laringe com uma mão e utiliza um bisturi com a outra para fazer uma incisão na pele através do tecido subcutâneo e na linha média da membrana cricotiroideia para aceder à traqueia. Um tubo oco é inserido na traqueia para manter a via aérea aberta. É utilizado um gancho traqueal para manter o espaço aberto e evitar a retração. As complicações podem incluir hemorragias, enfisema subcutâneo, pneumomediastino e pneumotórax. A cricotireotomia é utilizada como abordagem cirúrgica de emergência por ser rápida e simples de realizar.
Outro procedimento cirúrgico para as vias aéreas é a traqueotomia, realizada por um cirurgião no bloco operatório. Este é o método preferido para doentes que necessitam de ventilação mecânica prolongada. A traqueotomia utiliza punções na pele e dilatadores para inserir o tubo de traqueostomia.[24]
Medicamentos que auxiliam a intubação
Os doentes em paragem respiratória podem ser entubados sem medicação. No entanto, podem ser administrados medicamentos paralisantes para minimizar o desconforto e auxiliar a intubação. O pré-tratamento inclui oxigénio a 100%, lidocaína e atropina. O oxigénio a 100% deve ser administrado durante 3 a 5 minutos. O tempo depende da frequência cardíaca, da função pulmonar, da contagem de glóbulos vermelhos e de outros fatores metabólicos. A lidocaína pode ser administrada na dose de 1,5 mg/kg por via intravenosa alguns minutos antes da sedação e da paralisia. O objetivo da administração de lidocaína é reduzir a resposta simpática ao aumento da frequência cardíaca, da pressão arterial e da pressão intracraniana provocados pela laringoscopia. A atropina pode ser administrada quando as crianças produzem uma resposta vagal, evidenciada por bradicardia, em resposta à intubação. Alguns médicos chegam mesmo a prescrever vecurónio, um agente bloqueador neuromuscular, para prevenir fasciculações musculares em doentes com mais de 4 anos de idade. As fasciculações podem causar dores musculares ao acordar. A laringoscopia e a intubação são procedimentos desconfortáveis e desagradáveis, pelo que pode ser administrado etomidato, um medicamento intravenoso de ação curta com propriedades analgésicas sedativas. O medicamento funciona bem e não causa depressão cardiovascular. A cetamina é um anestésico que também pode ser utilizado, mas pode causar alucinações ou comportamentos estranhos ao acordar. O tiopental e o metoexital também podem ser utilizados para obter sedação, mas tendem a causar hipotensão.[25]
Ventilação ciclada a volume
A ciclagem ventilatória é o processo de transição da inspiração para a expiração. O objetivo dos ventiladores mecânicos é fornecer um volume constante, uma pressão constante ou uma combinação de ambos a cada inspiração. Cada volume corresponderá a uma pressão específica na curva pressão-volume e vice-versa em todos os casos. Os valores definidos em cada ventilador mecânico podem incluir a frequência respiratória, o volume corrente, a sensibilidade de disparo, a taxa de fluxo, a forma de onda e a relação inspiratória/expiratória. A ventilação ciclada a volume inclui a função de controlo de volume e fornece um volume corrente definido. A pressão não é um número fixo, mas varia com a resistência e a capacitância do sistema respiratório. A ventilação ciclada a volume é a forma mais simples e eficaz de fornecer ventilação às vias aéreas de um doente, em comparação com outros métodos de ventilação mecânica. Cada esforço inspiratório que exceda o limite de sensibilidade estabelecido será contabilizado e configurado para fornecer o volume corrente correspondente. Se o doente não estiver a respirar o suficiente, a ventilação com ciclo de volume iniciará uma respiração para levar a frequência respiratória do doente à frequência respiratória mínima. A ventilação mandatória intermitente sincronizada (SIMV) é um método semelhante à ventilação mecânica que também proporciona respirações a uma frequência e volume fixos que correspondem à respiração do doente. Ao contrário da ventilação com ciclo de volume, os esforços do doente acima da frequência definida não são auxiliados na ventilação mandatória intermitente sincronizada..[26]
Ventilação com Ciclagem de Pressão
A ventilação com ciclagem de pressão inclui a ventilação com controlo de pressão e a ventilação com suporte de pressão. Ambos os métodos fornecem uma pressão inspiratória definida. O volume corrente varia em função da resistência e da elastância do sistema respiratório. A ventilação com ciclagem de pressão pode ajudar a aliviar os sintomas em doentes com síndrome de desconforto respiratório agudo, limitando a pressão de distensão dos pulmões. A ventilação com controlo de pressão é especificamente uma forma de ciclagem de pressão em ventiladores com controlo assistido. Este tipo de ventilador é um modo de ventilação que mantém uma frequência respiratória mínima, independentemente de o doente iniciar ou não uma respiração espontânea. Cada esforço respiratório para além do limiar de sensibilidade proporciona um controlo total da pressão durante um tempo inspiratório definido. Mantém uma frequência respiratória mínima. Na ventilação com suporte de pressão, a frequência mínima não está definida. Em vez disso, todas as respirações são acionadas pelo paciente. A ventilação com suporte de pressão funciona auxiliando o doente com uma pressão constante até que o fluxo inspiratório do doente desça abaixo do limiar. Quanto mais longo e profundo for o fluxo inspiratório do paciente, maior será o volume corrente resultante. Este método de ventilação mecânica ajuda os doentes a realizarem um trabalho respiratório maior.[27]
Ventilação não invasiva com pressão positiva
A ventilação não invasiva com pressão positiva (VNIPP) é o fornecimento de ventilação com pressão positiva através de uma máscara facial bem ajustada que cobre o nariz e a boca. Ela auxilia os doentes que conseguem respirar espontaneamente. A VNIPP fornece a pressão expiratória final a um nível de volume controlado. Existem duas formas pelas quais a VNIPP pode ser administrada: pressão positiva contínua nas vias aéreas ou pressão positiva a dois níveis nas vias aéreas. Na pressão positiva contínua nas vias aéreas, a pressão é mantida constante ao longo dos ciclos respiratórios, sem suporte inspiratório adicional. Na pressão positiva a dois níveis nas vias aéreas, tanto a pressão expiratória como a inspiratória são definidas pelo médico. A VNIPP não deve ser administrada a pessoas hemodinamicamente instáveis, incapazes de esvaziar o estômago, com obstrução intestinal ou grávidas. Nestas circunstâncias, a ingestão de grandes quantidades de ar resultará em vómitos e possível morte. Se ocorrerem arritmias frequentes, isquemia miocárdica e arritmias semelhantes a choque, os médicos devem mudar a administração para intubação endotraqueal ou ventilação mecânica convencional. Os doentes atordoados ou com secreções não devem usar PNI. A VNIPP pode ser utilizada em ambiente ambulatório para doentes com apneia obstrutiva do sono..[28]
Ver também
Referências
- ↑ a b c «Overview of Respiratory Arrest - Critical Care Medicine». Merck Manuals Professional Edition. Consultado em 25 de novembro de 2019
- ↑ Fish, D. R.; Howard, R. S.; Wiles, C. M.; Simon, Lindsay (maio de 1988). «Respiratory arrest: a complication of cerebellar ectopia in adults». Journal of Neurology, Neurosurgery, and Psychiatry. 51 (5): 714–716. PMC 1033083
 . PMID 3404169. doi:10.1136/jnnp.51.5.714
. PMID 3404169. doi:10.1136/jnnp.51.5.714
- ↑ Marshall, Peter S. (26–27 de fevereiro de 2015). Examples of Respiratory Compromise (PDF). Conference on Respiratory Insufficiency
- ↑
- ↑ Sethi, Rosh K. V.; Kozin, Elliott D.; Lee, Daniel J.; Shrime, Mark G.; Gray, Stacey T. (novembro de 2014). «Epidemiological Survey of Head and Neck Injuries and Trauma in the United States». Otolaryngology–Head and Neck Surgery. 151 (5): 776–784. ISSN 0194-5998. PMC 4481864
 . PMID 25139950. doi:10.1177/0194599814546112
. PMID 25139950. doi:10.1177/0194599814546112
- ↑ «What Causes Respiratory Failure?». National Heart, Lung, and Blood Institute. Cópia arquivada em 10 de outubro de 2011
- ↑ Hill, M.D., Nicholas (2016). Murray and Nadel's Textbook of Respiratory Medicine. Philadelphia, PA 19103-2899: Elsevier. pp. 1723–1739. ISBN 978-1-4557-3383-5
- ↑ Goldman, M.D., Lee; Schafer, M.D., Andrew (2020). Goldman-Cecil Medicine. Philadelphia, PA 19103-2899: Elsevier. pp. 622–625. ISBN 978-0-323-53266-2
- ↑ Schumacher, Mark; Fukuda, Kazuhiko (2020). Miller's Anesthesia. Philadelphia, PA 19103-2899: Elsevier. pp. 680–741. ISBN 978-0-323-59604-6
- ↑ Schindler, Margrid B.; Bohn, Desmond; Cox, Peter N.; McCrindle, Brian W.; Jarvis, Anna; Edmonds, John; Barker, Geoffrey (14 de novembro de 1996). «Outcome of Out-of-Hospital Cardiac or Respiratory Arrest in Children». The New England Journal of Medicine. 335 (20): 1473–1479. PMID 8890097. doi:10.1056/NEJM199611143352001
- ↑ Moll, Vanessa. «Overview of respiratory arrest». Merck Manual Professional Version. Consultado em 25 de março de 2016
- ↑ «Sudden cardiac arrest - Symptoms and causes». Mayo Clinic (em inglês). Consultado em 6 de maio de 2024.
A parada cardíaca súbita é a perda repentina de toda actividade cardíaca debido a un ritmo cardíaco irregular. A respiración detense. A persoa queda inconsciente.
- ↑ Myerburg, Robert J; Goldberger, Jeffrey J (2019). Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. Philadelphia, PA 19103-2899: Elsevier. pp. 807–847. ISBN 978-0-323-46342-3
- ↑ a b Tibballs, James (2019). «Paediatric cardiopulmonary resuscitation». Oh's Intensive Care Manual. Oxford: Elsevier. pp. 1365–1374. ISBN 978-0-7020-7221-5
- ↑ a b c Wittels, M.D., Kathleen A. (17 de setembro de 2019). «Basic airway management in adults». UpToDate. Consultado em 13 de dezembro de 2019
- ↑ Kolb, JC; Summers, RL; Galli, RL (março de 1999). «Cervical collar-induced changes in intracranial pressure.». Am J Emerg Med. 17 (2): 135–137. PMID 10102310. doi:10.1016/S0735-6757(99)90044-X
- ↑ Ward, Kevin R.; Kurz, Michael C.; Neumar, Robert W. (2014). «Chapter 9: Adult Resuscitation». In: Marx, John A.; Hockberger, Robert S.; Walls, Ron M.; et al. Rosen's Emergency Medicine: Concepts and Clinical Practice. 1 8ª ed. Philadelphia, PA: Elsevier Saunders. ISBN 978-1455706051
- ↑ Scholl, L; Seth, P; Kariisa, M; Wilson, N; Baldwin, G (2019). «Drug and Opioid-Involved Overdose Deaths — United States, 2013–2017». MMWR Morb Mortal Wkly Rep. 67 (5152): 1419–1427. PMC 6334822
 . PMID 30605448
. PMID 30605448
- ↑ Liang, Yafen; Nozari, Ala; Avinash B., Kumar; Rubertsson, Sten (2020). Miller's Anesthesia. Philadelphia, PA 19103-2899: Elsevier. pp. 2713–2744. ISBN 978-0-323-59604-6
- ↑ a b Artime, Carlos A.; Hagberg, Carin A. (2020). «Airway Management in the Adult». Miller's Anesthesia. Philadelphia, PA 19103-2899: Elsevier. pp. 1373–1412. ISBN 978-0-323-59604-6
- ↑ «Breathing - slowed or stopped». MedlinePlus. Consultado em 8 de maio de 2016
- ↑ Aufderheide, TP; Lurie, KG (setembro de 2004). «Death by hyperventilation: a common and life-threatening problem during cardiopulmonary resuscitation.». Critical Care Medicine. 32(9 Suppl) (9 Suppl): S345-351. PMID 15508657. doi:10.1097/01.CCM.0000134335.46859.09
- ↑ «Respiratory arrest». Right Diagnosis. Healthgrades. Consultado em 1 de maio de 2016
- ↑ Haluka, Judy. «ACLS Secondary Survey for a Patient in Respiratory Arrest». ACLS Training Center. Consultado em 8 de maio de 2016
- ↑ «Respiratory Arrest». Ambulance Technician Study. 8 de maio de 2016. Cópia arquivada em 13 de maio de 2005
- ↑ «Review of Respiratory Arrest». acls-algorithms.com. Consultado em 8 de maio de 2016
- ↑ O'Rourke, P. P. (maio de 1986). «Outcome of children who are apneic and pulseless in the emergency room.». Critical Care Medicine. 14 (5): 466–468. PMID 3698611. doi:10.1097/00003246-198605000-00006
- ↑ O'Marcaigh, Aengus S.; Koenig, William J.; Rosekrans, Julia A.; Berseth, Carol Lynn (abril de 1993). «Cessation of Unsuccessful Pediatric Resuscitation—How Long Is Too Long?». Mayo Clinic Proceedings. 68 (4): 332–336. PMID 8455390. doi:10.1016/S0025-6196(12)60126-8
