Ano de vida ajustado pela qualidade
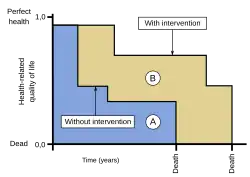
O ano de vida ajustado pela qualidade (QALY) é uma medida genérica da carga da doença [en], incluindo tanto a qualidade quanto a quantidade de vida vivida.[1][2] É usado na avaliação econômica [en] para avaliar o valor das intervenções médicas.[1] Um QALY equivale a um ano de saúde perfeita.[2] As pontuações QALY variam de 1 (saúde perfeita) a 0 (morte).[3] Os QALYs podem ser usados para informar determinações de cobertura de seguro médico, decisões de tratamento, avaliar programas e definir prioridades para programas futuros.[3]
Os críticos argumentam que o QALY simplifica excessivamente a forma como os pacientes reais avaliariam os riscos e os resultados, e que seu uso pode restringir o acesso ao tratamento por parte dos pacientes com deficiências.[4] Os defensores da medida reconhecem que o QALY tem algumas deficiências, mas que sua capacidade de quantificar as compensações e os custos de oportunidade do ponto de vista do paciente e da sociedade o tornam uma ferramenta fundamental para a alocação equitativa de recursos.[4][5][6]
Cálculo
Uma medida do estado de saúde de uma pessoa ou grupo em que os benefícios, em termos de duração da vida, são ajustados para refletir a qualidade de vida. Um ano de vida ajustado pela qualidade (QALY) é igual a um ano de vida com saúde perfeita.[2] Combina dois benefícios diferentes do tratamento, a duração da vida e a qualidade de vida, em um único número que pode ser comparado entre diferentes tipos de tratamentos. Por exemplo, um ano vivido com saúde perfeita equivale a 1 QALY. Isso pode ser interpretado como uma pessoa obtendo 100% do valor desse ano. Um ano vivido em um estado de saúde menos que perfeito também pode ser expresso como o valor acumulado para a pessoa que o viveu. Por exemplo, 1 ano de vida vivido em uma situação com utilidade 0,5 rende 0,5 QALYs, ou seja, uma pessoa que experimenta esse estado está obtendo apenas 50% do valor possível daquele ano. Em outras palavras, ela valoriza a experiência de estar com saúde menos que perfeita por um ano inteiro tanto quanto valoriza viver por meio ano com saúde perfeita (0,5 anos × 1 Utilidade).[7]
Portanto, o cálculo de um QALY requer duas informações. Uma é o valor de utilidade (ou peso de utilidade) associado a um determinado estado de saúde pelos anos vividos nesse estado. A medida subjacente de utilidade é derivada de ensaios clínicos e estudos que medem como as pessoas se sentem nesses estados específicos de saúde. A maneira como se sentem em um estado de saúde perfeita equivale a um valor de 1 (ou 100%). À morte é atribuída uma utilidade de 0 (ou 0%) e, em algumas circunstâncias, é possível acumular QALYs negativos para refletir estados de saúde considerados “piores do que a morte”.[3] O valor que as pessoas percebem em estados de saúde menos que perfeitos é expresso como uma fração entre 0 e 1.
A segunda informação é o tempo que as pessoas vivem em diferentes estados de saúde. Essas informações geralmente provêm de uma série de ensaios clínicos.
O cálculo do QALY é simples: a variação no valor da utilidade induzida pelo tratamento é multiplicada pela duração do efeito do tratamento para fornecer o número de QALYs ganhos. Os QALYs podem então ser incorporados aos custos médicos para chegar a um denominador comum final de custo/QALY. Esse parâmetro pode ser usado para comparar a relação custo-efetividade de qualquer tratamento.[7]
Ponderação
Os valores de utilidade utilizados nos cálculos do QALY são geralmente determinados por métodos que medem a disposição das pessoas em trocar tempo em diferentes estados de saúde, tais como os propostos na publicação da Elsevier, o Journal of Health Economics [en]:[8]
- Time trade-off [en] (TTO): os entrevistados são convidados a escolher entre permanecer em um estado de saúde precária por um período de tempo ou recuperar a saúde perfeita, mas ter uma expectativa de vida mais curta.
- Aposta padrão (SG): os entrevistados são convidados a escolher entre permanecer em um estado de saúde precária por um período de tempo ou optar por uma intervenção médica que tem a possibilidade de restaurar sua saúde perfeita ou levá-los à morte.
- Escala visual analógica [en] (EVA): os entrevistados são solicitados a classificar um estado de saúde precária em uma escala de 0 a 100, sendo que 0 representa a morte e 100 representa a saúde perfeita. Esse método tem a vantagem de ser o mais fácil de aplicar, mas é o mais subjetivo.
Outra forma de determinar o peso associado a um determinado estado de saúde é utilizar sistemas descritivos padrão, como o questionário EQ-5D [en] do EuroQol Group, que classifica os estados de saúde de acordo com cinco dimensões: mobilidade, autocuidado, atividades habituais (por exemplo, trabalho, estudo, tarefas domésticas ou atividades de lazer), dor/desconforto e ansiedade/depressão.[9]
Uso
Os dados sobre custos médicos são frequentemente combinados com QALYs na análise de custo-utilidade [en] para estimar o custo por QALY associado a uma intervenção de cuidados de saúde. Este parâmetro pode ser utilizado para desenvolver uma análise de custo-eficácia de qualquer tratamento. Esta relação custo-efetividade incremental [en] (ICER) pode então ser utilizada para alocar recursos de saúde, frequentemente utilizando uma abordagem de limiar.[10]
No Reino Unido, o Instituto Nacional de Excelência em Saúde e Cuidados [en] (NICE), que assessora sobre o uso de tecnologias de saúde no Serviço Nacional de Saúde (SNS), utilizou “£ por QALY” para avaliar sua utilidade desde sua fundação em 1999.[11]
Em 1989, o estado de Óregon, nos Estados Unidos, tentou reformar seu sistema Medicaid incorporando a métrica QALY. Isso foi considerado discriminatório e violador da Lei dos Americanos com Deficiência de 1990 [en].[12] Louis Wade Sullivan, então secretário do Departamento de Saúde e Serviços Humanos dos Estados Unidos, criticou o plano afirmando que “o plano do Óregon, em grande parte, valoriza menos a vida de uma pessoa com deficiência do que a vida de uma pessoa sem deficiência”.[13]
História
A primeira menção aos anos de vida ajustado pela qualidade apareceu em uma tese de doutorado na Universidade Harvard, de autoria de Joseph S. Pliskin, no ano de 1974.[14] A necessidade de considerar a qualidade de vida é creditada ao trabalho de Herbert Klarman de 1968, Fanshel e Bush em 1970 e Torrance de 1972, que sugeriram a ideia de duração da vida ajustada por índices de funcionalidade ou saúde.[15][16][17][18]
Um artigo de 1976 de Zeckhauser [en] e Shepard foi a primeira aparição impressa do termo.[19][20] Os QALYs foram posteriormente promovidos por meio de avaliações de tecnologia médica realizadas pelo escritório de avaliação de tecnologia [en] do Congresso dos Estados Unidos.[20]
No ano de1980, Pliskin justificou o indicador QALY usando a teoria da utilidade multiatributos [en]: se um conjunto de condições relativas às preferências do agente sobre anos de vida e qualidade de vida for verificado, então é possível expressar as preferências do agente sobre pares (número de anos de vida/estado de saúde) por uma função de utilidade de intervalo (Neumanniana).[21] Essa função de utilidade seria igual ao produto de uma função de utilidade de intervalo sobre “anos de vida” e uma função de utilidade de intervalo sobre “estado de saúde”.[21]
Debate
De acordo com Pliskin, o modelo QALY requer um comportamento de compensação independente da utilidade, neutro em termos de risco e proporcionalmente constante.[21] Para o caso mais geral de um perfil de saúde ao longo da vida (ou seja, passar por mais de um estado de saúde durante os anos restantes de vida), a utilidade de um perfil de saúde ao longo da vida deve ser igual à soma das utilidades de um único período.[22] Devido a essas suposições teóricas, o significado e a utilidade do QALY são debatidos. A saúde perfeita é difícil, se não impossível, de definir. Alguns argumentam que existem estados de saúde piores do que a morte e que, portanto, deveria haver valores negativos possíveis no espectro da saúde (de fato, alguns economistas da saúde incorporaram valores negativos nos cálculos).[7] Determinar o nível de saúde depende de medidas que, segundo alguns, atribuem importância desproporcional à dor física ou à deficiência em detrimento da saúde mental.[23]
O método de classificação das intervenções com base na relação custo por QALY ganho (ou ICER [en]) é controverso, pois implica um cálculo quase utilitarista para determinar quem receberá ou não o tratamento.[24] No entanto, seus defensores argumentam que, como os recursos de saúde são inevitavelmente limitados, esse método permite que eles sejam alocados da maneira mais próxima possível do ideal para a sociedade, incluindo a maioria dos pacientes. Outra preocupação é que ele não leva em consideração questões de equidade, como a distribuição geral dos estados de saúde — especialmente porque os grupos mais jovens e saudáveis têm muitas vezes mais QALYs do que os indivíduos mais velhos ou mais doentes. Como resultado, a análise QALY pode subestimar os tratamentos que beneficiam os idosos ou outras pessoas com menor expectativa de vida. Além disso, muitos argumentariam que, se tudo o mais for igual, os pacientes com doenças mais graves devem ter prioridade sobre os pacientes com doenças menos graves, se ambos obtiverem o mesmo aumento absoluto em utilidade.[25]
Já no ano de 1989, Loomes [en] e McKenzie recomendaram que fossem realizadas pesquisas sobre a validade dos QALYs.[26] Em 2010, com financiamento da Comissão Europeia, o Consórcio Europeu em Resultados de Saúde e Pesquisa de Custo-Benefício (ECHOUTCOME) iniciou um importante estudo sobre os QALYs utilizados na avaliação de tecnologias de saúde [en].[27] Ariel Beresniak [en], o principal autor do estudo, foi citado dizendo que era o “maior estudo já realizado dedicado especificamente a testar as premissas do QALY”.[28] No mês de janeiro de 2013, em sua conferência final, o ECHOUTCOME divulgou os resultados preliminares de seu estudo, que entrevistou 1.361 pessoas que trabalharam na área acadêmica na Bélgica, França, Itália e Reino Unido.[29][30][31] Os pesquisadores pediram aos participantes que respondessem a 14 perguntas sobre suas preferências em relação a vários estados de saúde e durações desses estados (por exemplo, 15 anos mancando versus 5 anos em uma cadeira de rodas).[31] Esta pesquisa concluiu que:
- As preferências expressas pelos entrevistados não eram consistentes com as premissas teóricas do QALY";
- A qualidade de vida pode ser medida em intervalos consistentes;
- Os anos de vida e a qualidade de vida são independentes um do outro;
- As pessoas são neutras em relação ao risco;
- A disposição para ganhar ou perder anos de vida é constante ao longo do tempo.[31]
O ECHOUTCOME também publicou as “Diretrizes Europeias para Avaliações de Custo-Efetividade de Tecnologias de Saúde”, que recomendavam não usar QALYs na tomada de decisões em saúde. [32]Ao invés disso, as diretrizes recomendavam que as análises de custo-efetividade se concentrassem nos “custos por resultado clínico relevante”.[29][32]
Em resposta ao estudo ECHOUTCOME, representantes do Instituto Nacional de Excelência em Saúde e Cuidados, do Melhoria dos cuidados de saúde na Escócia [en] e da Organização para a Cooperação e Desenvolvimento Econômico (OCDE) apresentaram os seguintes pontos.
- Primeiro, os QALYs são melhores do que medidas alternativas.[29][30]
- Segundo, o estudo foi “limitado”.[29][30]
- Terceiro, os problemas com os QALYs já eram amplamente reconhecidos.[30]
- Quarto, os pesquisadores não levaram em consideração as restrições orçamentárias.[30]
- Quinto, o Instituto Nacional de Excelência em Saúde e Cuidados do Reino Unido usa QALYs baseados em 3.395 entrevistas com residentes do Reino Unido, em oposição a residentes de vários países europeus.[29]
- Por fim, de acordo com Franco Sassi, economista da OCDE, as pessoas que defendem a eliminação dos QALYs podem ter “interesses particulares”.[29]
Enquanto os defensores elogiam a eficiência do QALY, os críticos argumentam que o uso do QALY pode causar ineficiências médicas, pois um medicamento menos eficaz e mais barato pode ser aprovado com base no cálculo do QALY.[33]
O uso do QALY tem sido criticado por defensores das pessoas com deficiência, pois indivíduos saudáveis não podem recuperar totalmente a saúde ou atingir uma pontuação alta no QALY. Tratamentos para tetraplégicos, pacientes com esclerose múltipla ou outras deficiências são menos valorizados em um sistema baseado no QALY.[34]
Os críticos também argumentam que um sistema baseado no QALY limitaria a pesquisa sobre tratamentos para doenças raras, pois os custos iniciais dos tratamentos tendem a ser mais elevados. As autoridades do Reino Unido foram obrigadas a criar o Fundo para Medicamentos contra o Câncer para pagar por novos medicamentos, independentemente de sua classificação no QALY, pois a inovação havia estagnado desde a fundação do NICE [en]. Na época, um em cada sete medicamentos era recusado.[35] Além disso, há uma tendência em que o QALY está ganhando posição como ferramenta de alocação de capital, embora muitas fontes e publicações mostrem que o QALY tem lacunas relativamente significativas como fórmula e como mecanismo de gestão organizacional na área da saúde.[36]
A Partnership to Improve Patient Care, um grupo que se opõe à adoção de métricas baseadas no QALY, argumentou que um sistema baseado no QALY poderia exacerbar as disparidades raciais na medicina, pois não leva em consideração o histórico genético, a demografia ou as comorbidades que podem ser elevadas em grupos raciais minoritários que não têm tanto peso na consideração do ano médio de saúde perfeita.[37]
Os críticos também observaram que o QALY considera apenas a qualidade de vida quando os pacientes podem optar por sofrer efeitos colaterais negativos para viver o tempo suficiente para participar de um evento importante, como um casamento ou formatura.[33]
A regra do resgate [en] e a imoralidade ou “ato desumano” são argumentos frequentemente usados para ignorar a análise de custo-efetividade e o uso do QALY. Especialmente durante a Pandemia de COVID-19, as respostas nacionais representaram uma forma massiva de aplicar a “regra do resgate” e desconsiderar a análise de custo-efetividade.[38][39][40]
Tanto a regra do resgate quanto o comportamento imoral são fortemente atacados por Shepley Orr e Jonathan Wolff em seu artigo de 2014 Reconciling cost-effectiveness with the rule of rescue: the institutional division of moral labor.[41] Eles argumentaram que a regra do resgate [en] é resultado de um raciocínio errado e que o raciocínio de custo-efetividade com o auxílio dos QALYs sempre leva a resultados moralmente superiores e a resultados ótimos de saúde pública, embora nem sempre perfeitos, dadas as restrições de recursos.[41]
Desenvolvimento futuro
O Conselho de Pesquisa Médica do Reino Unido e outros estão explorando melhorias ou substituições para os QALYs.[42] Entre outras possibilidades estão a ampliação dos dados usados para calcular os QALYs (por exemplo, usando diferentes instrumentos de pesquisa); “usar o bem-estar para avaliar os resultados” (por exemplo, desenvolvendo um “ano de vida ajustado pelo bem-estar”); e avaliar os resultados em termos monetários.[42] Em 2018, o Tesouro do Reino Unido estabeleceu uma taxa de desconto social [en] de 1,5% para os QALYs, que é inferior às taxas de desconto para outros custos e benefícios, porque o QALY é uma medida de utilidade direta.[43]
Ver também
- Análise custo-efetividade
- Esperança de vida corrigida pela incapacidade
- Qualidade de vida
- Relatório Mundial da Felicidade
Referências
- ↑ a b «Judging whether public health interventions offer value for money | Advice | NICE». National Institute for Health and Care Excellence. 1 de setembro de 2013. Consultado em 15 de janeiro de 2026. Cópia arquivada em 1 de maio de 2017
- ↑ a b c «Glossary». National Institute for Health and Care Excellence. Consultado em 15 de janeiro de 2026. Cópia arquivada em 22 de outubro de 2025
- ↑ a b c Weinstein, Milton C.; Torrance, George; McGuire, Alistair (março de 2009). «QALYs: The Basics». Value in Health: S5–S9. ISSN 1098-3015. doi:10.1111/j.1524-4733.2009.00515.x. Consultado em 15 de janeiro de 2026. Cópia arquivada em 1 de maio de 2026
- ↑ a b Whitehead, S. J.; Ali, S. (1 de dezembro de 2010). «Health outcomes in economic evaluation: the QALY and utilities». British Medical Bulletin (em inglês) (1): 5–21. ISSN 0007-1420. doi:10.1093/bmb/ldq033. Consultado em 15 de janeiro de 2026. Cópia arquivada em 7 de dezembro de 2025
- ↑ Uziel, Daniela (23 de julho de 2020). «A avaliação de tecnologias em saúde e sua incorporação ao sistema único». Instituto de Pesquisa Econômica Aplicada. Consultado em 15 de janeiro de 2026. Cópia arquivada em 3 de maio de 2025
- ↑ Colluci, Claudia (29 de setembro de 2016). «Sem critérios, desigualdade em saúde tende a aumentar». Folha de S.Paulo. Consultado em 15 de janeiro de 2026. Cópia arquivada em 30 de setembro de 2016
- ↑ a b c Prieto, Luis; Sacristán, José A. (19 de dezembro de 2003). «Problems and solutions in calculating quality-adjusted life years (QALYs)». Health and Quality of Life Outcomes (em inglês) (1). 80 páginas. ISSN 1477-7525. PMC 317370
 . PMID 14687421. doi:10.1186/1477-7525-1-80. Consultado em 15 de janeiro de 2026. Cópia arquivada em 13 de janeiro de 2026
. PMID 14687421. doi:10.1186/1477-7525-1-80. Consultado em 15 de janeiro de 2026. Cópia arquivada em 13 de janeiro de 2026
- ↑ Torrance, George W. (1 de março de 1986). «Measurement of health state utilities for economic appraisal: A review». Journal of Health Economics (1): 1–30. ISSN 0167-6296. doi:10.1016/0167-6296(86)90020-2. Consultado em 15 de janeiro de 2026. Cópia arquivada em 24 de outubro de 2025
- ↑ «EuroQol - a new facility for the measurement of health-related quality of life». Health Policy (3): 199–208. 1 de dezembro de 1990. ISSN 0168-8510. doi:10.1016/0168-8510(90)90421-9. Consultado em 15 de janeiro de 2026. Cópia arquivada em 31 de dezembro de 2025
- ↑ Weinstein, Milton; Zeckhauser, Richard (abril de 1973). «Critical ratios and efficient allocation». Journal of Public Economics (2): 147–157. ISSN 0047-2727. doi:10.1016/0047-2727(73)90002-9. Consultado em 15 de janeiro de 2026. Cópia arquivada em 30 de janeiro de 2025
- ↑ Appleby, John; Devlin, Nancy; Parkin, David (23 de agosto de 2007). «NICE's cost effectiveness threshold». BMJ (em inglês) (7616): 358–359. ISSN 0959-8138. PMC 1952475
 . PMID 17717337. doi:10.1136/bmj.39308.560069.BE. Consultado em 15 de janeiro de 2026. Cópia arquivada em 8 de dezembro de 2024
. PMID 17717337. doi:10.1136/bmj.39308.560069.BE. Consultado em 15 de janeiro de 2026. Cópia arquivada em 8 de dezembro de 2024
- ↑ «Perspective | The eugenic roots of 'quality adjusted life years,' and why they matter». The Washington Post (em inglês). 8 de março de 2023. ISSN 0190-8286. Consultado em 15 de janeiro de 2026. Cópia arquivada em 9 de março de 2023
- ↑ «Opinion | Oregon Health Plan Is Unfair to the Disabled (Published 1992)». The New York Times (em inglês). 1 de setembro de 1992. Consultado em 15 de janeiro de 2026. Cópia arquivada em 26 de maio de 2015
- ↑ «Joseph Pliskin – Center for Health Decision Science». Universidade Harvard (em inglês). Consultado em 15 de janeiro de 2026. Cópia arquivada em 16 de outubro de 2025
- ↑ Klarman, Herbert E.; Francis, Jhon O??S.; Rosenthal, Gerald D. (janeiro de 1968). «Cost Effectiveness Analysis Applied to the Treatment of Chronic Renal Disease:». Medical Care (em inglês) (1): 48–54. ISSN 0025-7079. doi:10.1097/00005650-196801000-00005. Consultado em 15 de janeiro de 2026. Cópia arquivada em 6 de junho de 2024
- ↑ Fanshel, S.; Bush, J. W. (dezembro de 1970). «A Health-Status Index and its Application to Health-Services Outcomes». Operations Research (6): 1021–1066. ISSN 0030-364X. doi:10.1287/opre.18.6.1021. Consultado em 15 de janeiro de 2026. Cópia arquivada em 7 de maio de 2024
- ↑ Torrance, G. W.; Thomas, W. H.; Sackett, D. L. (1972). «A utility maximization model for evaluation of health care programs». Health Services Research (2): 118–133. ISSN 0017-9124. PMC 1067402
 . PMID 5044699. Consultado em 15 de janeiro de 2026. Cópia arquivada em 12 de junho de 2024
. PMID 5044699. Consultado em 15 de janeiro de 2026. Cópia arquivada em 12 de junho de 2024
- ↑ Kaplan, Robert (1995). «Utility assessment for estimating quality-adjusted life years» (PDF). Consultado em 15 de janeiro de 2026. Cópia arquivada (PDF) em 30 de setembro de 2024
- ↑ Zeckhauser, Richard; Shepard, Donald (1976). «Where Now for Saving Lives?». Law and Contemporary Problems (4): 5–45. ISSN 0023-9186. doi:10.2307/1191310. Consultado em 15 de janeiro de 2026. Cópia arquivada em 7 de junho de 2024
- ↑ a b Sassi, F. (28 de julho de 2006). «Calculating QALYs, comparing QALY and DALY calculations». Health Policy and Planning (em inglês) (5): 402–408. ISSN 0268-1080. doi:10.1093/heapol/czl018. Consultado em 15 de janeiro de 2026. Cópia arquivada em 30 de novembro de 2025
- ↑ a b c Pliskin, Joseph S.; Shepard, Donald S.; Weinstein, Milton C. (fevereiro de 1980). «Utility Functions for Life Years and Health Status». Operations Research (1): 206–224. ISSN 0030-364X. doi:10.1287/opre.28.1.206. Consultado em 15 de janeiro de 2026. Cópia arquivada em 26 de abril de 2025
- ↑ Mehrez, Abraham; Gafni, Amiram (1 de junho de 1991). «The Healthy-years Equivalents: How to Measure Them Using the Standard Gamble Approach». Medical Decision Making (em inglês) (2): 140–146. ISSN 0272-989X. doi:10.1177/0272989X9101100212. Consultado em 15 de janeiro de 2026. Cópia arquivada em 26 de outubro de 2025
- ↑ Dolan, Paul (janeiro de 2008). «Developing methods that really do value the 'Q' in the QALY». Health Economics, Policy and Law (em inglês) (1): 69–77. ISSN 1744-134X. doi:10.1017/S1744133107004355. Consultado em 15 de janeiro de 2026. Cópia arquivada em 26 de outubro de 2025
- ↑ Oberhof, Angelika (4 de julho de 2016). «Invitation to Stakeholders concerned with Economic Evaluation and Health Technology Assessments (HTAs)». Innoval (em inglês). Consultado em 15 de janeiro de 2026. Cópia arquivada em 25 de outubro de 2016
- ↑ Nord, Erik; Pinto, Jose Luis; Richardson, Jeff; Menzel, Paul; Ubel, Peter (1999). «Incorporating societal concerns for fairness in numerical valuations of health programmes». Health Economics (em inglês) (1): 25–39. ISSN 1099-1050. doi:10.1002/(SICI)1099-1050(199902)8:1<25::AID-HEC398>3.0.CO;2-H. Consultado em 15 de janeiro de 2026. Cópia arquivada em 25 de junho de 2025
- ↑ Loomes, Graham; McKenzie, Lynda (1 de janeiro de 1989). «The use of QALYs in health care decision making». Social Science & Medicine (4): 299–308. ISSN 0277-9536. doi:10.1016/0277-9536(89)90030-0. Consultado em 15 de janeiro de 2026. Cópia arquivada em 10 de junho de 2024
- ↑ «Echoutcome». Echoutcome (em inglês). Consultado em 15 de janeiro de 2026. Cópia arquivada em 8 de outubro de 2016
- ↑ Holmes, David (1 de março de 2013). «Report triggers quibbles over QALYs, a staple of health metrics». Nature Medicine (em inglês) (3): 248–248. ISSN 1546-170X. doi:10.1038/nm0313-248. Consultado em 15 de janeiro de 2026. Cópia arquivada em 22 de junho de 2024
- ↑ a b c d e f Holmes, David (1 de março de 2013). «Report triggers quibbles over QALYs, a staple of health metrics». Nature Medicine (em inglês) (3): 248–248. ISSN 1546-170X. doi:10.1038/nm0313-248. Consultado em 15 de janeiro de 2026. Cópia arquivada em 22 de junho de 2024
- ↑ a b c d e «Researchers claim NHS drug decisions 'are flawed'». BBC News (em inglês). 23 de janeiro de 2013. Consultado em 15 de janeiro de 2026. Cópia arquivada em 30 de dezembro de 2025
- ↑ a b c Beresniak, Ariel; Medina-Lara, Antonieta; Auray, Jean Paul; De Wever, Alain; Praet, Jean-Claude; Tarricone, Rosanna; Torbica, Aleksandra; Dupont, Danielle; Lamure, Michel (1 de janeiro de 2015). «Validation of the Underlying Assumptions of the Quality-Adjusted Life-Years Outcome: Results from the ECHOUTCOME European Project». PharmacoEconomics (em inglês) (1): 61–69. ISSN 1179-2027. doi:10.1007/s40273-014-0216-0. Consultado em 15 de janeiro de 2026. Cópia arquivada em 12 de dezembro de 2024
- ↑ a b «European Guidelines for Cost-Effectiveness Assessments of Health Technologies» (PDF). Echoutcome. Consultado em 15 de janeiro de 2026. Cópia arquivada (PDF) em 14 de agosto de 2015
- ↑ a b Kirkdale, R.; Krell, J.; O'Hanlon Brown, C.; Tuthill, M.; Waxman, J. (1 de setembro de 2010). «The cost of a QALY». QJM (em inglês) (9): 715–720. ISSN 1460-2725. doi:10.1093/qjmed/hcq081. Consultado em 15 de janeiro de 2026. Cópia arquivada em 14 de junho de 2024
- ↑ Smith, William (24 de janeiro de 2019). «Key Questions for Legislators on the Institute for Clinical and Economic Review (ICER)». Pioneer Institute. Consultado em 9 de outubro de 2025. Arquivado do original em 9 de outubro de 2025
- ↑ Smith, William S. (22 de fevereiro de 2019). «The U.S. shouldn't use the 'QALY' in drug cost-effectiveness reviews». STAT (em inglês). Consultado em 15 de janeiro de 2026. Cópia arquivada em 27 de setembro de 2025
- ↑ Siponen, Johannes (13 de março de 2023). «Do you use the QALY metric? Be careful». RemedyBytes (em inglês). Consultado em 15 de janeiro de 2026. Cópia arquivada em 9 de julho de 2025
- ↑ Roland, Denise (4 de novembro de 2019). «Obscure Model Puts a Price on Good Health—and Drives Down Drug Costs». Wall Street Journal (em inglês). ISSN 0099-9660. Consultado em 15 de janeiro de 2026. Cópia arquivada em 12 de outubro de 2025
- ↑ Savulescu, Julian; Persson, Ingmar; Wilkinson, Dominic (2020). «Utilitarianism and the pandemic». Bioethics (em inglês) (6): 620–632. ISSN 1467-8519. PMC 7276855
 . PMID 32433782. doi:10.1111/bioe.12771. Consultado em 15 de janeiro de 2026. Cópia arquivada em 1 de junho de 2025
. PMID 32433782. doi:10.1111/bioe.12771. Consultado em 15 de janeiro de 2026. Cópia arquivada em 1 de junho de 2025
- ↑ Zhu, Sophie; McCullough, Kalyani; Pry, Jake M.; Jain, Seema; White, Lauren A.; León, Tomás M. (30 de setembro de 2024). «Modeling the burden of long COVID in California with quality adjusted life-years (QALYS)». Scientific Reports (em inglês) (1). 22663 páginas. ISSN 2045-2322. doi:10.1038/s41598-024-73160-x. Consultado em 15 de janeiro de 2026. Cópia arquivada em 13 de janeiro de 2025
- ↑ Weisheimer, Vitor (29 de novembro de 2021). «Utilização de modelo Markoviano para estimar impacto da vacinação de COVID-19 através do indicador QALY» (PDF). Universidade Tecnológica Federal do Paraná. Consultado em 15 de janeiro de 2026
- ↑ a b Orr, Shepley; Wolff, Jonathan (1 de abril de 2015). «Reconciling cost-effectiveness with the rule of rescue: the institutional division of moral labour». Theory and Decision (em inglês) (4): 525–538. ISSN 1573-7187. doi:10.1007/s11238-014-9434-3. Consultado em 15 de janeiro de 2026. Cópia arquivada em 22 de dezembro de 2024
- ↑ a b Brazier, John; Tsuchiya, Aki (1 de dezembro de 2015). «Improving Cross-Sector Comparisons: Going Beyond the Health-Related QALY». Applied Health Economics and Health Policy (em inglês) (6): 557–565. ISSN 1179-1896. PMC 4661222
 . PMID 26324402. doi:10.1007/s40258-015-0194-1. Consultado em 15 de janeiro de 2026. Cópia arquivada em 24 de outubro de 2025
. PMID 26324402. doi:10.1007/s40258-015-0194-1. Consultado em 15 de janeiro de 2026. Cópia arquivada em 24 de outubro de 2025
- ↑ «The Green Book: appraisal and evaluation in central government». GOV UK (em inglês). 16 de maio de 2024. Consultado em 15 de janeiro de 2026. Cópia arquivada em 27 de novembro de 2025