Anestesia epidural
Anestesia epidural é uma forma de controle da dor baseado na administração de substâncias por via epidural (peridural), mais frequentemente anestésicos locais em baixas concentrações e analgésicos da classe dos opioides. Podendo a administração ser: À exceção da administração única, todos os demais regimes necessitam a colocação de um catéter que permanecerá pelo tempo da analgesia (em geral não mais que 48 horas). O regime controlado pelo paciente necessita a utilização de uma bomba de infusão programável associado a algum mecanismo de gatilho que permita ao paciente solicitar as doses conforme sua necessidade sem que haja risco de sobredose. Sua principal indicação é o controle da dor pós-operatória.
A administração epidural (do grego antigo ἐπί, sobre "+ dura-máter)[1] é um método de administração de medicamentos no qual um medicamento é injetado no espaço epidural ao redor da medula espinhal. A via epidural é usada por médicos e enfermeiros anestesistas para administrar agentes anestésicos locais, analgésicos , medicamentos de diagnóstico, como agentes de radiocontraste, e outros medicamentos, como glicocorticóides. A administração epidural envolve a colocação de um cateter no espaço epidural, que pode permanecer no local durante o tratamento. a administração peridural de medicamentos foi descrita pela primeira vez em 1921 pelo cirurgião militar espanhol Fidel Pagés .
A anestesia peridural causa perda de sensibilidade , incluindo dor, ao bloquear a transmissão de sinais através das fibras nervosas na medula espinhal ou perto dela. Por esse motivo, as epidurais são comumente utilizadas para controlo da dor durante o parto e cirurgia, para as quais a técnica é considerada segura e eficaz, sendo considerada mais eficaz e segura do que administrar analgésicos por via oral ou por via intravenosa. Uma injeção epidural também pode ser usada para administrar esteróides para o tratamento de doenças inflamatórias da medula espinhal. Não é recomendado para pessoas com distúrbios hemorrágicos graves, baixa contagem de plaquetas ou infecções próximas ao local da injeção. As complicações graves da administração epidural são raras, mas podem incluir problemas resultantes da administração inadequada, bem como efeitos adversos dos medicamentos. As complicações mais comuns das injeções epidurais incluem problemas de sangramento, dores de cabeça e controle inadequado da dor. A analgesia epidural durante o parto também pode afetar a capacidade de movimentação da mãe durante o trabalho de parto. Doses muito grandes de anestésicos ou analgésicos podem resultar em depressão respiratória.
Uma injeção epidural pode ser administrada em qualquer ponto da coluna, mas é mais comum ser na coluna lombar, abaixo da extremidade da medula espinhal. O local de administração específico determina os nervos específicos afetados e, portanto, a área do corpo onde a dor será bloqueada. A inserção de um cateter peridural consiste em enfiar uma agulha entre os ossos e ligamentos para alcançar o espaço peridural sem chegar ao ponto de perfurar a dura-máter. O soro fisiológico ou o ar normalmente são usados para confirmar a colocação no espaço epidural. Alternativamente, pode ser realizada a imagem direta da área de injeção com ultrassom portátil ou fluoroscopia para confirmar o posicionamento correto. Uma vez colocada, a medicação pode ser administrada em uma ou mais doses únicas ou pode ser infundida continuamente durante um determinado período de tempo. Quando colocado corretamente, um cateter peridural pode permanecer inserido por vários dias, mas geralmente é removido quando é possível utilizar métodos de administração menos invasivos (como medicação oral).
Usos
Alívio da dor durante o parto
As injeções peridurais são comumente usadas para fornecer alívio da dor (analgesia) durante o parto. Isso geralmente envolve a injeção peridural de um anestésico local e de opioides, comumente chamada de "epidural".[2] Tal método é mais eficaz do que os opioides orais ou intravenosos e outras modalidades comuns de analgesia no parto.[3] Depois que uma epidural é administrada, a mulher pode não sentir dor, mas ainda pode sentir pressão. Uma epidural aumenta a capacidade da mulher de empurrar com as contrações.[4] A clonidina peridural é raramente usada, mas foi amplamente estudada para o manejo da analgesia durante o trabalho de parto.[5]
A analgesia peridural é considerada um método mais seguro e eficaz para o alívio da dor do parto em comparação com a analgesia intravenosa ou oral. Em uma revisão Cochrane de 2018 de estudos que compararam analgesia peridural com opiáceos orais, algumas vantagens da analgesia peridural incluíram melhor eficácia, menos necessidade de uso de naloxona em recém-nascidos e risco reduzido de hiperventilação materna. Algumas desvantagens das epidurais incluem um aumento no número de cesarianas necessárias devido ao sofrimento fetal, um trabalho de parto mais longo, maior necessidade de ocitocina para estimular as contrações uterinas, um risco aumentado de pressão arterial baixa e fraqueza muscular, bem como febre. No entanto, a revisão não encontrou nenhuma diferença nas taxas gerais de parto cesáreo e nenhuma evidência de efeitos negativos para o bebê logo após o nascimento. Além disso, a ocorrência de dor nas costas em longo prazo não mudou após o uso epidural.[3] As complicações da analgesia epidural são raras, mas podem incluir dores de cabeça, tonturas, dificuldade respiratória e convulsões para a mãe. A criança pode apresentar batimento cardíaco lento, diminuição da capacidade de regular a temperatura e potencial exposição aos medicamentos administrados à mãe.[6]
Não há diferença geral nos resultados com base no horário em que a epidural é administrada à mãe,[7] especificamente nenhuma mudança na taxa de cesariana, parto que deve ser assistido por instrumentos e duração do trabalho de parto. Também não há alteração no índice de Apgar do recém-nascido entre a administração peridural precoce e tardia. As peridurais, exceto as peridurais ambulatoriais de baixa dosagem, também afetam a capacidade da mãe de se mover durante o trabalho de parto. Movimentos como caminhar ou mudar de posição podem ajudar a melhorar o conforto no parto e diminuir o risco de complicações.[8]
Alívio da dor em outras cirurgias
A analgesia peridural demonstrou ter vários benefícios após outras cirurgias, incluindo redução da necessidade do uso de opioides orais ou sistêmicos,[9] e redução do risco de problemas respiratórios pós-operatórios, infecções torácicas,[10] necessidade de transfusão de sangue,[11] e infartos do miocárdio.[12] O uso de analgesia epidural após a cirurgia no lugar da analgesia sistêmica tem menor probabilidade de diminuir a motilidade intestinal, o que ocorreria com a terapia opioide sistêmica por meio do bloqueio do sistema nervoso simpático.[11][13] Algumas cirurgias nas quais a analgesia espinhal pode ser usada incluem cirurgia abdominal inferior, cirurgia de membros inferiores e cirurgia perineal.[11][14][15]
Outros
A injeção de esteroides no espaço epidural às vezes é usada para tratar dor na raiz nervosa, dor radicular e inflamação causada por condições como hérnia de disco espinhal, doença degenerativa do disco e estenose espinhal.[16] O risco de complicações da administração de esteroides é baixo e as complicações geralmente são menores. O medicamento específico, a dose e a frequência de administração afetam o risco e a gravidade das complicações. As complicações da administração peridural de esteroides são semelhantes aos efeitos colaterais dos esteroides administrados de outras maneiras e podem incluir açúcar no sangue acima do normal, especialmente em pacientes com diabetes tipo 2.[16] Um tampão de sangue epidural consiste em uma pequena quantidade do próprio sangue de uma pessoa que é injetada no espaço epidural. Isso é feito como um método de selar um orifício ou vazamento na peridural.[17] O sangue injetado coagula no local da punção e fecha o vazamento.[18][19] Isso pode ser usado para tratar a cefaleia pós-punção dural e vazamento de líquido cefalorraquidiano devido à punção dural, que ocorre em aproximadamente 1,5% dos procedimentos de analgesia epidural. Uma pequena quantidade do próprio sangue de uma pessoa é injetada no espaço peridural, que coagula e fecha o local da punção.[20]
Contraindicações
O uso de analgesia e anestésico peridural é considerado seguro e eficaz na maioria das situações.A analgesia peridural é contraindicada em pessoas com infecções, como celulite próxima ao local da injeção ou coagulopatia grave.[20] Em alguns casos, pode ser contraindicado em pessoas com plaquetas baixas, aumento da pressão intracraniana ou diminuição do débito cardíaco.[20] Devido ao risco de progressão da doença, também é potencialmente contraindicado em pessoas com doença neurológica progressiva preexistente.[20] Algumas doenças cardíacas, como estenose das válvulas aórtica ou mitral, também são uma contraindicação ao uso da administração peridural, assim como a pressão arterial baixa ou hipovolemia.[16] Uma epidural geralmente não é usada em pessoas que estão recebendo terapia anticoagulante, pois ela aumenta o risco de complicações da epidural.[16]
Riscos e complicações
Além de bloquear os nervos que transmitem os sinais de dor, os anestésicos locais podem bloquear os nervos que transmitem outros sinais, embora as fibras nervosas sensoriais sejam mais sensíveis aos efeitos dos anestésicos locais do que as fibras nervosas motoras. Por essa razão, o controle adequado da dor geralmente pode ser obtido sem o bloqueio dos neurônios motores, o que, caso ocorresse, causaria uma perda do controle muscular. Dependendo do medicamento e da dose administrada, os efeitos podem durar apenas alguns minutos ou várias horas.[21] Como tal, uma epidural pode fornecer controle da dor sem tanto efeito na força muscular. Por exemplo, uma mulher em trabalho de parto que está recebendo analgesia contínua por meio de uma epidural pode não ter comprometimento de sua capacidade de se mover. Doses maiores de medicamentos têm maior probabilidade de resultar em efeitos colaterais.[22] Doses muito grandes de alguns medicamentos podem causar paralisia dos músculos intercostais e do diafragma torácico responsável pela respiração, o que pode causar depressão ou parada respiratória. Também pode resultar na perda de entrada do nervo simpático para o coração, o que pode causar uma redução significativa na frequência cardíaca e na pressão arterial.[22] Pessoas obesas, que deram à luz antes, aquelas com história de uso de opiáceos ou aquelas com dilatação cervical de mais de 7 cm têm maior risco de controle inadequado da dor.[23]
Se a dura-máter for perfurada acidentalmente durante a administração, pode fazer com que o líquido cefalorraquidiano vaze para o espaço epidural, causando uma cefaleia pós-punção da dura-máter.[24] Isso ocorre em aproximadamente 1 em 100 procedimentos peridurais. Essa cefaleia pode ser severa e durar vários dias, ou raramente semanas a meses, e é causada por uma redução na pressão do LCR. As cefaleias leves pós-punção dural podem ser tratadas com cafeína e gabapentina,[25] enquanto as cefaleias graves podem ser tratadas com um tampão sanguíneo peridural, embora a maioria dos casos desapareça espontaneamente com o tempo.[26] Complicações menos comuns, mas mais graves, incluem hematoma subdural e trombose venosa cerebral. O cateter peridural também pode raramente ser colocado inadvertidamente no espaço subaracnóideo, o que ocorre em menos de 1 em 1000 procedimentos. Se isso ocorrer, o líquido cefalorraquidiano pode ser aspirado livremente do cateter e usado para detectar o deslocamento. Quando isso ocorre, o cateter é retirado e recolocado em outro lugar, embora ocasionalmente nenhum fluido possa ser aspirado, apesar de uma punção dural.[26] Se a punção dural não for reconhecida, grandes doses de anestésico podem ser aplicadas diretamente no líquido cefalorraquidiano. Isso pode resultar em um bloqueio alto ou, mais raramente, em uma raquianestesia total, em que o anestésico é administrado diretamente no tronco cerebral, causando inconsciência e, às vezes, convulsões.[26]
As administrações peridurais também podem causar problemas de sangramento, incluindo "sangramento", que ocorre em aproximadamente 1 em 30–50 pessoas.[27] Isso ocorre quando as veias peridurais são puncionadas inadvertidamente com a agulha durante a inserção. É uma ocorrência comum e geralmente não é considerada um problema em pessoas com coagulação sanguínea normal. Problemas neurológicos permanentes de sangramento são extremamente raros, estimados em menos de 0,07% das ocorrências.[28] No entanto, as pessoas com coagulopatia podem apresentar risco de hematoma epidural, e aquelas com trombocitopenia podem sangrar mais do que o esperado. Uma revisão Cochrane de 2018 não encontrou evidências sobre o efeito das transfusões de plaquetas antes de uma punção lombar ou anestesia epidural para participantes que sofrem de trombocitopenia.[29] Não está claro se o sangramento relacionado à cirurgia grande em 24 horas e as complicações relacionadas à cirurgia em até 7 dias após o procedimento são afetados pelo uso epidural.[29]
As complicações raras da administração epidural incluem a formação de um abscesso epidural (1 em 145.000)[30] ou hematoma epidural (1 em 168.000),[30] lesão neurológica com duração superior a 1 ano (1 em 240.000),[30] paraplegia (1 em 250.000),,[31] e aracnoidite.[32] Raramente uma epidural pode causar a morte (1 em 100.000).[31] Em circunstâncias em que existem contraindicações, existem vários bloqueios do plano fascial que podem ser fornecidos em vez de uma epidural.[33]
Riscos específicos de medicações
Se a bupivacaína, um medicamento comumente administrado por via peridural, for inadvertidamente administrado em uma veia, pode causar excitação, nervosismo, formigamento ao redor da boca, zumbido, tremor, tontura, visão turva ou convulsões, bem como depressão do sistema nervoso central, perda de consciência, depressão respiratória e apneia. A bupivacaína destinada à administração peridural foi implicada em paradas cardíacas, resultando em morte quando administrada acidentalmente em uma veia em vez de no espaço peridural.[34][35] A administração de grandes doses de opioides no espaço epidural pode causar coceira e depressão respiratória..[36][37] A sensação de necessidade de urinar costuma ser significativamente diminuída ou completamente ausente após a administração de anestésicos locais epidurais ou opioides.[38] Por causa disso, um cateter urinário é frequentemente colocado durante a infusão epidural.[38]
Em muitas mulheres que recebem analgesia epidural durante o parto, a ocitocina também é usada para aumentar as contrações uterinas. Em um estudo que examinou a taxa de amamentação dois dias após a anestesia peridural durante o parto, a analgesia peridural usada em combinação com a ocitocina resultou em níveis mais baixos de ocitocina e prolactina materna em resposta à amamentação no segundo dia após o nascimento.[39] Isso resulta em uma diminuição na quantidade de leite produzida. A consequência destes efeitos da analgesia epidural é uma maior perda de peso.[40]
Técnica
Anatomia
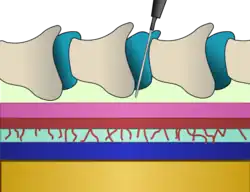
Uma epidural é injetada no espaço epidural, dentro do canal espinhal ósseo, mas fora da dura-máter. Em contato com a superfície interna da dura-máter está outra membrana chamada aracnoide, que contém o líquido cefalorraquidiano. Em adultos, a medula espinhal termina em torno do nível do disco entre L1 e L2, enquanto em neonatos ela se estende até L3, mas pode chegar até L4.[16] Abaixo da medula espinhal existe um feixe de nervos conhecido como cauda equina ou "cauda de cavalo". Consequentemente, as injeções peridurais lombares apresentam baixo risco de ferir a medula espinhal. A inserção de uma agulha epidural envolve a passagem de uma agulha entre os ossos, através dos ligamentos e no espaço epidural, sem perfurar a camada imediatamente abaixo contendo líquor sob pressão.[16]
Inserção
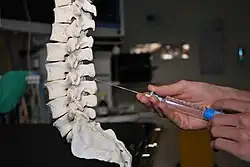
A administração peridural é um procedimento que exige que a pessoa que realiza a inserção seja tecnicamente proficiente para evitar complicações. A proficiência pode ser treinada usando bananas ou outras frutas como modelo.[41][42] A pessoa que recebe a epidural pode estar sentada ou deitada de lado ou de barriga para baixo.[16] O nível da coluna em que o cateter é colocado depende principalmente do local da operação pretendida - com base na localização da dor.[16] A crista ilíaca é um ponto de referência anatômico comumente usado para injeções epidurais lombares, já que esse nível corresponde aproximadamente à quarta vértebra lombar, que geralmente está bem abaixo da terminação da medula espinhal. A agulha Tuohy, desenhada com ponta curva de 90 graus e orifício lateral para redirecionar o cateter inserido verticalmente ao longo do eixo da coluna vertebral, pode ser inserida na linha média, entre os processos espinhosos. Ao usar uma abordagem paramediana, a ponta da agulha passa por uma prateleira de osso vertebral chamada lâmina até um pouco antes de atingir o ligamento amarelo e o espaço epidural..[43]
Junto com uma súbita perda de resistência à pressão no êmbolo da seringa, uma leve sensação de clique pode ser sentida pelo operador quando a ponta da agulha rompe o ligamento amarelo e entra no espaço epidural. Solução salina ou ar podem ser usados para identificar a localização no espaço epidural. Uma revisão sistemática de 2014 não mostrou diferença em termos de segurança ou eficácia entre o uso de solução salina e ar para esse propósito.[44] Além da técnica de perda de resistência, imagens diretas da colocação podem ser usadas. Isso pode ser realizado com um scanner de ultrassom portátil ou fluoroscopia (imagens móveis de raios-X). Após a colocação da ponta da agulha, um cateter ou um pequeno tubo é enfiado através da agulha no espaço peridural.[45] A agulha é então retirada sobre o cateter. O cateter é geralmente inserido de 4 a 6 cm no espaço epidural e geralmente é preso à pele com fita adesiva, semelhante a uma linha intravenosa.[46]
Uso e remoção
Se uma ação de curta duração for desejada, uma única dose de medicamento chamada bolus pode ser administrada. Depois disso, esse bolus pode ser repetido, se necessário, desde que o cateter permaneça intacto. Para um efeito prolongado, uma infusão contínua de medicamento pode ser usada. Há algumas evidências de que uma técnica de bolus intermitente automatizada pode fornecer melhor controle da dor do que uma técnica de infusão contínua, mesmo quando as doses totais administradas são idênticas.[47][48][49] Normalmente, os efeitos do bloqueio peridural são observados abaixo de um nível ou porção específica do corpo, determinado pelo local da injeção. Uma injeção mais elevada pode resultar na preservação da função nervosa nos nervos espinhais inferiores. Por exemplo, uma epidural torácica realizada para cirurgia abdominal superior pode não ter nenhum efeito na área ao redor dos genitais ou órgãos pélvicos.[50]
Técnicas combinadas raqui-peridural
Para alguns procedimentos em que tanto o início rápido de uma raquianestesia quanto os efeitos analgésicos pós-operatórios de uma epidural são desejados, as duas técnicas podem ser usadas em combinação. Isso é chamado de anestesia combinada raquidiana e epidural (CSE). O anestésico raquidiano pode ser administrado em um local e a epidural em um local adjacente. Como alternativa, após localizar o espaço epidural com a agulha Tuohy, uma agulha raquidiana pode ser inserida através da agulha Tuohy no espaço subaracnoide.[16] A dose raquidiana é então administrada, a agulha raquidiana retirada e o cateter peridural inserido normalmente. Esse método, conhecido como técnica de "agulha através da agulha", pode estar associado a um risco ligeiramente maior de colocar o cateter no espaço subaracnóideo.[51]
Recuperação
A analgesia peridural é geralmente bem tolerada, com tempo de recuperação rápido após a administração ser concluída e a peridural removida. O cateter peridural geralmente é removido quando é possível mudar com segurança para a administração oral de medicamentos, embora os cateteres possam permanecer com segurança no local por vários dias com pouco risco de infecção bacteriana,,[52][53][54] especialmente se a pele estiver preparada com uma solução de clorexidina.[55] Cateteres peridurais de túnel subcutâneo podem ser mantidos com segurança no local por períodos mais longos, com baixo risco de infecção ou outras complicações.[56][57] Independentemente da duração do uso, os efeitos de um medicamento administrado por via peridural, incluindo dormência se usado para analgesia, geralmente desaparecem algumas horas após a interrupção da epidural, com recuperação total da função normal em 24 horas.[58]
O uso de analgesia peridural durante o parto não tem efeito sobre se uma cesariana deve ser realizada em partos futuros. A analgesia peridural durante o parto geralmente também não tem efeitos negativos na saúde da mãe ou da criança em longo prazo.[3] O uso de analgesia epidural versus analgesia oral ou nenhuma analgesia não tem efeito sobre o tempo normal de internação hospitalar após o parto, a única diferença é que o cuidado deve ser realizado em torno do local de inserção epidural para prevenir infecção.[59] Após a analgesia epidural usada para cirurgia gastrointestinal, o tempo para recuperação da função gastrointestinal normal não é significativamente diferente do tempo de recuperação após analgesia intravenosa.[60] O uso de analgesia peridural durante cirurgias cardíacas pode encurtar o tempo que uma pessoa precisa de suporte ventilatório após a cirurgia, mas não se sabe se isso encurta a permanência hospitalar pós-operatória geral.[61]
História

O primeiro registro de uma injeção epidural data de 1885, quando o neurologista americano James Corning, de Acorn Hall em Morristown, NJ, usou a técnica para realizar um bloqueio neuroaxial. Corning inadvertidamente injetou 111 mg de cocaína no espaço epidural de um voluntário saudável do sexo masculino,[62] embora na época ele acreditasse que a estava injetando no espaço subaracnoide. Em seguida, em 1901, Fernand Cathelin relatou pela primeira vez o bloqueio intencional dos nervos sacral e coccígeo mais baixos através do espaço epidural por meio da injeção de anestésico local através do hiato sacral.[63] A técnica de perda de resistência foi descrita pela primeira vez por Achile Dogliotti em 1933, após o que Alberto Gutiérrez descreveu a técnica da gota suspensa. Ambas as técnicas agora são usadas para identificar quando a agulha foi colocada corretamente no espaço epidural.[64][20]
Em 1921, Fidel Pagés, um cirurgião militar espanhol, desenvolveu a técnica de anestesia peridural lombar de "injeção única",[65] que mais tarde foi popularizada pelo cirurgião italiano Achille Mario Dogliotti.[66] Posteriormente, em 1931, Eugen Aburel descreveu o uso de um cateter peridural contínuo para alívio da dor durante o parto.[67][64] Em 1941, Robert Hingson e Waldo Edwards registraram o uso de anestesia caudal contínua usando uma agulha permanente, após o que eles descreveram o uso de um cateter flexível para anestesia caudal contínua em uma mulher em trabalho de parto em 1942.[68] Em 1947, Manuel Curbelo descreveu a colocação de um cateter peridural lombar, e em 1979,[69] Behar relatou o primeiro uso de uma epidural para administrar narcóticos.[70]
Sociedade e cultura
Algumas pessoas continuam preocupadas com o fato de as mulheres que recebem analgesia peridural durante o trabalho de parto têm maior probabilidade de necessitar de cesariana, com base em estudos observacionais mais antigos. No entanto, evidências mostram que o uso de analgesia peridural durante o trabalho de parto não tem efeito estatisticamente significativo sobre a necessidade de cesárea.[71] Uma revisão da Cochrane de 2018 não encontrou aumento na taxa de partos cesáreos quando a analgesia peridural foi empregada.[3] No entanto, a analgesia epidural prolonga o segundo estágio do trabalho de parto em 15 a 30 minutos, o que pode aumentar o risco de o parto ser assistido por instrumentos.[72][73]
Nos Estados Unidos em 1998, foi relatado que mais da metade dos partos envolveu o uso de analgesia epidural,[74] e em 2008 isso aumentou para 61% dos nascimentos.[75] No Reino Unido, as epidurais são oferecidas pelo Serviço Nacional de Saúde para todas as mulheres durante o parto desde 1980. Em 1998, a analgesia epidural era usada no Reino Unido em quase 25% dos partos.[76] No Japão, a maioria dos partos ocorre em hospitais primários ou secundários nos quais a analgesia epidural não é oferecida.[77]
Em alguns países desenvolvidos, mais de 70% dos partos envolvem analgesia epidural.[78] Outros estudos mostraram que mulheres e imigrantes pertencentes a minorias têm menos probabilidade de receber analgesia epidural durante o parto.[79] Mesmo em países com cobertura universal de saúde, como o Canadá, fatores socioeconômicos, como raça, estabilidade financeira e educação influenciam a taxa de analgesia epidural das mulheres.[80] Uma pesquisa em 2014 descobriu que mais da metade das mulheres grávidas (79,5%) não sabiam o que era analgesia peridural ou para que era usada, enquanto 76,5% das mulheres usariam analgesia peridural se oferecida depois de lhes ser explicada para que servia.[81]
Ver também
Referências
- ↑ S.A, Priberam Informática. «Dicionário Priberam da Língua Portuguesa». Dicionário Priberam da Língua Portuguesa. Consultado em 5 de fevereiro de 2024
- ↑ Schrock, SD; Harraway-Smith, C (1 de março de 2012). «Labor analgesia». American Family Physician. 85 (5): 447–54. PMID 22534222
- ↑ a b c d Anim-Somuah M, Smyth RM, Cyna AM, Cuthbert A (2018). «Epidural versus non-epidural or no analgesia in labour». The Cochrane Database of Systematic Reviews. 5: CD000331. PMC 6494646
 . PMID 29781504. doi:10.1002/14651858.CD000331.pub4
. PMID 29781504. doi:10.1002/14651858.CD000331.pub4
- ↑ Buckley, Sarah (24 de janeiro de 2014). «Epidurals: risks and concerns for mother and baby». Mothering No.133. Midwifery Today with International Midwife (81): 21–3, 63–6. PMID 17447690
- ↑ Patel SS, Dunn CJ, Bryson HM (1996). «Epidural clonidine: a review of its pharmacology and efficacy in the management of pain during labour and postoperative and intractable pain». CNS Drugs. 6 (6): 474–497. doi:10.2165/00023210-199606060-00007
- ↑ «Anesthesia». Harvard University Press. Consultado em 18 de abril de 2014
- ↑ Sng BL, Leong WL, Zeng Y, Siddiqui FJ, Assam PN, Lim Y, Chan ES, Sia AT (2014). «Early versus late initiation of epidural analgesia for labour.». The Cochrane Database of Systematic Reviews. 10 (10): CD007238. PMID 25300169. doi:10.1002/14651858.CD007238.pub2
- ↑ Lothian JA (2009). «Safe, healthy birth: what every pregnant woman needs to know». J Perinat Educ. 18 (3): 48–54. PMC 2730905
 . PMID 19750214. doi:10.1624/105812409X461225
. PMID 19750214. doi:10.1624/105812409X461225
- ↑ Block BM, Liu SS, Rowlingson AJ, Cowan AR, Cowan JA, Wu CL (2003). «Efficacy of postoperative epidural analgesia: a meta-analysis». JAMA. 290 (18): 2455–63. PMID 14612482. doi:10.1001/jama.290.18.2455
- ↑ Ballantyne JC, Carr DB, deFerranti S, Suarez T, Lau J, Chalmers TC, Angelillo IF, Mosteller F (1998). «The comparative effects of postoperative analgesic therapies on pulmonary outcome: cumulative meta-analyses of randomized, controlled trials». Anesth Analg. 86 (3): 598–612. PMID 9495424. doi:10.1097/00000539-199803000-00032

- ↑ a b c Wilson IH, Allman KG (2006). Oxford handbook of anaesthesia. Oxford: Oxford University Press. p. 1038. ISBN 978-0-19-856609-0
- ↑ Beattie WS, Badner NH, Choi P (2001). «Epidural analgesia reduces postoperative myocardial infarction: a meta-analysis». Anesth Analg. 93 (4): 853–8. PMID 11574345. doi:10.1097/00000539-200110000-00010

- ↑ Gendall KA, Kennedy RR, Watson AJ, Frizelle FA (2007). «The effect of epidural analgesia on postoperative outcome after colorectal surgery». Colorectal Disease. 9 (7): 584–98; discussion 598–600. PMID 17506795. doi:10.1111/j.1463-1318.2007.1274.x
- ↑ Guay, Joanne; Kopp, Sandra (1 de março de 2019). «Epidural analgesia for adults undergoing cardiac surgery with or without cardiopulmonary bypass». The Cochrane Database of Systematic Reviews. 2019 (3): CD006715. ISSN 1469-493X. PMC 6396869
 . PMID 30821845. doi:10.1002/14651858.CD006715.pub3
. PMID 30821845. doi:10.1002/14651858.CD006715.pub3
- ↑ Salicath, Jon H.; Yeoh, Emily Cy; Bennett, Michael H. (30 de agosto de 2018). «Epidural analgesia versus patient-controlled intravenous analgesia for pain following intra-abdominal surgery in adults». The Cochrane Database of Systematic Reviews. 8 (10): CD010434. ISSN 1469-493X. PMC 6513588
 . PMID 30161292. doi:10.1002/14651858.CD010434.pub2
. PMID 30161292. doi:10.1002/14651858.CD010434.pub2
- ↑ a b c d e f g h i Schneider, Byron; Zheng, Patricia; Mattie, Ryan; Kennedy, David J. (2 de agosto de 2016). «Safety of epidural steroid injections». Expert Opinion on Drug Safety. 15 (8): 1031–1039. PMID 27148630. doi:10.1080/14740338.2016.1184246
- ↑ Tubben, Robert E.; Murphy, Patrick B. (2018), «Epidural Blood Patch», StatPearls Publishing, StatPearls, PMID 29493961, consultado em 31 de outubro de 2018
- ↑ White, Benjamin; Lopez, Victor; Chason, David; Scott, David; Stehel, Edward; Moore, William (2019-03-28). The lumbar epidural blood patch: A Primer. Applied Radiology. 48 (2): 25–30.
- ↑ Nath, Gita; Subrahmanyam, Maddirala (2011). «Headache in the parturient: Pathophysiology and management of post-dural puncture headache». Journal of Obstetric Anaesthesia and Critical Care (em inglês). 1 (2). 57 páginas. ISSN 2249-4472. doi:10.4103/2249-4472.93988

- ↑ a b c d e Silva M, Halpern SH (2010). «Epidural analgesia for labor: Current techniques». Local and Regional Anesthesia. 3: 143–53. PMC 3417963
 . PMID 23144567. doi:10.2147/LRA.S10237
. PMID 23144567. doi:10.2147/LRA.S10237
- ↑ Stark P (1979). «The effect of local anesthetic agents on afferent and motor nerve impulses in the frog». Archives Internationales de Pharmacodynamie et de Therapie. 237 (2): 255–66. PMID 485692
- ↑ a b Tobias JD, Leder M (outubro de 2011). «Procedural sedation: A review of sedative agents, monitoring, and management of complications». Saudi Journal of Anaesthesia. 5 (4): 395–410. PMC 3227310
 . PMID 22144928. doi:10.4103/1658-354X.87270
. PMID 22144928. doi:10.4103/1658-354X.87270
- ↑ Agaram R, Douglas MJ, McTaggart RA, Gunka V (2009). «Inadequate pain relief with labor epidurals: a multivariate analysis of associated factors». Int J Obstet Anesth. 18 (1): 10–4. PMID 19046867. doi:10.1016/j.ijoa.2007.10.008
- ↑ Wilson IH, Allman KG (2006). Oxford handbook of anaesthesia. Oxford: Oxford University Press. p. 20. ISBN 978-0-19-856609-0
- ↑ Basurto, Ona (15 de julho de 2015). «Drugs for treating headache after a lumbar puncture». The Cochrane Library. The Cochrane Database of Systematic Reviews. 2015 (7): CD007887. PMC 6457875
 . PMID 26176166. doi:10.1002/14651858.CD007887.pub3. Consultado em 16 de novembro de 2018.
. PMID 26176166. doi:10.1002/14651858.CD007887.pub3. Consultado em 16 de novembro de 2018. Caffeine proved to be effective in decreasing the number of people with PDPH and those requiring extra drugs (2 or 3 in 10 with caffeine compared to 9 in 10 with placebo). Gabapentin, theophylline and hydrocortisone also proved to be effective, relieving pain better than placebo
- ↑ a b c Troop M (2002). «Negative aspiration for cerebral fluid does not assure proper placement of epidural catheter.». AANA J. 60 (3): 301–3. PMID 1632158
- ↑ Shih CK, Wang FY, Shieh CF, Huang JM, Lu IC, Wu LC, Lu DV (2012). «Soft catheters reduce the risk of intravascular cannulation during epidural block—a retrospective analysis of 1,117 cases in a medical center». Kaohsiung J. Med. Sci. 28 (7): 373–6. PMID 22726899. doi:10.1016/j.kjms.2012.02.004

- ↑ Giebler RM, Scherer RU, Peters J (1997). «Incidence of neurologic complications related to thoracic epidural catheterization». Anesthesiology. 86 (1): 55–63. PMID 9009940. doi:10.1097/00000542-199701000-00009

- ↑ a b Estcourt, Lise J; Malouf, Reem; Hopewell, Sally; Doree, Carolyn; Van Veen, Joost (30 de abril de 2018). Cochrane Haematological Malignancies Group, ed. «Use of platelet transfusions prior to lumbar punctures or epidural anaesthesia for the prevention of complications in people with thrombocytopenia». Cochrane Database of Systematic Reviews (em inglês). 2018 (4): CD011980. PMC 5957267
 . PMID 29709077. doi:10.1002/14651858.CD011980.pub3
. PMID 29709077. doi:10.1002/14651858.CD011980.pub3
- ↑ a b c «Epidurals and risk: it all depends». Arquivado do original em 18 de fevereiro de 2012
- ↑ a b Wilson IH, Allman KG (2006). Oxford handbook of anaesthesia. Oxford: Oxford University Press. p. 21. ISBN 978-0-19-856609-0
- ↑ Rice I, Wee MY, Thomson K (janeiro de 2004). «Obstetric epidurals and chronic adhesive arachnoiditis». Br J Anaesth. 92 (1): 109–20. CiteSeerX 10.1.1.532.6709
 . PMID 14665562. doi:10.1093/bja/aeh009
. PMID 14665562. doi:10.1093/bja/aeh009
- ↑ Pawa, Amit; King, Christopher; Thang, Christopher; White, Leigh (fevereiro de 2023). «Erector spinae plane block: the ultimate 'plan A' block?». British Journal of Anaesthesia. 130 (5): 497–502. PMID 36775671. doi:10.1016/j.bja.2023.01.012

- ↑ Rosenblatt MA, Abel M, Fischer GW, Itzkovich CJ, Eisenkraft JB (2006). «Successful Use of a 20% Lipid Emulsion to Resuscitate a Patient after a Presumed Bupivacaine-related Cardiac Arrest». Anesthesiology. 105 (7): 217–8. PMID 16810015. doi:10.1097/00000542-200607000-00033

- ↑ Mulroy MF (2002). «Systemic toxicity and cardiotoxicity from local anesthetics: incidence and preventive measures.». Reg Anesth Pain Med. 27 (6): 556–61. PMID 12430104. doi:10.1053/rapm.2002.37127
- ↑ Jacobson L, Chabal C, Brody MC (1988). «A dose-response study of intrathecal morphine: efficacy, duration, optimal dose, and side effects». Anesthesia & Analgesia. 67 (11): 1082–8. PMID 3189898. doi:10.1213/00000539-198867110-00011

- ↑ Wüst HJ, Bromage PR (1987). «Delayed respiratory arrest after epidural hydromorphone». Anaesthesia. 42 (4): 404–6. PMID 2438964. doi:10.1111/j.1365-2044.1987.tb03982.x

- ↑ a b Baldini G, Bagry H, Aprikian A, Carli F (maio de 2009). «Postoperative urinary retention: anesthetic and perioperative considerations». Anesthesiology. 110 (5): 1139–57. PMID 19352147. doi:10.1097/ALN.0b013e31819f7aea

- ↑ Jonas K, Johansson LM, Nissen E, Ejdebäck M, Ransjö-Arvidson AB, Uvnäs-Moberg K (2009). «Effects of Intrapartum Oxytocin Administration and Epidural Analgesia on the Concentration of Plasma Oxytocin and Prolactin, in Response to Suckling During the Second Day Postpartum». Breastfeed Med. 4 (2): 71–82. PMID 19210132. doi:10.1089/bfm.2008.0002
- ↑ Takahashi Y, Uvnäs-Moberg K, Nissen E, Lidfors L, Ransjö-Arvidson AB, Jonas W (2021). «Epidural Analgesia With or Without Oxytocin, but Not Oxytocin Alone, Administered During Birth Disturbs Infant Pre-feeding and Sucking Behaviors and Maternal Oxytocin Levels in Connection With a Breastfeed Two Days Later». Frontiers in Neuroscience. 15. PMC 8276259
 . PMID 34267623. doi:10.3389/fnins.2021.673184
. PMID 34267623. doi:10.3389/fnins.2021.673184
- ↑ Raj D, Williamson RM, Young D, Russell D (2013). «A simple epidural simulator: a blinded study assessing the 'feel' of loss of resistance in four fruits.». Eur J Anaesthesiol. 30 (7): 405–8. PMID 23749185. doi:10.1097/EJA.0b013e328361409c

- ↑ Leighton BL (1989). «A greengrocer's model of the epidural space.». Anesthesiology. 70 (2): 368–9. PMID 2913877. doi:10.1097/00000542-198902000-00038

- ↑ Nagel, Sean J.; Reddy, Chandan G.; Frizon, Leonardo A.; Holland, Marshall T.; Machado, Andre G.; Gillies, George T.; Howard, Matthew A. (outubro de 2018). «Intrathecal Therapeutics: Device Design, Access Methods, and Complication Mitigation: INTRATHECAL THERAPEUTICS REVIEW». Neuromodulation: Technology at the Neural Interface. 21 (7): 625–640. PMID 28961351. doi:10.1111/ner.12693
- ↑ Antibas, Pedro L; do Nascimento Junior, Paulo; Braz, Leandro G; Vitor Pereira Doles, João; Módolo, Norma SP; El Dib, Regina (17 de julho de 2014). «Air versus saline in the loss of resistance technique for identification of the epidural space». Cochrane Database of Systematic Reviews. 2015 (7): CD008938. ISSN 1465-1858. PMC 7167505
 . PMID 25033878. doi:10.1002/14651858.cd008938.pub2
. PMID 25033878. doi:10.1002/14651858.cd008938.pub2
- ↑ Rapp HJ, Folger A, Grau T (2005). «Ultrasound-guided epidural catheter insertion in children». Anesthesia & Analgesia. 101 (2): 333–9, table of contents. PMID 16037140. doi:10.1213/01.ANE.0000156579.11254.D1

- ↑ Beilin Y, Bernstein HH, Zucker-Pinchoff B (1995). «The optimal distance that a multiorifice epidural catheter should be threaded into the epidural space». Anesth Analg. 81 (2): 301–4. PMID 7618719. doi:10.1097/00000539-199508000-00016

- ↑ Lim Y, Sia AT, Ocampo C (2005). «Automated regular boluses for epidural analgesia: a comparison with continuous infusion». Int J Obstet Anesth. 14 (4): 305–9. PMID 16154735. doi:10.1016/j.ijoa.2005.05.004
- ↑ Wong CA, Ratliff JT, Sullivan JT, Scavone BM, Toledo P, McCarthy RJ (2006). «A randomized comparison of programmed intermittent epidural bolus with continuous epidural infusion for labor analgesia». Anesthesia & Analgesia. 102 (3): 904–9. PMID 16492849. doi:10.1213/01.ane.0000197778.57615.1a

- ↑ Sia AT, Lim Y, Ocampo C (2007). «A comparison of a basal infusion with automated mandatory boluses in parturient-controlled epidural analgesia during labor». Anesthesia & Analgesia. 104 (3): 673–8. PMID 17312228. doi:10.1213/01.ane.0000253236.89376.60

- ↑ Basse L, Werner M, Kehlet H (2000). «Is urinary drainage necessary during continuous epidural analgesia after colonic resection?». Reg Anesth Pain Med. 25 (5): 498–501. PMID 11009235. doi:10.1053/rapm.2000.9537
- ↑ Simmons, Scott W; Dennis, Alicia T; Cyna, Allan M; Richardson, Matthew G; Bright, Matthew R (10 de outubro de 2019). «Combined spinal-epidural versus spinal anesthesia for caesarean section». Cochrane Database of Systematic Reviews. 10 (10): CD008100. PMC 6786885
 . PMID 31600820. doi:10.1002/14651858.CD008100.pub2
. PMID 31600820. doi:10.1002/14651858.CD008100.pub2
- ↑ Kost-Byerly S, Tobin JR, Greenberg RS, Billett C, Zahurak M, Yaster M (1998). «Bacterial colonization and infection rate of continuous epidural catheters in children». Anesth Analg. 86 (4): 712–6. PMID 9539589. doi:10.1097/00000539-199804000-00007

- ↑ Kostopanagiotou G, Kyroudi S, Panidis D, Relia P, Danalatos A, Smyrniotis V, Pourgiezi T, Kouskouni E, Voros D (2002). «Epidural catheter colonization is not associated with infection». Surgical Infections. 3 (4): 359–65. PMID 12697082. doi:10.1089/109629602762539571
- ↑ Yuan HB, Zuo Z, Yu KW, Lin WM, Lee HC, Chan KH (2008). «Bacterial colonization of epidural catheters used for short-term postoperative analgesia: microbiological examination and risk factor analysis». Anesthesiology. 108 (1): 130–7. PMID 18156891. doi:10.1097/01.anes.0000296066.79547.f3

- ↑ Kinirons B, Mimoz O, Lafendi L, Naas T, Meunier J, Nordmann P (2001). «Chlorhexidine versus povidone iodine in preventing colonization of continuous epidural catheters in children: a randomized, controlled trial». Anesthesiology. 94 (2): 239–44. PMID 11176087. doi:10.1097/00000542-200102000-00012

- ↑ Aram L, Krane EJ, Kozloski LJ, Yaster M (2001). «Tunneled epidural catheters for prolonged analgesia in pediatric patients». Anesth Analg. 92 (6): 1432–8. PMID 11375820. doi:10.1097/00000539-200106000-00016
- ↑ Bubeck J, Boos K, Krause H, Thies KC (2004). «Subcutaneous tunneling of caudal catheters reduces the rate of bacterial colonization to that of lumbar epidural catheters». Anesthesia & Analgesia. 99 (3): 689–93, table of contents. PMID 15333395. doi:10.1213/01.ANE.0000130023.48259.FB

- ↑ «Epidural». NHS (em inglês). UK National Health Service. 11 de março de 2020. Consultado em 2 de dezembro de 2020
- ↑ Cassanova, Robert (2018). Beckmann and Ling's obstetrics and gynecology 8th ed. Philadelphia: Wolters Kluwer. pp. 120–126. ISBN 978-1-4963-5309-2
- ↑ Shi, W.-Z.; Miao, Y.-L.; Yakoob, M. Y.; Cao, J.-B.; Zhang, H.; Jiang, Y.-G.; Xu, L.-H.; Mi, W.-D. (setembro de 2014). «Recovery of gastrointestinal function with thoracic epidural vs. systemic analgesia following gastrointestinal surgery: Analgesia and gastrointestinal function». Acta Anaesthesiologica Scandinavica. 58 (8): 923–932. PMID 25060245. doi:10.1111/aas.12375
- ↑ Jakobsen, Carl-Johan (março de 2015). «High Thoracic Epidural in Cardiac Anesthesia: A Review». Seminars in Cardiothoracic and Vascular Anesthesia. 19 (1): 38–48. PMID 25201889. doi:10.1177/1089253214548764
- ↑ Corning, JL (1885). «Spinal anaesthesia and local medication of the cord». New York Medical Journal. 42: 483–5
- ↑ Marx, GF (1994). «The first spinal anesthesia. Who deserves the laurels?». Regional Anesthesia. 19 (6): 429–30. PMID 7848956
- ↑ a b Goerig M, Freitag M, Standl T (dezembro de 2002). «One hundred years of epidural anaesthesia—the men behind the technical development». International Congress Series. 1242: 203–212. doi:10.1016/s0531-5131(02)00770-7
- ↑ Pagés, F (1921). «Anestesia metamérica». Revista de Sanidad Militar (em espanhol). 11: 351–4
- ↑ Dogliotti AM (1933). «Research and clinical observations on spinal anesthesia: with special reference to the peridural technique». Current Researches in Anesthesia & Analgesia. 12 (2): 59–65
- ↑ Curelaru I, Sandu L (junho de 1982). «Eugen Bogdan Aburel (1899–1975). The pioneer of regional analgesia for pain relief in childbirth». Anaesthesia. 37 (6): 663–9. PMID 6178307. doi:10.1111/j.1365-2044.1982.tb01279.x

- ↑ Edwards WB, Hingson RA (1942). «Continuous caudal anesthesia in obstetrics». American Journal of Surgery. 57 (3): 459–64. doi:10.1016/S0002-9610(42)90599-3
- ↑ Martinez Curbelo, M (1949). «Continuous peridural segmental anesthesia by means of a ureteral catheter». Current Researches in Anesthesia & Analgesia. 28 (1): 13–23. PMID 18105827. doi:10.1213/00000539-194901000-00002
- ↑ Behar, M; Olshwang, D; Magora, F; Davidson, J (1979). «Epidural morphine in treatment of pain». The Lancet. 313 (8115): 527–529. PMID 85109. doi:10.1016/S0140-6736(79)90947-4
- ↑ Seyb ST, Berka RJ, Socol ML, Dooley SL (1999). «Risk of cesarean delivery with elective induction of labour at term in nulliparous women». Obstet Gynecol. 94 (4): 600–607. PMID 10511367. doi:10.1016/S0029-7844(99)00377-4
- ↑ Liu EH, Sia AT (junho de 2004). «Rates of caesarean section and instrumental vaginal delivery in nulliparous women after low concentration epidural infusions or opioid analgesia: systematic review». BMJ. 328 (7453): 1410. PMC 421779
 . PMID 15169744. doi:10.1136/bmj.38097.590810.7C
. PMID 15169744. doi:10.1136/bmj.38097.590810.7C
- ↑ Halpern SH, Muir H, Breen TW, Campbell DC, Barrett J, Liston R, Blanchard JW (novembro de 2004). «A multicenter randomized controlled trial comparing patient-controlled epidural with intravenous analgesia for pain relief in labor». Anesthesia & Analgesia. 99 (5): 1532–8; table of contents. PMID 15502060. doi:10.1213/01.ANE.0000136850.08972.07

- ↑ Vincent RD, Jr; Chestnut, DH (15 de novembro de 1998). «Epidural analgesia during labor.». American Family Physician. 58 (8): 1785–92. PMID 9835854
- ↑ Osterman M, Martin JA (6 de abril de 2011). Epidural and Spinal Anesthesia Use During Labor: 27-state Reporting Area, 2008 (PDF) (Relatório). Centers for Disease Control and Prevention. Consultado em 1 de novembro de 2020
- ↑ Burnstein, R.; Buckland, R.; Pickett, J. A. (julho de 1999). «A survey of epidural analgesia for labour in the United Kingdom: Epidural analgesia for labour in the UK». Anaesthesia. 54 (7): 634–640. PMID 10417453. doi:10.1046/j.1365-2044.1999.00894.x

- ↑ Suzuki, R; Horiuchi, S; Ohtsu, H (setembro de 2010). «Evaluation of the labor curve in nulliparous Japanese women.». American Journal of Obstetrics and Gynecology. 203 (3): 226.e1–6. PMID 20494329. doi:10.1016/j.ajog.2010.04.014
- ↑ Bucklin, BA; Hawkins, JL; Anderson, JR; Ullrich, FA (setembro de 2005). «Obstetric anesthesia workforce survey: twenty-year update.». Anesthesiology. 103 (3): 645–53. PMID 16129992. doi:10.1097/00000542-200509000-00030

- ↑ Glance, LG; Wissler, R; Glantz, C; Osler, TM; Mukamel, DB; Dick, AW (janeiro de 2007). «Racial differences in the use of epidural analgesia for labor.». Anesthesiology. 106 (1): 19–25. PMID 17197841. doi:10.1097/00000542-200701000-00008

- ↑ Liu, N; Wen, SW; Manual, DG; Katherine, W; Bottomley, J; Walker, MC (março de 2010). «Social disparity and the use of intrapartum epidural analgesia in a publicly funded health care system.». American Journal of Obstetrics and Gynecology. 202 (3): 273.e1–8. PMID 20045506. doi:10.1016/j.ajog.2009.10.871
- ↑ Okojie, NQ; Isah, EC (outubro de 2014). «Perception of Epidural Analgesia for Labour Among Pregnant Women in a Nigerian Tertiary Hospital Setting». Journal of the West African College of Surgeons. 4 (4): 142–62. PMC 4866730
 . PMID 27182515
. PMID 27182515