Aeroembolismo
| Embolia de ar | |
|---|---|
| Sinônimos | Embolia gasosa |
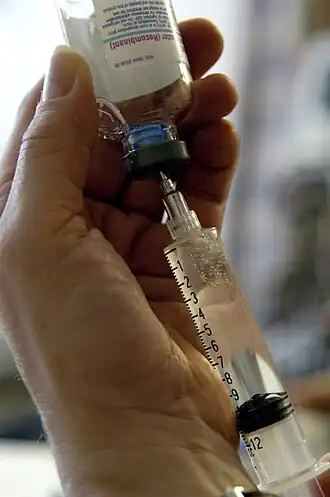 | |
| A injeção de drogas pode ser uma causa potencial para embolias de ar. | |
| Especialidade | Medicina intensiva |
| Sintomas | Hipotensão, cefaleia, vertigem, tontura |
| Complicações | Coma |
| Duração | Rápida |
| Fatores de risco | Mergulho, abuso de substâncias, uso inadequado de agulhas, doença de descompressão |
| Classificação e recursos externos | |
| DiseasesDB | 313 |
| eMedicine | 761367 |
| MeSH | D004618 |
Uma embolia de ar, também conhecida como embolia gasosa, é um bloqueio vascular causado por uma ou mais bolhas de ar ou de outro gás no sistema circulatório.[1] O ar pode ser introduzido na circulação durante procedimentos cirúrgicos, em lesões por superexpansão pulmonar (barotrauma), durante a descompressão e em outras situações. Em plantas, embolias de ar também podem ocorrer no xilema de plantas vasculares, especialmente quando estas sofrem estresse hídrico.[2]
Mergulhadores podem desenvolver embolia gasosa arterial como consequência de lesões por superexpansão pulmonar. O gás respirado, introduzido no sistema venoso dos pulmões devido ao barotrauma pulmonar, não é retido nos capilares alveolares e, consequentemente, é transportado para o restante do corpo através das artérias sistêmicas, o que representa alto risco de embolia. Bolhas de gás inerte formadas durante a descompressão são geralmente originadas no lado venoso da circulação sistêmica, onde as concentrações de gás inerte são mais elevadas; normalmente, estas bolhas são retidas nos capilares pulmonares e eliminadas sem causar sintomas. Se, porém, forem desviadas para a circulação sistêmica por meio de um forame oval patente, podem alcançar o cérebro – ocasionando um acidente vascular cerebral – ou as artérias coronárias, podendo provocar isquemia miocárdica, além de outras regiões, onde as consequências costumam ser menos graves. O primeiro socorro consiste na administração de oxigenoterapia com a maior concentração prática de oxigênio, no tratamento do choque e no transporte imediato para um hospital, onde a recompressão terapêutica e a oxigenoterapia hiperbárica são os tratamentos definitivos.
Sinais e sintomas

Em cirurgia
Os sintomas incluem:[3]
- Hipotensão (pressão arterial anormalmente baixa)
- Falta de ar
Em mergulhadores
Sintomas de embolia gasosa arterial incluem:[4][5]
- Perda de consciência
- Cessação da respiração
- Vertigem
- Convulsões
- Tremores
- Perda de coordenação
- Perda do controle das funções corporais
- Dormência
- Paralisia
- Fadiga extrema
- Fraqueza nas extremidades
- Áreas com sensação anormal
- Anormalidades visuais
- Anormalidades auditivas
- Alterações de personalidade
- Comprometimento cognitivo
- Náusea ou vômitos
- Escarro sanguinolento
- Sintomas de outras consequências da superexpansão pulmonar, como pneumotórax, enfisema subcutâneo ou mediastinal, também podem estar presentes.
Causas
Procedimentos intervencionistas
Procedimentos de radiologia intervencionista, cardíacos e neurocirúrgicos podem predispor à embolia de ar.[1] Além disso, o uso crescente de injetores de bomba para administração de contraste e a realização de intervenções percutâneas nos pulmões aumentam o risco de embolia de ar.[6]
Doença por descompressão
Embolia gasosa é um distúrbio de mergulho experimentado por mergulhadores que respiram gases sob pressão ambiente e pode ocorrer de duas maneiras distintas:
- Barotrauma pulmonar: Bolhas de ar podem entrar na corrente sanguínea como consequência de um trauma intenso no revestimento pulmonar após uma ascensão rápida, mantendo a respiração; o ar retido nos pulmões expande até que os tecidos se rompam (barotrauma pulmonar). Isso ocorre de forma súbita, visto que os pulmões fornecem poucos sinais de alerta até o rompimento. O mergulhador costuma emergir com dor e aflição, podendo apresentar espuma na boca ou expectorar sangue. O barotrauma pulmonar é, geralmente, evidente e se manifesta de maneira distinta da Doença de descompressão.
- Doença por descompressão: Bolhas de gás inerte formam-se na corrente sanguínea se o gás dissolvido no sangue, sob pressão durante o mergulho, não for eliminado em solução durante a subida. Os sintomas podem ser sutis, não imediatamente perceptíveis, e desenvolver-se algum tempo após a emergência.
Barotrauma pulmonar induzido pelo ventilador
Trauma pulmonar também pode causar embolia de ar. Isso pode ocorrer após o paciente ser colocado em ventilação mecânica, quando o ar é forçado para dentro de uma veia ou artéria lesionada, causando morte súbita. [carece de fontes] Prender a respiração durante a subida em mergulho com cilindro pode igualmente empurrar o ar dos pulmões para as artérias ou veias pulmonares, devido à diferença de pressão.[7]
Injeção direta
O ar pode ser injetado diretamente em uma veia ou artéria de forma acidental durante procedimentos clínicos.[8][9] O uso inadequado de uma seringa para remover meticulosamente o ar das tubulações vasculares de um circuito de hemodiálise pode permitir sua entrada no sistema vascular.[10] A embolia aérea venosa é uma complicação rara de procedimentos diagnósticos e terapêuticos que envolvem a cateterização de veias ou artérias.[11] Se ocorrer uma embolia significativa, os sistemas cardiovascular, pulmonar ou o sistema nervoso central podem ser afetados.[8][11] Intervenções para remover ou mitigar a embolia podem incluir procedimentos para reduzir o tamanho das bolhas ou a remoção do ar do átrio direito.[11]
A dose letal para humanos é teoricamente considerada entre 3 e 5 mL por kg. Estima-se que a introdução de 300–500 mL de gás a uma taxa de 100 mL por segundo seria fatal.[12]
Mecanismo
A embolia de ar pode ocorrer sempre que um vaso sanguíneo estiver aberto e houver um gradiente de pressão que favoreça a entrada do gás. Como a pressão circulatória na maioria das artérias e veias supera a pressão atmosférica, uma embolia de ar raramente ocorre quando há lesão vascular. Em veias situadas acima do coração, como na cabeça e no pescoço, a pressão venosa pode ser inferior à atmosférica, permitindo a entrada de ar em caso de lesão.[13] Esse fato explica por que os cirurgiões devem ter extremo cuidado ao operar no cérebro e inclinar a cabeceira da cama para baixo durante a inserção ou remoção de um cateter venoso central das veias jugular ou subclávia. [carece de fontes]
Quando o ar entra nas veias, ele segue para o lado direito do coração e, a partir daí, para os pulmões.[14] Isso pode causar constrição dos vasos pulmonares, elevando a pressão no lado direito do coração[carece de fontes]. Se essa pressão aumentar o suficiente em um paciente que esteja entre os 20% a 30% da população com Forame oval patente, a bolha gasosa pode atravessar para o lado esquerdo do coração e, daí, ser direcionada ao cérebro ou às artérias coronárias.[carece de fontes] Essas bolhas são responsáveis pelos sintomas mais graves da embolia gasosa.
A embolia aérea venosa ou pulmonar ocorre quando o ar que entra nas veias sistêmicas é transportado para o lado direito do coração e, daí, para as artérias pulmonares, onde pode se alojar, bloqueando ou reduzindo o fluxo sanguíneo.[15] O gás na circulação venosa pode ocasionar complicações cardíacas por obstruir a circulação pulmonar ou formando um "air-lock", elevando a pressão venosa central e reduzindo as pressões arteriais pulmonares e sistêmicas.[15][16] Experimentos em animais demonstram que a quantidade de gás necessária para causar embolia é bastante variável.[9] Relatos de casos sugerem que a injeção de mais de 100 mL de ar no sistema venoso, a taxas superiores a 100 mL/s, pode ser fatal.[17] Embolias venosas volumosas e sintomáticas também podem ocorrer durante descompressões rápidas em mergulhos severos ou acidentes de descompressão, afetando a circulação pulmonar e resultando em dificuldade respiratória e hipóxia.
A embolia gasosa em uma artéria sistêmica, denominada embolia gasosa arterial (AGE), é mais grave que a embolia venosa, pois uma bolha de gás em uma artéria pode interromper diretamente o fluxo sanguíneo para a área irrigada por ela. Os sintomas da AGE dependem da região atingida e podem ser equivalentes a um acidente vascular cerebral – quando ocorre embolia arterial cerebral (CAGE) – ou a um infarto do miocárdio caso o coração seja afetado.[7] A quantidade de ar que causa sintomas varia conforme a localização – 2 mL de ar na circulação cerebral podem ser fatais, enquanto 0,5 mL injetados em uma artéria coronária podem provocar parada cardíaca.[18][19]
Prevenção e rastreamento
Se houver suspeita de Forame oval patente, pode ser realizado um exame por ecocardiografia para diagnosticar o defeito. Neste teste, bolhas minúsculas são introduzidas na veia do paciente – produzidas pela agitação de solução salina em uma seringa – e, em seguida, injetadas na veia do braço. Alguns segundos depois, essas bolhas podem ser claramente visualizadas na imagem do ultrassom enquanto transitam pelo átrio e ventrículo direitos. Durante o exame, pode-se observar as bolhas atravessando um defeito septal ou, alternativamente, o forame oval patente pode ser aberto temporariamente ao se solicitar que o paciente realize a manobra de Valsalva enquanto as bolhas passam pelo coração direito – ação que abre o forame e permite visualizar as bolhas no coração esquerdo. Embora tais bolhas sejam pequenas demais para causar danos no teste, o diagnóstico pode alertar para o risco de problemas decorrentes de bolhas maiores, formadas durante atividades como o mergulho, em que as bolhas podem aumentar durante a descompressão.[20][21] Um teste para forame oval patente pode ser recomendado para mergulhadores que planejam se submeter a estresses elevados de descompressão, especialmente em mergulhos técnicos profundos.
Diagnóstico
Como regra geral, qualquer mergulhador que tenha respirado gás sob pressão, independentemente da profundidade, e que chegue à superfície inconsciente, perca a consciência logo após a ascensão ou apresente sintomas neurológicos em até aproximadamente 10 minutos após emergir deve ser considerado como acometido por embolia gasosa arterial.[5]
Os sintomas da embolia gasosa arterial podem estar presentes, porém mascarados por efeitos ambientais – como a hipotermia – ou por dores decorrentes de outras causas. Assim, recomenda-se a realização de um exame neurológico quando houver suspeita de lesão por superexpansão pulmonar. Em alguns casos, os sintomas da Doença de descompressão podem ser muito semelhantes – ou mesmo coexistir – com os da embolia gasosa arterial; a história do mergulho frequentemente ajuda a descartar a doença por descompressão, e a presença de outros sinais de lesão por superexpansão pulmonar aumenta a probabilidade de embolia gasosa.[5]
Tratamento
Uma bolha de ar de grande volume no coração – como pode ocorrer após certos traumas que permitem o acesso livre do ar a grandes veias – pode se manifestar com um murmúrio contínuo do tipo "machinery". É essencial posicionar o paciente o mais rapidamente possível na posição de Trendelenburg (cabeça para baixo) e no lado esquerdo (decúbito lateral esquerdo). A posição de Trendelenburg favorece que uma bolha de ar no ventrículo esquerdo se mantenha afastada dos orifícios das artérias coronárias (localizados próximos à válvula aórtica), impedindo que as bolhas se desloquem e causem um infarto do miocárdio. O decúbito lateral esquerdo ajuda a reter o ar na região não-dependente do ventrículo direito, aumentando a chance de que este permaneça nesta posição em vez de progredir para a artéria pulmonar e obstruí-la. Essa estratégia também previne que o ar atravesse um potencial forame oval (presente em até 30% dos adultos) e seja transportado para o ventrículo esquerdo, de onde poderia embolizar para artérias distais – ocasionando, por exemplo, um acidente vascular cerebral.[15][22]
A administração de oxigênio em alta concentração é recomendada para ambas as situações – embolia venosa e arterial – com o intuito de reduzir a isquemia e acelerar a diminuição do tamanho das bolhas.[10]
No caso da embolia venosa, a posição de Trendelenburg ou decúbito lateral esquerdo pode reposicionar a bolha no ventrículo direito, permitindo a passagem do sangue sob ela.[23]
A oxigenoterapia hiperbárica – com administracão de oxigênio a 100% – é recomendada para pacientes com sinais clínicos de embolia gasosa arterial, uma vez que acelera a remoção do nitrogênio das bolhas por dissolução e melhora a oxigenação dos tecidos. Esse tratamento é especialmente indicado para casos com envolvimento cardiopulmonar ou neurológico. O tratamento precoce oferece os melhores resultados, podendo ser eficaz até mesmo 30 horas após a lesão.[10]
Tratamento de mergulhadores
O atendimento com oxigenoterapia de primeiros socorros é útil para vítimas suspeitas de embolia gasosa ou para mergulhadores que tenham realizado ascensões rápidas ou omitido paradas de descompressão.[24] A maioria dos reaparelhos de circuito fechado pode fornecer concentrações sustentadas de gás respiratório enriquecido em oxigênio e pode ser utilizada como alternativa aos reanimadores de oxigênio de circuito aberto. Contudo, o oxigênio puro administrado por meio de cilindro, via máscara sem reinalação, é a forma ideal de fornecer oxigênio a um paciente com doença por descompressão.[7]

A recompressão é o tratamento mais eficaz – embora lento – para a embolia gasosa em mergulhadores.[16] Normalmente, o procedimento é realizado em uma câmara hiperbárica. Com o aumento da pressão, a solubilidade do gás aumenta, o que reduz o tamanho das bolhas por acelerar sua absorção no sangue e tecidos. Além disso, os volumes das bolhas diminuem de forma inversamente proporcional à pressão ambiente, conforme descrito pela Lei de Boyle. Na câmara hiperbárica, o paciente pode respirar oxigênio a 100% sob pressões ambientais equivalentes a uma profundidade de até 18 metros de água. Sob essas condições, o oxigênio difunde-se para as bolhas, deslocando o nitrogênio e dissolvendo-o no sangue.[carece de fontes] Bolhas constituídas por oxigênio são melhor toleradas.[15] A difusão de oxigênio para o sangue e tecidos sob condições hiperbáricas pode apoiar áreas de difícil perfusão devido à obstrução arterial pelas bolhas, colaborando para a redução da lesão isquêmica.[carece de fontes] Os efeitos do oxigênio hiperbárico também contrabalançam danos resultantes da reperfusão em áreas previamente isquêmicas, danos esses mediados pelos leucócitos.[carece de fontes]
Complicações
Alta incidência de recaída após o tratamento com oxigenoterapia hiperbárica, devido ao edema cerebral tardio.[25]
Ver também
Referências
- ↑ a b McCarthy CJ, Behravesh S, Naidu SG, Oklu R (outubro de 2016). «Air Embolism: Practical Tips for Prevention and Treatment». Journal of Clinical Medicine. 5 (11). 93 páginas. PMC 5126790
 . PMID 27809224. doi:10.3390/jcm5110093
. PMID 27809224. doi:10.3390/jcm5110093
- ↑ «Indução de embolia de ar em condutos do xilema com diâmetros predefinidos». academic.oup.com. Consultado em 19 de outubro de 2023
- ↑ Mirski MA, Lele AV, Fitzsimmons L, Toung TJ (janeiro de 2007). «Diagnosis and treatment of vascular air embolism». Anesthesiology. 106 (1): 164–177. PMID 17197859. doi:10.1097/00000542-200701000-00026

- ↑ «Capítulo 17». US Navy Diving Manual Rev. 7 Change A (PDF). [S.l.: s.n.] 2018
- ↑ a b c US Navy (2006). US Navy Diving Manual 6ª ed. Estados Unidos: US Naval Sea Systems Command. Consultado em 15 de junho de 2008. Cópia arquivada em 2 de maio de 2008
- ↑ Emby DJ, Ho K (2006). «Air embolus revisited - a diagnostic and interventional radiological perspective (bubble trouble and the dynamic Mercedes Benz sign)». SA Journal of Radiology (em inglês). 10 (1): 3–7. ISSN 2078-6778. doi:10.4102/sajr.v10i1.186

- ↑ a b c Emergency Medical Responder 3rd Can Ed. Pearson, 2010 pp.474
- ↑ a b Judge C, Mello S, Bradley D, Harbison J (2017). «A Systematic Review of the Causes and Management of Ischaemic Stroke Caused by Nontissue Emboli». Stroke Research and Treatment. 2017. 7565702 páginas. PMC 5662829
 . PMID 29123937. doi:10.1155/2017/7565702
. PMID 29123937. doi:10.1155/2017/7565702
- ↑ a b van Hulst RA, Klein J, Lachmann B (setembro de 2003). «Gas embolism: pathophysiology and treatment». Clinical Physiology and Functional Imaging. 23 (5): 237–246. PMID 12950319. doi:10.1046/j.1475-097x.2003.00505.x
- ↑ a b c Emby, DJ; Ho, K (março de 2006). «Air embolus revisited – a diagnostic and interventional radiological perspective (bubble trouble and the dynamic Mercedes Benz sign)». South African Journal of Radiology. 10 (1): 3–7. doi:10.4102/sajr.v10i1.186

- ↑ a b c Orebaugh SL (agosto de 1992). «Venous air embolism: clinical and experimental considerations». Critical Care Medicine. 20 (8): 1169–1177. PMID 1643897. doi:10.1097/00003246-199208000-00017
- ↑ Gordy S, Rowell S (janeiro de 2013). «Vascular air embolism». International Journal of Critical Illness and Injury Science. 3 (1): 73–76. PMC 3665124
 . PMID 23724390. doi:10.4103/2229-5151.109428
. PMID 23724390. doi:10.4103/2229-5151.109428
- ↑ Pant D, Narani KK, Sood J (janeiro de 2010). «Significant air embolism: A possibility even with collapsible intravenous fluid containers when used with rapid infuser system». Indian Journal of Anaesthesia. 54 (1): 49–51. PMC 2876914
 . PMID 20532073. doi:10.4103/0019-5049.60498
. PMID 20532073. doi:10.4103/0019-5049.60498
- ↑ Emergency Medical Responder 3rd Can Ed. Pearson, 2010 pp.45
- ↑ a b c d Liza C O'Dowd(MD), Mark A Kelley (MD). «Air Embolism». Chinese Medical & Biological Informatics. Consultado em 11 de maio de 2011. Cópia arquivada em 17 de julho de 2011
- ↑ a b Undersea and Hyperbaric Medical Society. «Air or Gas Embolism». Consultado em 19 de maio de 2008. Cópia arquivada em 2 May 2008 Verifique data em:
|arquivodata=(ajuda) - ↑ Platz E (agosto de 2011). «Tangential gunshot wound to the chest causing venous air embolism: a case report and review». The Journal of Emergency Medicine. 41 (2): e25–e29. PMID 18799282. doi:10.1016/j.jemermed.2008.01.023
- ↑ Ho AM (julho de 1999). «Is emergency thoracotomy always the most appropriate immediate intervention for systemic air embolism after lung trauma?». Chest. 116 (1): 234–237. PMID 10424531. doi:10.1378/chest.116.1.234
- ↑ Venous Air Embolism no eMedicine
- ↑ Staff. «Testes e diagnóstico». Forame oval patente. Mayo Foundation for Medical Education and Research. Consultado em 19 fevereiro 2017
- ↑ Erro Lua em Módulo:Citação/CS1 na linha 1433: attempt to index local 'vparam' (a nil value).
- ↑ Brunicardi, F. Schwartz's Principles of Surgery, 9ª Ed, McGraw Hill, 2009. p. 144
- ↑ Raskin JM, Benjamine E, Iberti TJ. (1985)Venous air embolism: Case report and review. Mt Sinai J Med. 1985;52:367.
- ↑ Longphre JM, Denoble PJ, Moon RE, Vann RD, Freiberger JJ (2007). «First aid normobaric oxygen for the treatment of recreational diving injuries». Undersea & Hyperbaric Medicine. 34 (1): 43–49. OCLC 26915585. PMID 17393938. Consultado em 30 de maio de 2008. Cópia arquivada em 13 junho 2008
- ↑ Pearson RR, Goad RF (dezembro de 1982). «Delayed cerebral edema complicating cerebral arterial gas embolism: case histories». Undersea Biomedical Research. 9 (4): 283–296. PMID 7168093