Tampão hepático epidural
Um tampão de sangue epidural (EBP) é um procedimento cirúrgico que utiliza sangue autólogo, ou seja, o próprio sangue do paciente, para fechar um ou muitos orifícios na dura-máter da espinal medula, que ocorreram como complicação de uma punção lombar ou colocação epidural.[1][2] A dura perfurada causa fuga de líquido cefalorraquidiano (fuga de LCR).[1] O procedimento pode ser utilizado para aliviar a cefaleias ortostáticas, mais comummente a cefaleia pós-punção dural (CPPD).
Este procedimento apresenta os riscos típicos de qualquer procedimento epidural. As TPE são geralmente administradas perto do local da fuga do líquido cefalorraquidiano (fuga do LCR), mas em alguns casos a parte superior da coluna vertebral é o alvo.[3] Uma agulha epidural é inserida no espaço epidural como procedimento epidural tradicional. O sangue modula a pressão do LCR e forma um coágulo, selando a fuga.[4][5][6] As EBP foram descritas pela primeira vez pelo anestesiologista norte-americano Turan Ozdil e pelo cirurgião James B Gormley por volta de 1960.[7]
Os EBP são um procedimento invasivo, mas são seguros e eficazes. Por vezes, é necessária uma intervenção adicional, podendo ser administrados adesivos repetidos até que os sintomas desapareçam.[6][4][8] É considerado o tratamento padrão de ouro para a CPPD. Os efeitos secundários comuns incluem dor nas costas e dor de cabeça. A hipertensão intracraniana de rebound em pessoas com hipotensão intracraniana espontânea (SIH) é comum, e as pessoas com SIH podem ter menos sucesso com as EBP. Embora o procedimento utilize sangue, não apresenta um risco infeccioso significativo, mesmo em pessoas imunocomprometidas.[9] O procedimento não é totalmente benigno — foram notificados sete casos de aracnoidite como resultado da administração.[10]
Utilizações
As EBP são administradas para cefaleias ortostáticas espontâneas ou relacionadas com o tratamento.[11] O procedimento é mais frequentemente utilizado para aliviar a CPPD após uma injeção epidural ou punção lombar.
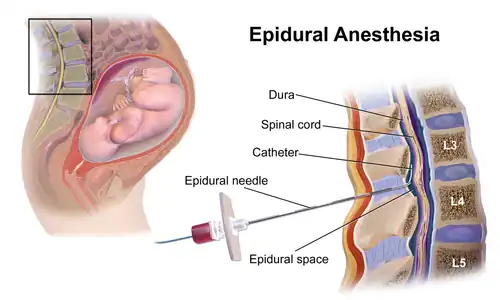
A cefaleia pós-punção dural (CPPD) é um efeito secundário da raquianestesia, em que o médico perfura acidentalmente a dura com a agulha raquidiana e provoca fugas de LCR. Fatores como a gravidez, o baixo índice de massa corporal, ser mulher e jovem aumentam o risco de perfuração dural.[12][7] A população mais comummente em risco são as doentes grávidas, pois são geralmente mulheres jovens, que são geralmente submetidas à colocação de anestesia epidural para controlo da dor. Estima-se que a probabilidade de ocorrer uma perfuração dural como resultado da colocação de um cateter epidural seja de 1,5%, ocorrendo CPPD em até 50% destes casos.[6][3]
As perfurações durais apresentam geralmente dor de cabeça ou dor nas costas até 3 dias após o procedimento.[13] A dor de cabeça provoca dor na testa e na parte de trás da cabeça. Uma característica distintiva entre a CPPD e outros tipos de dores de cabeça é a exacerbação da dor de cabeça quando se está de pé, e não é pulsátil como as dores de cabeça de tensão comuns.[13] Como resultado, muitos médicos aconselham os doentes a deitarem-se e a hidratarem-se bem para minimizar o risco, mas a eficácia desta prática tem sido questionada.[3]
A maioria das PDPH são autolimitadas, pelo que os adesivos epidurais de sangue são utilizados apenas para pessoas com casos moderados a graves que não respondem ao tratamento conservador.[2][9] Nestes doentes, a dor de cabeça é geralmente tão forte que afeta a capacidade do doente para realizar tarefas diárias normais e, em casos de mulheres no pós-parto, a preocupação é que não consigam cuidar de si ou dos seus recém-nascidos.[13]
Referências
- ↑ a b Ahn, Curie; Lee, Eugene; Lee, Joon Woo; Chee, Choong Guen; Kang, Yusuhn; Kang, Heung Sik (1 de abril de 2019). «Two-site blind epidural blood patch versus targeted epidural blood patch in spontaneous intracranial hypotension». Journal of Clinical Neuroscience (em inglês). 62: 147–154. PMID 30497854. doi:10.1016/j.jocn.2018.11.039
- ↑ a b Tubben, Robert E.; Jain, Sameer; Murphy, Patrick B. (2022), «Epidural Blood Patch», Treasure Island (FL): StatPearls Publishing, StatPearls, PMID 29493961, consultado em 20 de janeiro de 2022
- ↑ a b c Apfel, C.C.; Saxena, A; Cakmakkaya, O.S.; Gaiser, R; George, E; Radke, O (setembro de 2010). «Prevention of postdural puncture headache after accidental dural puncture: a quantitative systematic review». British Journal of Anaesthesia. 105 (3): 255–263. ISSN 0007-0912. PMID 20682567. doi:10.1093/bja/aeq191

- ↑ a b «Statement on Post-Dural Puncture Headache Management». American Society of Anesthesiologists. 13 de outubro de 2021
- ↑ D'Antona, Linda; Jaime Merchan, Melida Andrea; Vassiliou, Anna; Watkins, Laurence Dale; Davagnanam, Indran; Toma, Ahmed Kassem; Matharu, Manjit Singh (1 de março de 2021). «Clinical Presentation, Investigation Findings, and Treatment Outcomes of Spontaneous Intracranial Hypotension Syndrome: A Systematic Review and Meta-analysis». JAMA Neurology. 78 (3): 329–337. ISSN 2168-6157. PMC 7783594
 . PMID 33393980. doi:10.1001/jamaneurol.2020.4799
. PMID 33393980. doi:10.1001/jamaneurol.2020.4799
- ↑ a b c Choi, Peter T.; Galinski, Saramin E.; Takeuchi, Lawrence; Lucas, Stefan; Tamayo, Carmen; Jadad, Alejandro R. (1 de maio de 2003). «PDPH is a common complication of neuraxial blockade in parturients: a meta-analysis of obstetrical studies». Canadian Journal of Anesthesia (em inglês). 50 (5): 460–469. ISSN 1496-8975. PMID 12734154. doi:10.1007/BF03021057

- ↑ a b Wu, Christopher L.; Rowlingson, Andrew J.; Cohen, Seth R.; Michaels, Robert K.; Courpas, Genevieve E.; Joe, Emily M.; Liu, Spencer S. (setembro de 2006). «Gender and post-dural puncture headache». Anesthesiology. 105 (3): 613–618. ISSN 0003-3022. PMID 16931996. doi:10.1097/00000542-200609000-00027

- ↑ Nath, Gita; Subrahmanyam, Maddirala (2011). «Headache in the parturient: Pathophysiology and management of post-dural puncture headache». Journal of Obstetric Anaesthesia and Critical Care (em inglês). 1 (2). 57 páginas. ISSN 2249-4472. doi:10.4103/2249-4472.93988

- ↑ a b Shin, Hwa Yong (18 de janeiro de 2022). «Recent update on epidural blood patch». Anesthesia and Pain Medicine (em inglês). 17 (1): 12–23. ISSN 1975-5171. PMC 8841262
 . PMID 35038855. doi:10.17085/apm.21113
. PMID 35038855. doi:10.17085/apm.21113
- ↑ Villani, Linda A.; Digre, Kathleen B.; Cortez, Melissa M.; Bokat, Christina; Rassner, Ulrich A.; Ozudogru, Seniha N. (13 de fevereiro de 2021). «Arachnoiditis, a complication of epidural blood patch for the treatment of low-pressure headache: A case report and systematic review». Headache. 61 (2): 244–252. ISSN 1526-4610. PMID 33583044. doi:10.1111/head.14076
- ↑ So, Yun; Park, Jung Min; Lee, Pil-Moo; Kim, Cho Long; Lee, Cheolhan; Kim, Jae Hun (2016). «Epidural Blood Patch for the Treatment of Spontaneous and Iatrogenic Orthostatic Headache». Pain Physician. 19 (8): E1115–E1122. ISSN 2150-1149. PMID 27906941
- ↑ Kwak, Kyung-Hwa (abril de 2017). «Postdural puncture headache». Korean Journal of Anesthesiology. 70 (2): 136–143. ISSN 2005-6419. PMC 5370299
 . PMID 28367283. doi:10.4097/kjae.2017.70.2.136
. PMID 28367283. doi:10.4097/kjae.2017.70.2.136
- ↑ a b c Turnbull, D.K.; Shepherd, D.B. (novembro de 2003). «Post-dural puncture headache: pathogenesis, prevention and treatment». British Journal of Anaesthesia. 91 (5): 718–729. ISSN 0007-0912. PMID 14570796. doi:10.1093/bja/aeg231
