Rede de Atenção Psicossocial
A Rede de Atenção Psicossocial (RAPS) foi estabelecida em dezembro de 2011, pela Portaria Nº 3.088.[1] Seu objetivo era criar, expandir e coordenar, dentro do Sistema Único de Saúde (SUS), pontos de atenção à saúde destinados a indivíduos com sofrimento ou transtornos mentais, além daqueles com necessidades relacionadas ao uso de drogas, entre elas álcool e crack. A RAPS é composta por uma variedade de serviços de saúde, equipamentos e estratégias que operam de forma integrada e complementar, organizados pelo SUS para proporcionar um atendimento completo à saúde mental da população.[1]
A RAPS surgiu como uma iniciativa da Reforma Psiquiátrica,[2] visando transformar o cuidado em saúde mental. Isso incluiu a atuação dos profissionais de saúde mental no Brasil, a mudança na lógica e oferta de tratamentos, e a substituição do modelo manicomial.[3] A estrutura da RAPS fundamenta-se nos princípios do SUS, buscando integrar ações e serviços de diferentes níveis de complexidade. Também há um foco na ampliação dos serviços para populações vulneráveis, como crianças, adolescentes, usuários de drogas, pessoas em situação de rua e indígenas, garantindo acesso universal à saúde mental.[4]
Os serviços de saúde mental são prestados na Atenção Primária à Saúde (APS) ou nos Centros de Atenção Psicossocial (CAPS).[5]
Princípios e diretrizes
A RAPS adota os princípios do SUS, que incluem:
- Universalidade: Acesso garantido a todos os cidadãos.[6]
- Integralidade: Oferecimento de cuidados abrangentes que consideram aspectos físicos, mentais e sociais.[6]
- Equidade: Distribuição justa de recursos e serviços para reduzir desigualdades sociais.[6]
A RAPS segue ainda, os princípios da Reforma Psiquiátrica, como a desinstitucionalização e o tratamento em liberdade, priorizando o atendimento fora de hospitais psiquiátricos e a reintegração social dos pacientes.[6]
Objetivos da RAPS
A RAPS visa proporcionar um cuidado integral, contínuo e humanizado, assegurando acesso universal e equitativo aos serviços de saúde mental. A rede coordena diferentes níveis de atenção, desde a atenção básica até a alta complexidade, incluindo estratégias para reabilitação psicossocial e reintegração social dos usuários. O foco está na construção de um sistema que valorize o tratamento em liberdade, evitando internações prolongadas e promovendo a integração do usuário à comunidade, respeitando seus direitos e dignidade.[7]
Público-alvo
A RAPS atende:
- Pessoas com transtornos mentais graves e persistentes: Incluindo esquizofrenia, transtornos de humor severos e outros transtornos psiquiátricos crônicos.[8]
- Usuários de álcool e outras drogas: Indivíduos com uso abusivo ou dependência de substâncias psicoativas.[8]
- Pessoas em situação de crise: Pessoas com sofrimento psíquico agudo que necessitam de atenção imediata, como tentativas de suicídio.[8]
- População geral: Atende também indivíduos com sofrimento psíquico leve ou transitório, promovendo a saúde mental para todos.[8]
Implementação da RAPS
A implementação da RAPS representa uma mudança na abordagem da saúde mental no Brasil, alinhando-se aos princípios do SUS como universalidade, integralidade e descentralização dos serviços. A rede busca a inclusão social dos usuários e o tratamento em liberdade, promovendo a reintegração comunitária e reduzindo internações psiquiátricas prolongadas. A criação da RAPS foi um avanço significativo para a saúde mental no país, permitindo uma maior coordenação entre diferentes serviços e ampliando o acesso ao tratamento.[9]
A Reforma Psiquiátrica brasileira trouxe mudanças importantes na assistência em saúde mental, impulsionadas pela Lei nº 10.216[10] de abril de 2001, que visava proteger os direitos das pessoas com transtornos mentais e redirecionar o modelo assistencial. Essa legislação estabeleceu a necessidade de integração entre os serviços de saúde mental no território, legitimando uma rede de serviços integrados.[9]
Em 2010, a Portaria nº 3.088 organizou a RAPS, promovendo a integralidade e continuidade do cuidado. A RAPS incentivou a interação entre serviços e a criação de vínculos horizontais, substituindo a fragmentação anterior por um modelo mais colaborativo e comunitário.[11]
Estrutura da RAPS
A RAPS está dividida em três níveis de atenção:
- Atenção Primária: Prestada pelas Unidades Básicas de Saúde (UBS) e Equipes de Saúde da Família (ESF), focada na prevenção, promoção da saúde mental e tratamento de transtornos leves a moderados.[1]
- Atenção Secundária: Inclui os Centros de Atenção Psicossocial (CAPS) e outros serviços especializados, voltados para transtornos graves, com atendimento multiprofissional e acompanhamento contínuo.[1]
- Atenção Terciária: Compreende leitos psiquiátricos em hospitais gerais, unidades de emergência psiquiátrica e serviços de urgência.[1]
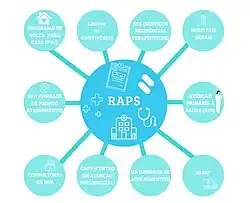
Atualmente, a RAPS possui dez pontos de atenção, incluindo:
- Atenção Básica em Saúde: UBS e ESF identificam e acompanham casos de sofrimento psíquico leve e moderado, realizando acolhimento e encaminhamentos quando necessário.[6]
- Atenção Psicossocial Especializada: Diversas modalidades de CAPS atendem pessoas com diferentes necessidades, como CAPS I, II, III, CAPS AD (Álcool e Drogas) e CAPS Infantil.[12]
- Atenção de Urgência e Emergência: Serviços como SAMU e UPAs atendem emergências psiquiátricas.[12]
- Atenção Residencial Transitória: Unidades de Acolhimento oferecem estruturas temporárias para pessoas em situação de vulnerabilidade.[12]
- Atenção Hospitalar: Leitos de saúde mental em hospitais gerais atendem casos agudos que necessitam de internação breve.[12]
- Reabilitação Psicossocial: Serviços Residentes Terapêuticos acolhem pessoas com transtornos mentais severos que perderam vínculos familiares.[12]
- Serviços oferecidos
- Acolhimento e escuta qualificada[13]
- Atendimento individual e em grupo[13]
- Atividades terapêuticas, oficinas e grupos de convivência[13]
- Visitas domiciliares e acompanhamento intensivo[13]
- Atendimento multiprofissional (psicólogos, psiquiatras, enfermeiros, assistentes sociais)[13]
- Tratamento medicamentoso e psicossocial[13]
- Desintoxicação e manejo do uso de substâncias (nos CAPS AD.[13]
- Suporte às famílias e cuidadores[13]
Parcerias e cooperação
A colaboração é essencial para garantir assistência integral e coordenada às pessoas com transtornos mentais e necessidades relacionadas ao uso de substâncias.[14]
As parcerias dentro da RAPS incluem:
- Integração entre Serviços: Centros de Atenção Psicossocial, Unidades Básicas de Saúde, hospitais gerais e outros serviços especializados atuam de forma articulada para assegurar acompanhamento contínuo e eficaz dos pacientes.[14]
- Colaboração entre Profissionais: Equipes multiprofissionais trabalham de maneira integrada para fornecer um atendimento abrangente e personalizado.[14]
- Apoio Intersetorial: A RAPS também colabora com setores como educação, assistência social, trabalho, habitação e justiça, criando uma rede de suporte que facilita a reinserção social e melhora a qualidade de vida dos pacientes.[14]
- Participação da Comunidade e das Famílias: Famílias e comunidades desempenham um papel crucial no tratamento e recuperação dos pacientes, promovendo ações colaborativas de acolhimento e inclusão.[14]
- Colaboração com ONGs e Iniciativas Sociais: Organizações não governamentais e entidades da sociedade civil atuam em parceria com a RAPS para ampliar as ações de saúde mental, oferecendo suporte adicional e programas de reintegração.[14]
Essas parcerias fortalecem a rede, ampliam o acesso aos cuidados e promovem um modelo de atenção mais inclusivo e eficaz para quem enfrenta desafios relacionados à saúde mental.[14]
Resultados alcançados
Os impactos da RAPS no Brasil têm sido significativos, especialmente em relação aos avanços na saúde mental comunitária e na reestruturação dos serviços de atendimento.[8]
- Fortalecimento da Atenção Psicossocial: A RAPS consolidou a Reforma Psiquiátrica, promovendo a transição de um modelo hospitalocêntrico para um modelo de cuidado psicossocial e comunitário. Isso resultou na criação de uma rede de serviços focada na atenção integral e reinserção social dos pacientes, além de reforçar o tratamento em liberdade.[14]
- Expansão dos Serviços e Cobertura: Houve um aumento na oferta de serviços especializados, como os CAPS, que passaram a atender uma parcela maior da população. Em 2014, o Brasil contava com mais de 2.200 CAPS, 899 Serviços Residenciais Terapêuticos (SRT) e 888 leitos psiquiátricos em hospitais gerais, melhorando o acesso ao atendimento especializado.[9]
- Redução de Internações Prolongadas: A expansão dos serviços comunitários diminuiu a necessidade de internações psiquiátricas prolongadas, com mais pacientes sendo atendidos em serviços substitutivos como os CAPS, focando na reabilitação psicossocial.[15]
- Desinstitucionalização: A RAPS contribuiu para a desinstitucionalização, promovendo a reinserção social através de serviços como os SRTs. Isso facilitou o fechamento progressivo de hospitais psiquiátricos e a transição para cuidados mais humanizados e integrados à comunidade.[9]
- Melhoria na Intersetorialidade e no Cuidado Continuado: A integração entre serviços de saúde mental e outros setores (assistência social, educação, justiça) foi fortalecida, proporcionando um atendimento mais completo e multidisciplinar.[16]
- Enfrentamento ao Estigma: A ampliação dos serviços comunitários ajudou a reduzir o estigma associado aos transtornos mentais e ao uso de substâncias, humanizando o atendimento e aumentando a conscientização sobre a importância da saúde mental.[16]
Desafios enfrentados
Apesar dos avanços, a RAPS enfrenta diversos desafios relacionados à estruturação, funcionamento dos serviços, financiamento e políticas públicas.[16]
- Sub financiamento e Falta de Recursos: A insuficiência de recursos dificulta a manutenção adequada dos serviços, como CAPS, leitos psiquiátricos e serviços residenciais terapêuticos. O sub financiamento compromete a contratação de profissionais qualificados, a infraestrutura dos serviços e a capacidade de atendimento, especialmente em regiões menos favorecidas ou remotas. Problemas como a distribuição desigual dos serviços e a redução do financiamento desde 2016 favorecem internações e comunidades terapêuticas, prejudicando a sustentabilidade dos serviços comunitários.[17]
- Desigualdade Regional no Acesso: Existe uma grande disparidade na distribuição dos serviços da RAPS em diferentes regiões do Brasil. Estados do Norte e Nordeste possuem menos CAPS e serviços de saúde mental em comparação com Sudeste e Sul, dificultando o acesso em áreas rurais e periféricas e sobrecarregando os poucos serviços disponíveis.[17]
- Capacidade Insuficiente dos CAPS: Muitos CAPS estão sobrecarregados, operando além de sua capacidade devido à falta de profissionais como psiquiatras e psicólogos, além de infraestrutura inadequada. Essa sobrecarga compromete a qualidade do atendimento, resultando em tratamentos demorados e menos eficazes.[17]
- Estigma e Preconceito Persistentes: O estigma relacionado aos transtornos mentais e ao uso de substâncias ainda representa uma barreira no Brasil. Profissionais de saúde, familiares e a sociedade em geral muitas vezes mantêm preconceitos, dificultando a inserção social dos pacientes e a aceitação de iniciativas como os Serviços Residenciais Terapêuticos.[17]
- Falta de Capacitação e Suporte aos Profissionais: Muitos profissionais de saúde, especialmente na atenção primária, não recebem formação adequada em saúde mental. Os que atuam nos CAPS enfrentam condições de trabalho desafiadoras, com pouca supervisão e apoio institucional, o que compromete a qualidade do atendimento e resulta em diagnósticos tardios, tratamentos inadequados e aumento de casos de urgência.[17]
Tendências e inovações
O cuidado no âmbito da saúde mental tem evoluído junto com as mudanças no entendimento dos transtornos mentais e nas abordagens para tratar o sofrimento individual, exigindo novas estruturas e organizações de serviços para torná-los mais humanizados e centrados no indivíduo. As RAPS foram criadas nesse contexto de transformação e continuam a se reestruturar continuamente.[18]
Durante a pandemia de COVID-19, a RAPS enfrentou desafios adicionais, como o aumento significativo dos níveis de ansiedade e depressão. Algumas estratégias adotadas incluíram:[19]
- Modelos Digitais: Implementação de atendimentos virtuais e outras propostas de intervenção digital.[15]
- Modelo Presencial: Adaptação dos hábitos diários, incentivando práticas como meditação e a importância das interações interpessoais em diversos ambientes.[15]
- Integração com Redes de Saúde: A integração entre diferentes redes de atenção à saúde, já existente antes da pandemia, tornou-se ainda mais crucial, com a implementação de linhas de emergência, telemonitoramento e diagnósticos em saúde mental como tendências para inovar no cuidado psicossocial.[15]
Referências
- ↑ a b c d e «Ministerio da Saude». bvsms.saude.gov.br. Consultado em 14 de outubro de 2024
- ↑ Sampaio, Mariá Lanzotti; Bispo Júnior, José Patrício (7 de abril de 2021). «Rede de Atenção Psicossocial: avaliação da estrutura e do processo de articulação do cuidado em saúde mental». Cadernos de Saúde Pública: e00042620. ISSN 0102-311X. doi:10.1590/0102-311X00042620. Consultado em 28 de setembro de 2024
- ↑ Cruz Coutinho, O’Dwyer, Oliveira Nunes, Maria Fernanda, Gisele, Mônica (1 de julho de 2024). «Territórios hostis e o atendimento à crise nos CAPS III na cidade do Rio de Janeiro». Scielo. Revista Physis. 34. Consultado em 14 de setembro de 2024
- ↑ Coelho, Vivian Andrade Araujo; Pauferro, Ana Luiza Moreira; Silva, Mariana Arantes e; Guimarães, Denise Alves; Gama, Carlos Alberto Pegolo da; Modena, Celina Maria; Guimarães, Eliete Albano de Azevedo (5 de maio de 2023). «Rede de Atenção Psicossocial: desenvolvimento e validação de um instrumento multidimensional para avaliação da implantação (IMAI-RAPS)». Physis: Revista de Saúde Coletiva: e33004. ISSN 0103-7331. doi:10.1590/S0103-7331202333004. Consultado em 28 de setembro de 2024
- ↑ «Rede de Atenção Psicossocial». Gov.br. Consultado em 14 de setembro de 2024
- ↑ a b c d e «Sistema Unico de Saude SUS». Ministerio da Saude. Consultado em 20 de outubro de 2024
- ↑ «Rede de Atencao Psicossocial - RAPS». Secretaria do Estado de Santa Catarina. 25 de junho de 2018. Consultado em 20 de outubro de 2024
- ↑ a b c d e «Ministério da Saúde». bvsms.saude.gov.br. Consultado em 26 de setembro de 2024
- ↑ a b c d Hirdes, Alice (fevereiro de 2009). «A reforma psiquiátrica no Brasil: uma (re) visão». Ciência & Saúde Coletiva (1): 297–305. ISSN 1413-8123. doi:10.1590/S1413-81232009000100036. Consultado em 26 de setembro de 2024
- ↑ «L10216». www.planalto.gov.br. Consultado em 14 de outubro de 2024
- ↑ Lima, Déborah Karollyne Ribeiro Ramos; Guimarães, Jacileide (25 de novembro de 2019). «Articulação da Rede de Atenção Psicossocial e continuidade do cuidado em território: problematizando possíveis relações». Physis: Revista de Saúde Coletiva: e290310. ISSN 0103-7331. doi:10.1590/S0103-73312019290310. Consultado em 3 de outubro de 2024
- ↑ a b c d e «Rede de Atencao Psicossocial». Ministerio da Saude Linha de Cuidado. Consultado em 20 de outubro de 2024
- ↑ a b c d e f g h «Conheça a RAPS: Rede de atenção psicossocial:» (PDF). Ministerio da Saude. Consultado em 20 de outubro de 2024
- ↑ a b c d e f g h Coelho, Vivian Andrade Araujo; Pauferro, Ana Luiza Moreira; Silva, Mariana Arantes e; Guimarães, Denise Alves; Gama, Carlos Alberto Pegolo da; Modena, Celina Maria; Guimarães, Eliete Albano de Azevedo (5 de maio de 2023). «Rede de Atenção Psicossocial: desenvolvimento e validação de um instrumento multidimensional para avaliação da implantação (IMAI-RAPS)». Physis: Revista de Saúde Coletiva: e33004. ISSN 0103-7331. doi:10.1590/S0103-7331202333004. Consultado em 28 de setembro de 2024
- ↑ a b c d Hirdes, Alice (fevereiro de 2009). «A reforma psiquiátrica no Brasil: uma (re) visão». Ciência & Saúde Coletiva (1): 297–305. ISSN 1413-8123. doi:10.1590/S1413-81232009000100036. Consultado em 26 de setembro de 2024
- ↑ a b c AMARANTE, Paulo; NUNES, Mônica de Oliveira. A reforma psiquiátrica no SUS e a luta por uma sociedade sem manicômios. Ciência & Saúde Coletiva, [S.L.], v. 23, n. 6, p. 2067-2074, jun. 2018. FapUNIFESP (SciELO). http://dx.doi.org/10.1590/1413-81232018236.07082018.
- ↑ a b c d e Sampaio, Mariá Lanzotti; Bispo Júnior, José Patrício (7 de abril de 2021). «Rede de Atenção Psicossocial: avaliação da estrutura e do processo de articulação do cuidado em saúde mental». Cadernos de Saúde Pública: e00042620. ISSN 0102-311X. doi:10.1590/0102-311X00042620. Consultado em 3 de outubro de 2024
- ↑ Lima, Déborah Karollyne Ribeiro Ramos; Guimarães, Jacileide (25 de novembro de 2019). «A Rede de Atenção Psicossocial sob o olhar da complexidade: quem cuida da saúde mental?». Saúde em Debate: 883–896. ISSN 0103-1104. doi:10.1590/0103-1104201912218. Consultado em 2 de outubro de 2024
- ↑ Silva, Amanda Seraphico Carvalho Pereira da; Furtado, Lumena Almeida Castro; Tofani, Luís Fernando Nogueira; Bigal, André Luiz; Bragagnolo, Larissa Maria; Vieira, Amanda da Cruz Santos; Lima, Carolina Loyelo; Oliveira, Letícia Bucioli; Chioro, Arthur (9 de agosto de 2024). «Arranjos e inovações para o cuidado em saúde mental no enfrentamento da COVID-19: revisão integrativa». Ciência & Saúde Coletiva: e06532023. ISSN 1413-8123. doi:10.1590/1413-81232024298.06532023. Consultado em 2 de outubro de 2024