Emergência hipertensiva
| Emergência hipertensiva | |
|---|---|
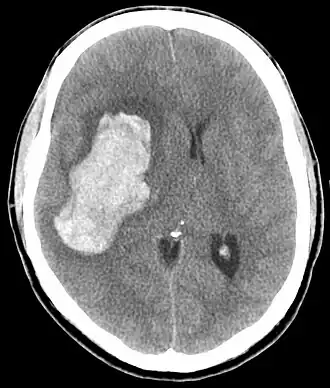 | |
| TC de uma hemorragia intracraniana, uma possível complicação de uma emergência hipertensiva. | |
| Especialidade | Cardiologia |
| Tipos | Hipertensão malígna (hipertensão acelerada), encefalopatia hipertensiva, microangiopatia trombótica[1][2] |
| Fatores de risco | Não usar remédio para pressão, dieta com muito sal, AINEs, estimulantes, estenose da artéria renal, feocromocitoma, Síndrome de Cushing[1][2] |
| Método de diagnóstico | Baseado na pressão sanguínea e sintomas; apoiado pelos exames[3] |
| Condições semelhantes | Urgência hipertensiva[4] |
| Tratamento | Intravenosa remédio para pressão[3] |
| Frequência | 0,2% dos pacientes de emergência[5] |
| Mortes | 4% de risco de morte[3] |
| Classificação e recursos externos | |
| DiseasesDB | 7788 |
| MedlinePlus | 000491 |
| eMedicine | 241640 |
| MeSH | D006974 |
Emergência hipertensiva é a pressão sanguínea muito alta, geralmente uma sistólica acima de 180mmHg, que resulta em dano ao órgão.[4][6] Isso pode incluir derrame, encefalopatia hipertensiva, síndrome aórtica aguda, síndrome coronária aguda, doença na retina, problemas nos rins, falência cardíaca, edema pulmonar ou pré-eclâmpsia.[3]
Os gatilhos podem incluir o não uso de remédio para pressão, uma dieta alta em sal, AINEs, estenose da artéria renal, feocromocitoma ou síndrome de Cushing.[1][2] O diagnóstico é baseado na pressão sanguínea junto com sintomas; apoiado pelos exames de urina, sanguíneo e um ECG.[3][4] Não há valores de cortes específicos para a pressão sanguínea.[1] A imagiologia médica pode ser realizada baseada nos sintomas.[4] é diferente de urgência hipertensiva, quando o dano ao órgão é ausente.[4]
O tratamento inicial é com remédio de pressão, administrado via intravenosa.[3] Labetalol é comumente usado.[3] Outras opções podem incluir nicardipina, esmolol ou nitroglicerina.[2][4] Age de um a duas horas, o objetivo geralmente é reduzir a pressão sanguínea em cerca de 20%.[4] O cuidado é em uma unidade de cuidados intensivos.[3] Outras medidas podem ser direcionadas para a complicação específica.[3]
A emergência hipertensiva está presente em cerca de 0,2% das pessoas presentes na ala de emergência; contudo, cerca de 0,6% daqueles têm um histórico de pressão sanguínea alta.[5][2] Normalmente começa em pessoas na faixa de 50 ou 60 anos.[7] O risco de morte é cerca de 4% (0,2% a 11%).[3][5] A condição foi primeiramente descrita em 1914 por Volhard e Fahr.[8]
Referências
- ↑ a b c d van den Born B (janeiro 2019). «ESC Council on hypertension position document on the management of hypertensive emergencies». European Heart Journal - Cardiovascular Pharmacotherapy. 5 (1): 37–46. PMID 30165588. doi:10.1093/ehjcvp/pvy032

- ↑ a b c d e Jolly, Hannah; Freel, E Marie; Isles, Chris (19 de maio 2023). «Management of hypertensive emergencies and urgencies: narrative review». Postgraduate Medical Journal. 99 (1169): 119–126. doi:10.1136/postgradmedj-2021-140899
- ↑ a b c d e f g h i j Rossi, GP; Rossitto, G; Maifredini, C; Barchitta, A; Bettella, A; Cerruti, L; Latella, R; Ruzza, L; Sabini, B; Vigolo, S; Seccia, TM (janeiro 2022). «Modern Management of Hypertensive Emergencies.». High blood pressure & cardiovascular prevention : the official journal of the Italian Society of Hypertension. 29 (1): 33-40. PMID 34813055. doi:10.1007/s40292-021-00487-1
- ↑ a b c d e f g «Hypertensive Emergencies - Cardiovascular Disorders». Merck Manuals Professional Edition. Consultado em 20 de junho 2023. Cópia arquivada em 30 de janeiro 2023
- ↑ a b c Bress, AP; Anderson, TS; Flack, JM; Ghazi, L; Hall, ME; Laffer, CL; Still, CH; Taler, SJ; Zachrison, KS; Chang, TI; American Heart Association Council on Hypertension; Council on Cardiovascular and Stroke Nursing; and Council on Clinical, Cardiology (agosto 2024). «The Management of Elevated Blood Pressure in the Acute Care Setting: A Scientific Statement From the American Heart Association.». Hypertension (Dallas, Tex. : 1979). 81 (8): e94-e106. PMID 38804130. doi:10.1161/HYP.0000000000000238
- ↑ Williams, Bryan; Mancia, Giuseppe; Spiering, Wilko; Agabiti Rosei, Enrico; Azizi, Michel; Burnier, Michel; Clement, Denis; Coca, Antonio; De Simone, Giovanni; Dominiczak, Anna; Kahan, Thomas; Mahfoud, Felix; Redon, Josep; Ruilope, Luis; Zanchetti, Alberto; Kerins, Mary; Kjeldsen, Sverre; Kreutz, Reinhold; Laurent, Stephane; Lip, Gregory Y.H.; McManus, Richard; Narkiewicz, Krzysztof; Ruschitzka, Frank; Schmieder, Roland; Shlyakhto, Evgeny; Tsioufis, Konstantinos; Aboyans, Victor; Desormais, Ileana (dezembro 2018). «2018 Practice Guidelines for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension: ESC/ESH Task Force for the Management of Arterial Hypertension». Journal of Hypertension. 36 (12): 2284–2309. doi:10.1097/HJH.0000000000001961
- ↑ Shah, Silvi; Thakar, Charuhas V. (17 de julho 2019). Diabetes/Kidney/Heart Disease, An Issue of Cardiology Clinics (em inglês). [S.l.]: Elsevier Health Sciences. p. 275. ISBN 978-0-323-68122-3. Consultado em 21 de junho 2023. Cópia arquivada em 1 de julho 2023
- ↑ Varon, Joseph; Marik, Paul E (2003). «[No title found]». Critical Care. 7 (5). 374 páginas. PMID 12974970. doi:10.1186/cc2351